全身麻醉剖宮產術后精神障礙1例
陳昊,張杰
(華中科技大學同濟醫學院附屬同濟醫院 麻醉科,湖北 武漢 430030)
1 臨床資料
患者,女性,21 歲。因停經37 周+1 d,頭痛伴左側肢體麻木1 d 入院。患者既往無特殊病史。入院后查體:神智清楚,血壓120/79 mmHg,心率84 次/min,體溫36.2℃,產科體檢無明顯異常。術前實驗室檢查:白細胞13.07×109個/L,血紅蛋白66 g/L,血小板6.0×109個/L,凝血酶原時間14.8 s,活化部分凝血活酶時間38.92 s,凝血酶時間15.2 s,谷草轉氨酶51 u/L,尿素8.85 mmol/L,肌酐115 μmol/L,心電圖正常。入院診斷:①孕37 周+1 d 待產。②妊娠合并血小板減少。麻醉手術過程:靜脈給予氯胺酮50 mg,得普利麻50 mg,羅庫溴銨50 mg,氣管插管全身麻醉,麻醉維持:吸入2%~3%七氟烷,斷臍后靜脈給予芬太尼0.2 mg,并給予得普利麻[4~6 mg/(kg·h)]與瑞芬太尼[0.1~ 0.2 μg/(kg·min)]泵注,手術麻醉過程比較順利。患者術后15 h 精神行為異常,大哭大鬧,易激惹,神經內科會診后考慮顱內病變,同時不能排除全身麻醉藥物氯胺酮的殘留作用。患者術后第1 天下午突然摔倒,呼之不應,大小便失禁。查體溫38℃,實驗室檢查血紅蛋白63 g/L,血小板計數19×109個/L,凝血常規無明顯異常,外周血涂片發現大量破碎紅細胞,尿素13.64 mmol/L,肌酐142 μmol/L。患者轉入重癥監護室治療,行頭顱磁共振提示:雙側額葉、右側半卵圓中心及右側小腦多發腔梗(急性期)(見圖1、2)。經過多次全院大會診,于術后第5 天確診為血栓性血小板減少性紫癜(thrombotic thrombocytopenic purpura, TTP),行連續腎臟替代治療,患者生命體征穩定,但患者家屬因經濟原因放棄治療自動出院。
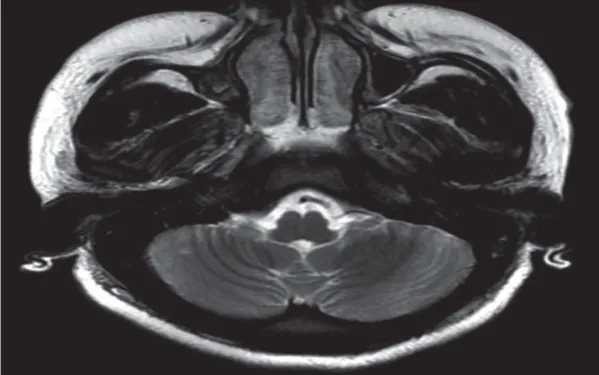
圖1 右側小腦小斑片狀長T2 信號
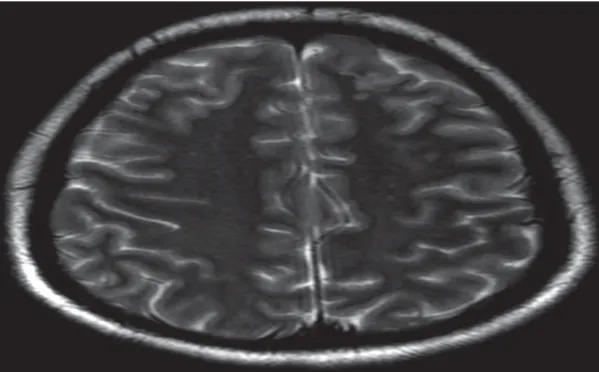
圖2 雙側額葉及右側半卵圓中心多發點狀 及小斑片長T2 信號
2 討論
全身麻醉術后認知功能障礙主要指的是中樞神經系統相關的并發癥,本例患者起病急,以神經系統癥狀為首要表現,且在全身麻醉之后出現精神行為異常,因此剛開始并不能區分是麻醉藥物所致還是其他原因引起。隨著病情的進展,患者大小便失禁、昏迷等神經系統癥狀,此時可以排除麻醉藥物所引起患者精神異常。在行頭顱影像學檢查之前曾考慮患者血小板減少,顱內出血的可能性較大,但頭顱磁共振反而提示顱內多發腔梗,經過多次全院大會診后,結合患者出現的5 個典型的臨床征象:血小板減少、微血管病性溶血、中樞神經系統癥狀、腎臟損害及發熱,診斷為TTP。
TTP 是比較罕見的微血管血栓性疾病,會累積多個器官,往往部分患者以神經系統癥狀為首要表現,極易誤診為神經系統疾病。TTP 分為遺傳性TTP 和獲得性TTP,遺傳性TTP 主要和血管性血友病因子裂解酶(ADAMTS13)基因突變導致酶的活性降低或缺乏所致,而繼發性TTP 常因感染、藥物、手術、妊娠、免疫系統疾病、腫瘤造血干細胞移植等因素損傷血管內皮細胞,導致血小板聚集形成微血栓[1]。妊娠合并TTP 占成人TTP 的10%~30%,妊娠期間有部分遺傳性TTP 患者首次發作,說明妊娠可能是TTP誘因之一[2]。妊娠誘發TTP 的原因主要是由于妊娠時ADAMTS13 活性下降,同時妊娠導致凝血系統處于高凝狀態,纖溶活性降低,內皮細胞受損所致[3]。妊娠合并TTP 的治療原則基于血漿置換和保護器官功能對癥支持治療,最近新的治療手段如:免疫抑制,靶 向抗血管性血友病因子和抗補體療法,重組酶替代治療均取得不錯的治療效果[4]。
本例患者TTP 的5 個典型臨床征象出現比較早,但由于對該疾病的認識不夠,所以在術后第5 天才做出診斷,很遺憾也未進行血漿ADAMTS13 的檢測。對于最終治療效果不佳的病例往往是由于晚期診斷所致,早診斷早治療是改善TTP 患者預后的重要環節。

