冠狀動脈造影與經皮冠狀動脈介入治療中造影性劑腎病相關危險因素的臨床觀察
孫小剛 羅朝軍
(甘肅省第二人民醫院心內科 甘肅 蘭州 730030)
隨著醫療水平的進步,心血管介入術的發展和廣發使用,冠狀動脈造影和經皮冠狀動脈介入治療是目前治療冠脈病變的重要手段之一[1]。但是,由于部分患者治療后導致造影劑腎病的發生,增加了患者經濟負擔的同時不利于預后。當前,沒有有效的方法來避免造影劑腎病的發生。那么,研究造影劑腎病的危險因素可以有效的降低此病的發病率。許多臨床研究表明,造成造影劑腎病的危險包括患者合并糖尿病、高血壓、腎病、水化程度和大量造影劑的使用[2]。因此,本文就冠狀動脈造影與經皮冠狀動脈介入治療患者中導致患者出現造影劑腎病的危險因素進行分析,現報告如下。
1.資料及方法
1.1 一般資料
選取2016年10月-2018年10月在我院治療的500例冠狀病變患者,發生造影劑腎病的患者為25例,作為觀察組,未發生造影劑腎病的475例患者作為對照組。其中觀察組中,男性13例、女性12例,年齡39~78歲,平均年齡(65.21±7.89)歲;對照組中,男性260例、女性215例,年齡38~80歲,平均年齡為(65.47±8.03)歲,兩組的一般資料進行比較,差異不具有統計學意義,具有可比性,P>0.05。
1.2 方法
對在本院行冠狀動脈造影和經皮冠狀動脈介入治療的500例患者在術前進行血糖、血壓、腎功能的檢查和術中造影劑用量等項目的統計。
1.3 觀察指標
統計兩組患者合并糖尿病、高血壓和圍手術期靜脈水化程度的所占比例;對比兩組術前腎功能、術后尿膽素含量和造影劑使用量。
1.4 統計學分析
數據采用SPSS22.0統計軟件進行統計學分析,計數資料采用率(%)表示,進行χ2檢驗,計量資料采用()表示,進行t檢驗,P<0.05為差異具有統計學意義。
2.結果
2.1 兩組合并糖尿病、高血壓及水化對比
觀察組合并高血壓和合并糖尿病的人數所占的比例高于對照組,觀察組的水化程度低于對照組,差異存在統計學意義,P<0.05,見表1。

表1 兩組患者合并糖尿病、高血壓及水化對比[n(%)]
2.2 兩組相關實驗室指標對比
觀察組的造影劑用量高于對照組,對照組的術前腎功能優于觀察組,尿素氮含量低于對照組。差異具有統計學意義,P<0.05,見表2。
表2 兩組相關實驗室指標對比()
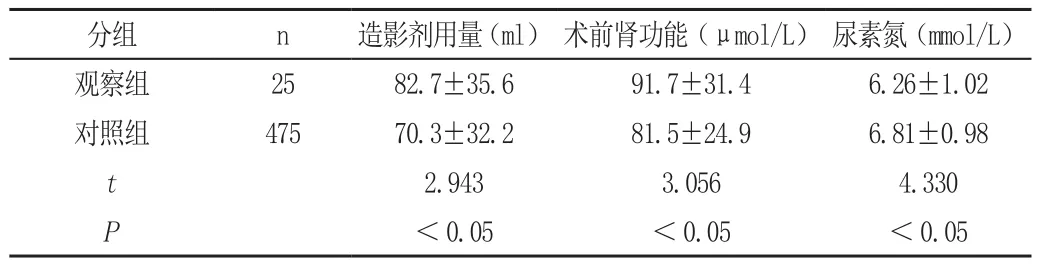
表2 兩組相關實驗室指標對比()
分組 n 造影劑用量(ml) 術前腎功能(μmol/L) 尿素氮(mmol/L)觀察組 25 82.7±35.6 91.7±31.4 6.26±1.02對照組 475 70.3±32.2 81.5±24.9 6.81±0.98 t 2.943 3.056 4.330 P<0.05 <0.05 <0.05
3.討論
造影性腎病是腎病的一種。它屬于一種可逆性急性腎功能損害性疾病[3]。隨著現代造影技術的發展,越來越廣泛運用于患者的治療中。而造影劑是一種高滲性藥物,碘的含量高達37%左右,在體內由腎小球濾過但是卻不被腎小管吸收。脫水時,藥物在腎內濃度會突然增高而造成對腎的損害,引發急性的腎衰竭導致造影劑腎病的發生。
接受造影劑的患者通常血清肌酐會在24小時內開始迅速升高,4天后達到最高峰值,一周以后會逐漸恢復正常值[4]。但是,也有部分患者在接受造影劑后1周以內腎功能下降,大多數造影劑腎病患者的早期會出現少尿或者無尿的現象,這些患者中有十分之一需要透析治療[5],因此,對患者機體的傷害很大。冠狀病變患者往往常伴有高血壓、糖尿病等現象。造影劑的使用使患者腎動脈血液黏度和滲透壓增加,加重了腎臟髓質的缺氧、缺血,導致腎小管的上皮細胞死亡,因此,腎功能會迅速惡化。若在介入治療的同時采用血液透析,但是,透析需要時間,而造影劑在短時間可對腎小管造成損傷,所以,即使透析液無法減少造影劑腎病的發生[6]。而且,經相關臨床實驗研究表明,透析對造影劑腎病沒有任何預防作用。有研究顯示,他汀類藥物對造影性腎病有預防作用,因為汀類藥物與水發生化學作用后形成水合分子,因此,造影劑腎病患者的體內水化反應高于非造影劑腎病,因此,水化也可作為一種導致造影劑腎病形成的危險因素[7]。術前腎功能異常也影響患者出現造影劑腎病的發生。本結果顯示,觀察組中造影劑用量多于對照組、尿膽素含量低于對照組。觀察組患者合并糖尿病、高血壓所占的比例高于對照組,在圍手術期,觀察組的靜脈水化比例顯著低于對照組。比較差異具有統計學意義(P<0.05)。
綜上,在冠狀動脈造影與經皮冠狀動脈介入治療中,合并高血壓、高血糖,腎功能不全,圍手術期的靜脈水化及造影劑的過量使用都是導致造影劑腎病發生的危險因素,因此,臨床上要十分重視[8]。

