心腔內超聲三維標測指導下經皮射頻消融室間隔治療肥厚型梗阻性心肌病
陶海龍,龍德勇,趙江濤,朱 揆,陳英偉,陳曉杰,董建增1,
1)鄭州大學第一附屬醫院心內科 鄭州 450052 2)首都醫科大學北京安貞醫院心內科 北京100029
肥厚型梗阻性心肌病的臨床癥狀與左室流出道壓差有密切關系,傳統藥物治療常不能有效降低左室流出道壓差。臨床上常用的緩解流出道壓差的方法有室間隔心肌切除術和乙醇室間隔化學消融術。室間隔心肌切除術創傷較大,技術操作要求較高;而乙醇室間隔化學消融術治療效果依賴于間隔支的解剖走形以及與肥厚間隔心肌的對應關系,而且圍術期房室傳導阻滯及心肌梗死的發生率高,遠期再次梗阻、壓差升高現象不容忽視[1-2]。近年國外報道[3-6]可采用射頻消融室間隔治療肥厚型梗阻性心肌病。我們采用心腔內超聲三維標測指導下經皮射頻消融室間隔治療肥厚型梗阻性心肌病20例,療效顯著,報道如下。
1 臨床資料
1.1一般資料回顧性分析2018年5月至2019年1月鄭州大學第一附屬醫院完成的心腔內超聲三維標測指導下經皮射頻消融室間隔治療的肥厚型梗阻性心肌病患者20例的資料。患者術前均行經胸心臟超聲檢查,測量室間隔厚度、收縮期二尖瓣瓣葉前向運動(systolic anterior motion,SAM)現象、左室流出道壓差。入選標準: 經胸心臟超聲診斷為肥厚型心肌病伴有流出道梗阻(SAM陽性),靜息狀態下左室流出道壓差>50 mmHg(1 mmHg=0.133 kPa);經充分藥物治療癥狀改善不明顯或不能耐受不良反應,有嚴重臨床癥狀,尤其伴有黑矒、暈厥者。排除標準:肥厚型非梗阻性心肌病、主動脈瓣嚴重狹窄、終末期心力衰竭、二度以上房室傳導阻滯、嚴重肝腎功能衰竭者。本研究符合2013年修訂的《赫爾辛基宣言》對倫理學的要求。
20例患者中,男15例,女5例;年齡(49.8±7.9)歲;病史(5.3±2.2) a;室間隔厚度(20.3±1.9) mm;左室流出道壓差(106.0±36.5) mmHg;6 min步行試驗(404.2±25.6) m;其中合并黑矒、暈厥癥狀者13例,NYHA心功能Ⅲ、Ⅳ級者12例。
1.2心腔內超聲三維標測指導下經皮室間隔射頻消融術①左室測壓:股動脈途徑置入6F豬尾導管,跨越主動脈瓣逆行進入左室腔,分別在左室心尖部、左室流出道、主動脈瓣上測壓,計算左室流出道壓差。②左室解剖建模:股靜脈途徑置入心腔內超聲導管(Biosense-Webster, Diamond Bar, CA,美國),在三維標測系統指導下行左室腔建模,實時觀察SAM現象,并對SAM對應的室間隔部位進行標記(圖1)。③左室傳導束標測:股動脈途徑或穿間隔途徑置入Smart鹽水灌注消融電極(Biosense-Webster, Diamond Bar, CA,美國)進入左室腔,在三維標測系統指導下,標測His 束及左前分支、左后分支傳導束并加以標記。④靶部位的選擇及消融:以SAM對應的室間隔部位作為消融首選靶點,避開His及近端傳導束的分布區域(圖2)。
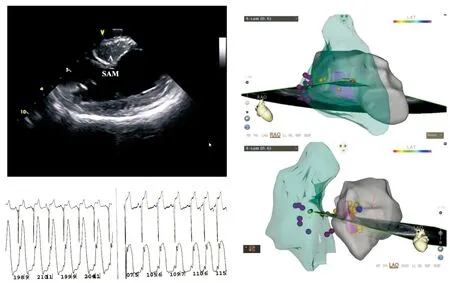
左上:心腔內超聲顯示SAM部位與左室間隔肥厚心肌相接觸(A點);左下:消融前后左室壓力曲線,可見消融后左室壓差明顯下降;右側:心腔內超聲顯示界面,可見導管位于右室間隔,超聲扇面正對SAM部位,消融導管與SAM對應的室間隔心肌(紅色區域)緊密貼靠
圖1心腔內超聲三維標測指導下經皮室間隔射頻消融示意圖

心腔內超聲顯示界面,可見消融導管位于左室間隔面SAM部位(紅色區域),該部位與正常傳導束分布區域(黃點)相毗鄰,消融靶點(紅點)避開了傳導束分布區域
圖2正常傳導系統分布區域標測及間隔消融示意圖
消融能量35 W,冷鹽水灌注流速17 mL/min,溫度43 ℃,每次放電時間40~60 s,觀察放電后心率、心律、QRS波形態及房室傳導情況。每次放電后重復左室測壓,以放電后左室流出道壓差下降50%為放電有效標準。如累計3次放電后左室流出道壓差無下降或出現左束支傳導阻滯、持續性房室傳導阻滯等,則放棄進一步消融。以消融后左室流出道壓差下降>50%作為即刻消融成功標準。術中持續監測患者血壓、心率、指脈氧參數,心腔內超聲實時監測有無心臟瓣膜損傷及心包積液。
1.3手術情況術中左室測壓顯示,左室流出道壓差(89.0±9.3) mmHg,患者均完成心腔內超聲三維標測指導下左室腔建模。17例采用經主動脈逆行途徑標測、消融,3例因導管逆行到位困難,采用穿間隔途徑放置電極進行消融。消融放電(5.6±0.9)次。消融后左室流出道壓差 (44.0±35.2) mmHg,消融后即刻壓差無明顯變化3例;術中一過性左束支傳導阻滯3例;未發生手術相關嚴重并發癥。
1.4治療效果術后6個月,復查心臟彩超,記錄室間隔厚度、SAM現象、左室流出道壓差,復查6 min步行試驗。SAM現象陽性3例,左室流出道壓差、6 min步行試驗均較消融前明顯改善(P<0.001),見表1。
表1患者術前術后室間隔厚度、左室流出道壓差、6min步行試驗比較(n=20)
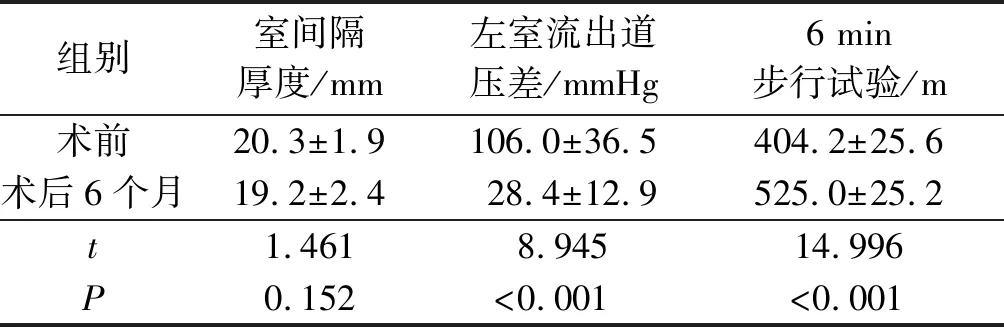
組別室間隔厚度/mm左室流出道壓差/mmHg6 min步行試驗/m術前20.3±1.9106.0±36.5404.2±25.6術后6個月19.2±2.428.4±12.9525.0±25.2t1.4618.94514.996P0.152<0.001<0.001
2 討論
肥厚型心肌病患者,嚴重的二尖瓣SAM導致的室間隔與二尖瓣前葉接觸是導致左室流出道梗阻的重要因素。以前多采用大功率、大范圍消融來降低左室流出道壓差。Lawrenz等[6]采用心腔內射頻消融室間隔治療肥厚型梗阻性心肌病19例,平均消融放電31.2次,功率54.7 W;4例患者出現完全性房室傳導阻滯,均安裝起搏器。Sreeram等[4]采用經皮射頻消融室間隔治療兒童肥厚型梗阻性心肌病32例,平均消融放電27次,1例死亡。近期,Cooper等[5]采用心腔內超聲指導下射頻消融SAM對應的室間隔部位治療5例肥厚型梗阻性心肌病,具體消融參數設置如下:消融功率50~60 W,冷鹽水灌注流速30 mL/min,每次放電2 min,放電時間28~42 min;即使如此大范圍高強度的消融,室間隔厚度僅輕度下降,由(18.25±1.89) mm下降至(16.75±2.50) mm,其中2例患者出現左束支傳導阻滯,另有1例患者死于嚴重腹膜后出血。
本研究采用心腔內超聲三維標測指導下經皮射頻消融室間隔治療肥厚型梗阻性心肌病患者20例。消融時采用常規消融能量設置(35 W,17 mL/min),每次放電時間40~60 s,消融放電4~7次。經有限范圍的消融,患者左室流出道壓差即出現明顯下降,患者無嚴重并發癥發生。我們推測,消融后流出道壓差下降、梗阻緩解并非完全因為室間隔的局部損傷及厚度下降;其機制可能為消融引起左室間隔面傳導束末梢傳導延遲,繼而引起室間隔運動的不協調,從而使左室流出道壓差下降。 消融中出現一過性左束支傳導阻滯,也提示消融損傷可能引起左室間隔面的激動傳導。
本研究中多數患者SAM對應的室間隔部位與室間隔最突出部位一致,均位于室間隔基底部。該部位毗鄰左室傳導束末梢,射頻消融可通過損傷傳導束末梢影響局部心肌的運動,導致局部心肌運動的不同步性增強,使梗阻得以緩解。本組中1例患者術中及隨訪期左室流出道壓差無顯著下降,其心臟超聲及心肌磁共振顯示室間隔最突出部位偏心尖部,與SAM對應室間隔部位不一致,對室間隔基底部消融尚不能充分緩解左室流出道的梗阻,即使對偏心尖部的部位亦進行消融,但由于該部位與傳導束末梢解剖分布關系不密切,因此消融對室間隔運動協調性的影響不大。
此外,射頻消融對室間隔局部心肌的損傷存在延遲治療作用。1例患者在常規消融處消融3次后,術中即刻左室流出道壓差下降并不顯著,術后1個月隨訪臨床癥狀明顯改善,心功能及心臟彩超左室流出道壓差下降明顯,可能與消融即刻間隔組織水腫有關。因此,擴大消融范圍并不能明顯消除心肌肥厚,但增加了手術風險。
射頻消融室間隔作為治療肥厚型梗阻性心肌病的一項新技術,對心肌細胞的損傷小,不受間隔支動脈解剖變異的影響,操作風險相對較低,易被患者接受。但消融技術參數,如消融靶點選擇、范圍及能量設置,以及治療機制的明確有待進一步研究。

