他克莫司聯合潑尼松治療狼瘡性腎炎療效及對免疫功能的影響
袁育濤
(平煤神馬醫療集團總醫院腎病風濕科,河南 平頂山 467000)
系統性紅斑狼瘡是一種自身免疫性疾病,可造成B淋巴細胞功能紊亂并累及腎臟、神經系統、血液系統等多個系統,其中以腎臟最為常見,且隨病情進展,可出現補體系統介導的體液免疫失衡,造成機體細胞因子及抗體水平迅速提高并產生反射性激活補體,從而誘發狼瘡性腎炎(lupus nephritis,LN)[1]。LN是系統性紅斑狼瘡患者致死的主要因素,治療效果直接影響預后。既往臨床研究表明,糖皮質激素配合環磷酰胺為代表的細胞毒性藥物是一線治療方案,但該方案存在明顯局限性,如骨髓抑制、肝毒性、免疫紊亂、繼發性感染等不良反應[2]。目前,聯合使用免疫抑制劑藥物開展多靶點免疫抑制治療成為熱點,其中他克莫司是一種相對特異的免疫抑制劑,其治療LN的療效顯著,且毒副作用較小[3]。我院初步嘗試他克莫司聯合潑尼松治療LN,分析該方案的可行性及安全性。現報告如下:
1 資料與方法
1.1 一般資料
選取我院2017年1月—2018年3月收治的LN患者76例,納入標準:①均符合國際腎臟病學會病理分型標準中的狼瘡性腎炎Ⅲ、Ⅳ及Ⅴ型[4],系統性紅斑狼瘡疾病活動指數(SLEDAI)>12分;②治療期間未接受其他治療方案或免疫抑制劑治療;③患者及家屬均自愿參加并簽署知情同意書。排除標準:①伴有類風濕關節炎、血管炎等其他免疫系統疾病者;②伴有嚴重神經系統或惡性腫瘤疾病者;③入組前兩周接受過腎臟透析治療、血漿置換者。按治療方案的不同將患者分為研究組與對照組,各38例。研究組男22例,女16例;年齡20~49歲,平均年齡(34.65±6.40)歲;病程10~39個月,平均病程(23.23±6.08)個月。對照組男25例,女13例;年齡18~49歲,平均年齡(34.09±6.14)歲;病程9~40個月,平均病程(24.01±6.27)個月。兩組基線資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法
兩組入組后均接受1 mg/kg潑尼松治療,qd,連續用藥30 d后每2周將劑量減少5 mg,誘導6個月至10 mg/d,維持治療6個月。在激素治療開始后,對照組接受環磷酰胺(山西仟源制藥股份有限公司,國藥準字:H14021788)靜脈沖擊治療,劑量為1 g/次,1次/月,共持續6個月。在激素治療開始后,研究組予以霉酚酸酯(上海羅氏制藥有限公司,國藥準字:H20031240)口服治療,劑量為4 mg/d,分于早晚餐2 h后服用,期間維持患者機體血藥濃度在5~8 ng/mL,治療4~8周;然后為維持期,劑量為2 mg/d,血藥濃度保持在2~5 ng/mL,共持續6個月。治療過程中出現以下任一并發癥,需要暫停或減少免疫抑制劑的用量,待并發癥明顯好轉后恢復至正常劑量:①肝功能損傷,天門冬氨酸氨基轉移酶>180 U/L或丙氨酸氨基轉移酶>80 U/L;②機體血清肌酐(Scr)含量超過正常上限或超過基線值30%;③白細胞較治療前下降且排除活動性系統性紅斑狼瘡。
1.3 觀察指標
①比較兩組治療前后病情活動度以及24 h尿蛋白定量、血清白蛋白(ALB)、Scr含量,其中采用系統性紅斑狼瘡疾病活動度評分表(SLEDAI)評估病情活動度,總分105分,分值越高提示疾病程度越嚴重。采用堿性苦味酸法測定Scr水平,采用雙縮脲比色法檢測24 h尿蛋白定量,采用溴甲酷綠法檢測ALB水平,試劑盒由美國貝克曼公司生產。②在治療前后抽取患者清晨空腹外周靜脈血3 mL,并將血液標本置于離心機上以3 000 r/min轉離心5 min,取上層血清,采用AQT90 FLEX免疫分析儀測定患者T淋巴細胞亞群CD3+、CD4+、CD8+水平。③比較兩組臨床療效,并記錄治療期間不良反應發生情況。
1.4 療效評估
按照相關文獻[5]中療效標準評估療效,包括①完全緩解:相關臨床癥狀完全消失,ALB含量>35 g/L,24 h尿蛋白定量<0.4 g;②部分緩解:ALB≥30 g/L,24 h尿蛋白定量較治療前下降≥50%,且<2.5 g/24 h;③無效:ALB<30 g/L,24 h尿蛋白定量較治療前下降<50%。
總緩解率=(完全緩解+部分緩解)/總例數×100%。
1.5 統計學方法
采用SPSS 22.0軟件分析數據,計數資料以百分數(%)表示,采用χ2檢驗,計量資料以“±s”表示,采用t檢驗,P<0.05提示差異有統計學意義。
2 結果
2.1 兩組實驗室檢查指標及SLEDAI評分比較
兩組治療前24 h尿蛋白定量、ALB、Scr、SLEDAI評分比較,差異無統計學意義(P>0.05);治療后研究組SLEDAI評分、24 h尿蛋白定量、Scr低于對照組,ALB高于對照組,差異有統計學意義(P<0.05)。見表1。

表1 兩組實驗室檢查指標及SLEDAI評分比較
2.2 兩組免疫功能比較
治療前,兩組CD3+、CD4+、CD8+比較,差異無統計學意義(P>0.05);治療后,研究組CD3+、CD8+低于對照組,CD4+高于對照組,差異有統計學意義(P<0.05)。見表2。
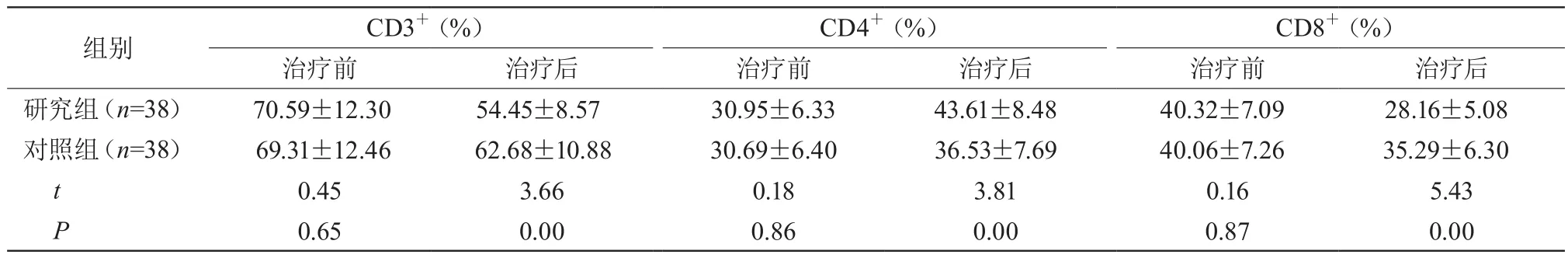
表2 兩組免疫功能比較
2.3 兩組臨床療效比較
研究組總緩解率為94.74%,對照組為73.68%,差異有統計學意義(P<0.05)。見表3。

表3 兩組臨床療效比較
2.4 兩組不良反應比較
研究組不良反應發生率低于對照組,差異有統計學意義(P<0.05)。見表4。
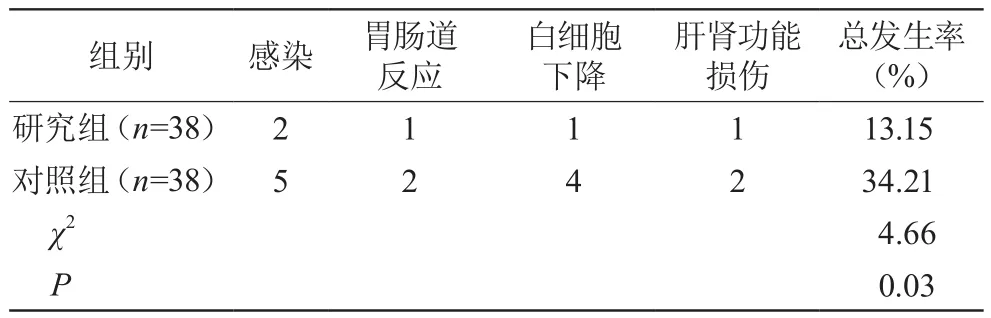
表4 兩組不良反應比較
3 討論
LN是系統性紅斑狼瘡這一自身免疫性結締組織疾病的并發癥,具有反復發作、病情易進展等特點,臨床上常通過激素沖擊、免疫抑制等方式最大限度地延緩病情進展,提高遠期存活率,保護腎功能的同時避免復發。研究發現,采用小劑量糖皮質激素治療病情相對較輕的LNⅠ型、Ⅱ型患者即可取得較好效果[6],這主要與糖皮質激素可作用于局部炎癥部位,抑制白三烯和花生四烯酸的合成,一定程度上制約白介素、腫瘤壞死因子等炎性因子產生,降低炎癥細胞釋放炎癥介質,負向調節機體補體系統的激活作用有關。分型較高的LN涉及到T、B細胞在內的多個環節免疫異常,故在予以糖皮質激素治療的同時,應及時采取免疫抑制劑進行控制,以避免機體免疫反應紊亂所致的多器官組織損傷。
近年來,臨床主要采用糖皮質激素配合環磷酰胺為代表的細胞毒性藥物治療LN,該治療方案可抑制特異性抗原刺激淋巴細胞的母細胞轉化和補體活性,起到控制狼瘡活動,阻止腎臟病變進展的作用。但長期大劑量使用環磷酰胺易導致細胞毒性,誘發骨髓抑制等不良反應,且一旦停藥極易復發。目前,使用免疫抑制劑針對多個靶點的聯合療法已成為LN臨床治療新趨勢,多項研究表明[7-8],該法能夠減少單一藥物出現的毒副反應,亦可發揮藥物協同作用,起到抗炎、抗淋巴細胞增殖等多靶點免疫抑制效應。他克莫司是從鏈霉菌培養液中提取的大環內酯類抗生素,可通過與FK結合蛋白結合形成復合物,抑制磷脂酶-鈣調神經磷脂酶活性來阻斷T細胞活化及免疫細胞中細胞因子的轉錄與合成,從而阻止肥大細胞、嗜堿性細胞等釋放炎性介質。此外,他克莫司還能減少B細胞自身抗體的產生,有效抑制Th2細胞分泌白細胞介素-10,以減輕自身免疫反應[9]。本研究結果顯示,觀察組總緩解率及ALB水平均明顯高于對照組,Scr、SLEDAI評分、24 h尿蛋白定量均明顯低于對照組,證實他克莫司聯合潑尼松能發揮協同、增敏作用以控制病情發展。蔣健等[10]研究顯示,在LN的發病中,外周血淋巴細胞的異常起到重要作用,其中CD4+細胞為免疫系統受到嚴重損害的標記物,且細胞數量減少程度與免疫功能受到損害程度呈正相關;CD8+細胞可分泌多種細胞因子促進細胞免疫效應,亦能夠通過釋放顆粒酶或FasL/Fas通路誘導細胞凋亡。本研究中觀察組CD3+、CD8+相較于對照組明顯偏低,CD4+明顯偏高,說明該方案能夠明顯增加患者自身免疫能力。此外,通過觀察治療期間患者出現的藥物不良反應發現,兩組未出現嚴重不良反應,且研究組發生率明顯低于對照組,提示在不排除潑尼松產生不良反應的情況下,他克莫司的安全性更高。
綜上所述,他克莫司聯合潑尼松治療LN的療效確切,可明顯緩解患者的臨床癥狀,增強免疫功能,且安全性較高。然而本研究尚存在一些局限,如樣本數較少,觀察期相對較短等,同時未能對患者免疫功能、實驗室檢查指標及SLEDAI評分等指標進行動態觀察,可能影響結論的準確性,故有關該方案治療LN的有效性仍需循證醫學加以證實。

