腫瘤基線代謝參數預測彌漫大B細胞淋巴瘤預后的價值
趙鵬,朱博,趙尉,洪浩然,邢曉靜
(中國醫科大學腫瘤醫院,遼寧省腫瘤醫院醫學影像科,沈陽 110042)
彌漫大B細胞淋巴瘤(diffuse large B-cell lymphoma,DLBCL)是最常見的一種非霍奇金淋巴瘤亞型,占所有非霍奇金淋巴瘤的1/3。隨著免疫化學療法的臨床應用,DLBCL成為一種可治愈的疾病[1],但約有20%~40%的患者一線治療失敗,預后極為不良[2]。因此,準確評估并確定早期進展或復發風險高的患者,對制定治療方案非常重要[3]。美羅華的問世開辟了DLBCL治療的新時代,大幅延長了淋巴瘤患者的生存期。本研究擬分析代表腫瘤負荷的不同糖代謝參數對預測美羅華時代DLBCL治療的預后價值,并分析可能與體內腫瘤糖酵解率(total lesion glycolysis,TLG)增強相關的血清乳酸脫氫酶(lactate dehydrogenase,LDH)水平[4]與正電子發射計算機斷層掃描(positron emission tomography/computed tomography,PET/CT)葡萄糖代謝顯像各代謝參數的相關性。
1 材料與方法
1.1 臨床資料
回顧性分析2012年8月至2018年2月我院DLBCL病例非特指NOS亞型51例,所有患者均經病理及免疫組化確診,均于治療前2周內行基線全身PET/CT糖代謝顯像,并接受R-CHOP(利妥昔單抗-環磷酰胺+蒽環類+長春新堿+潑尼松)方案作為一線化療方案。其中,男25例,女26例,平均年齡(57.37±15.02)歲。Ann Arbor分期Ⅰ~Ⅱ期(早中期)18例(35.3%),Ⅲ~Ⅳ期(中晚期)33例(64.7%)。根據NCCN-IPI評分標準[5],0~3分(低中危)21例(41.2%),4~8分(中高危)30例(58.8%)。免疫組化生發中心來源20例(39.2%),非生發中心來源31例(60.8%)。結外受累26例(51%),無受累25例(49%)。
1.2 掃描顯像方法
采用美國GE公司Discovery VCT 64 PET/CT設備顯像,氟-代脫氧葡萄糖(fluorine-18-fludeoxyglucose,18F-FDG)為我院生產合成,放化純>95%。所有患者禁食8 h以上,注藥前測量患者身高、體質量及血糖(控制在10 mmol/L以下)。注藥(4.4~5.5 MBq/kg)后,囑患者平臥靜息休息,45~60 min后行全身PET/CT顯像;圖像采集采用140 kV,自動毫安,容積成像,重建層厚3.75 mm,PET圖像根據患者身高采集6~7個床位,每個床位2.5~3 min。采集圖像時患者保持平靜呼吸,根據CT掃描數據進行PET衰減校正。
1.3 圖像分析
應用GE AW4.5工作站進行圖像處理及代謝指標測量,圖像分析由2名核醫學醫生共同完成。陽性病灶由視覺評估定義為局限性或彌漫的高于周圍本底攝取的病灶,并排除正常的解剖或生理性攝取所致的代謝增高[6],最大標準攝取值(maximum standardized uptake value,SUVmax)及平均攝取值(mean standardized uptake value,SUVmean)由AW軟件自動測量,腫瘤總代謝體積(total metabolic tumor volume,TMTV)用AW軟件41%SUVmax閾值法自動測量,并將所有高代謝病灶的代謝體積相加而成[7]。TLG=TMTV×SUVmean。所有計算結果均由2名醫生測量并復核正確。
1.4 統計學分析
采用SPSS 20.0軟件進行統計分析。計量資料符合正態分布的以均值表示,非正態分布的數據以中位數表示;受試者工作特征(receiver operating characteristic,ROC)曲線分析用于確定SUVmax、SUVmean、TMTV和TLG預測腫瘤進展或復發的可視化界值,相關性分析采用Spearman檢驗。生存分析應用Kaplan-Meier法,各預后危險因素、NCCN-IPI、SUVmax、TMTV和TLG各組間差異采用χ2檢驗。多因素分析采用Cox回歸分析。雙尾P< 0.05被定義為有統計學意義。
1.5 隨訪
通過電話及門診隨訪,截止至2018年12月,中位隨訪時間為12個月,無進展生存(progression-free survival,PFS)期時間為通過病理確診DLBCL至首次出現病情進展或排除其他因素所致死亡的時間。
2 結果
2.1 患者隨訪情況
至隨訪結束,51例患者中,20例復發或進展,中位PFS時間為12.0個月(1.0~64.0個月),2年PFS率為25.5 %(13/51)。
2.2 腫瘤代謝參數與血清LDH水平的相關性分析
如表1所示,51例患者的TMTV及TLG與血清LDH水平的相關性較強,而SUVmax及SUVmean與LDH水平相關性較弱。
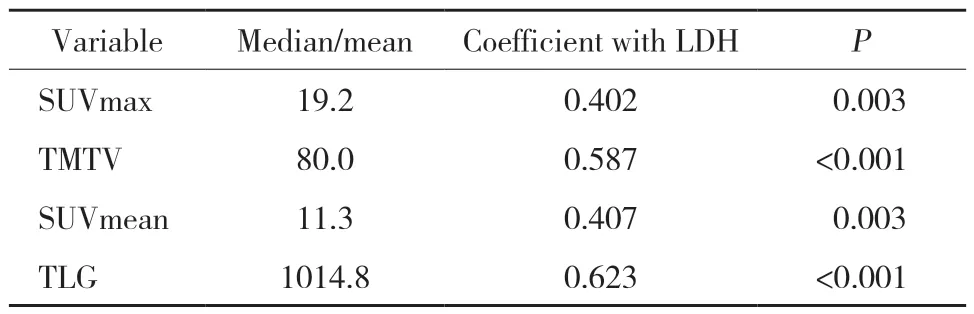
表1 腫瘤代謝參數與血清LDH相關性分析Tab.1 Correlation between tumor metabolic parameters and LDH
2.3 SUVmax、TMTV、SUVmean和TLG預測腫瘤進展或復發的界值
ROC曲線分析結果顯示,SUVmax為16.0時,Youden指數最大(0.234),預測腫瘤進展或復發的靈敏度為75.0%,特異度為48.4%,曲線下面積(area under curve,AUC)為0.576;TMTV為153時,Youden指數最大(0.274),預測腫瘤進展或復發的靈敏度為50.0%,特異度為77.4%,AUC為0.608;AVG為8.50時,Youden指數最大(0.237),預測腫瘤進展或復發的靈敏度為85.0%,特異度為35.7%,AUC為0.573;TLG為470.0時,Youden指數最大(0.284),預測腫瘤進展或復發的靈敏度為80.0%,特異度為48.4%,AUC為0.626。
2.4 年齡、LDH水平、體能狀態、臨床分期、結外淋巴結受累與否、NCCN-IPI評分及FDG PET/CT各代謝指標對患者疾病進展或復發的影響
將51例患者分別按年齡、LDH水平、體能狀態、Ann Arbor分期、結外受累與否、NCCN IPI評分、SUVmax、TMTV、SUVmean、TLG數值分成2組,并分析其與淋巴瘤進展及復發的相關性。如表2所示,Ann Arbor分期、NCCN-IPI評分、TMTV能更好地預測疾病的進展及復發,差異有統計學意義(χ2分別為4.568、6.092、4.867,P分別為0.03、0.014、0.027)。其余指標均無統計學意義。
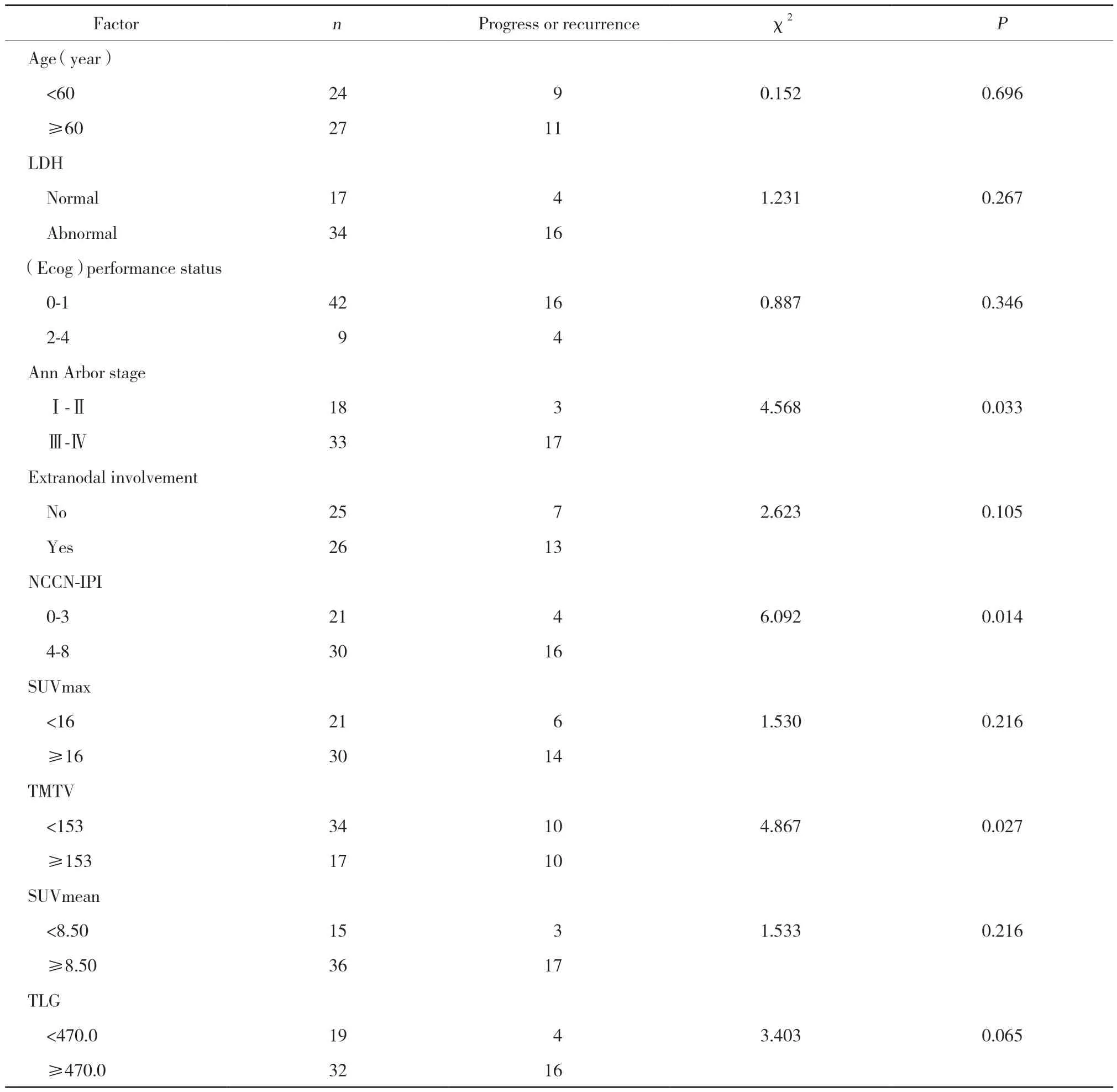
表2 各代謝指標對患者疾病進展或復發的影響Tab.2 The effects of metabolic parameters on disease progression or recurrence
2.5 多因素分析
將單因素方差分析結果納入Cox多因素生存分析,將P< 0.1的因素納入,包括Ann Arbor分期(P=0.033)、TMTV(P=0.027)、TLG(P=0.065)及NCCN-IPI評分系統(P=0.014)。分析結果表明,TMTV為預后的獨立危險因素,其比值比為2.822,95%可信區間范圍:1.835~9.542(P< 0.05),見表3。
2.6 代謝指標的相關性與ROC曲線界值行Kaplan-Meier生存曲線分析結果
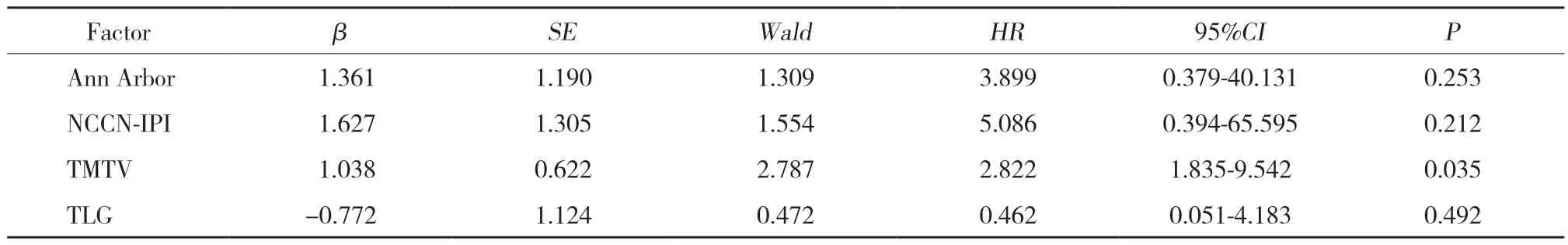
表3 Cox多因素回歸分析Tab.3 Cox multivariate analysis
Kaplan-Meier生存曲線分析顯示,治療前高TMTV值的患者預后不良,更傾向于復發和進展(界值為153,P< 0.05)。見圖1。
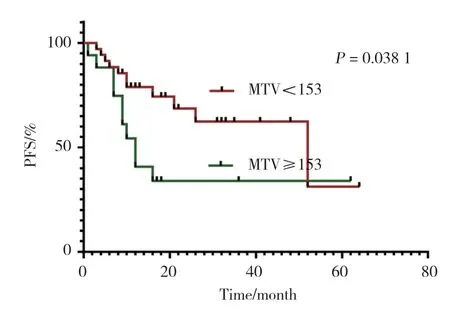
圖1 PFS生存曲線Fig.1 PFS survival curve
3 討論
FDG PET/CT影像檢查廣泛應用在腫瘤功能顯像領域已有十余年[8],常用于淋巴瘤治療前的分期和再分期、治療期間及治療結束后的監測、轉化的評估[9]。
SUVmax是臨床上廣泛應用的半定量評價指標,對DLBCL的PFS有預測價值[10]。但SUVmax反映的是腫瘤最高代謝點的葡萄糖攝取率,不能體現腫瘤的體積參數及全身腫瘤負荷情況,而TMTV及TLG則更傾向于體現全身腫瘤負荷的信息。關于腫瘤代謝參數TMTV、Ann Arbor分期、TLG、NCCN-IPI評分中哪個更能準確評價DLBCL預后,目前仍無定論[11-16]。究竟基線代謝指標是否對預測DLBCL的預后有效,以及究竟哪些代謝參數對其預后有價值,有待進一步研究證實。
臨床上常用IPI評分或改良后的NCCN-IPI評分指數對治療前DLBCL患者進行危險度分級、療效預測。血清LDH指標被納入了該評分標準,其含量高低與TLG增強相關[4],但是否與腫瘤代謝參數相關有待證實。本研究分析了不同代謝參數與血清LDH水平的相關性,發現各代謝參數與血清LDH水平均有相關性,但TMTV及TLG的高低能更好地反映腫瘤總的糖酵解水平。
本研究發現,在所有接受R-CHOP 化療方案的DLBCL患者中,Ann Arbor分期、NCCN-IPI評分、TMTV均能有效預測患者的PFS;根據ROC曲線界值發現,TMTV為153時,Youden指數最大(0.274),預測腫瘤進展或復發的靈敏度為50.0%,特異度為77.4%,AUC為0.608。當TMTV>153時預后不良,與SONG等[11]及SASANELLI等[12]的研究結論一致。TMTV較其它代謝參數能更好、更全面地反映全身腫瘤的負荷情況,對患者的預后更有預測價值。
TMTV的測量方法有很多,包括:(1)固定屆值法[11,17],規定SUV=2.5作為絕對界限,所有>2.5的代謝部分均被計算入代謝體積,但對于本底代謝水平偏高以及腫瘤整體代謝水平偏低的患者,其計算值往往高于真實水平;(2)根據肝臟的平均SUV值±3倍標準差劃定代謝體積界限[18],這種以肝臟本底作為參考值的測量方法規避了不同PET/CT系統及人為測量的影響,然而,肝臟彌漫疾病或腫瘤浸潤會對測量結果造成較大影響,肝臟平均攝取水平也會隨著肝功能的不同而變化;(3)MEIGNAN等[7]研究認為,應用SUVmax的41%作為閾值,評估所得結果與模型實際體積一致性最佳,且在不同觀察者之間也有完美的同一性。本研究即采用了閾值法測量腫瘤代謝體積。但該方法參照SUVmax值勾畫體積也存在不足之處,如當腫瘤SUVmax值過大時,代謝體積將低估腫瘤實際體積,反之亦然。因此,每種方法都各有優缺點,國際上也沒有統一的估測標準指南,仍有待進一步探討。
由于隨訪時間不足,本研究僅觀察了PFS,尚未能觀察到足夠的總生存期,部分截尾數據未能觀察到終點,有待繼續長期隨訪并充實數據。
綜上所述,本研究顯示,TMTV是DLBCL的獨立預后影響因素,作為分子影像學指標能夠更好地預測PFS,未來能否成為新的預后評價標準,有待標準化的圖像獲取及大量臨床數據的歸納。

