腹腔鏡保膽術對良性膽囊息肉患者胃腸功能恢復及并發癥的影響
李建軍
河南固始縣中醫院 固始 465200
良性膽囊息肉(膽囊息肉)泛指向膽囊腔內突出或隆起的病變,有蒂或無蒂,一般無癥狀,多為體檢時由超聲檢查發現。對于有癥狀的患者或有惡變危險因素的患者,應給予腹腔鏡手術[1]。選取2018-03—2019-04間我院收治的80例膽囊息肉患者,隨機分組實施腹腔鏡膽囊切除術(LC)和腹腔鏡保膽術。現對兩種術式對患者術后胃腸功能恢復及并發癥的影響進行比較,報告如下。
1 資料與方法
1.1一般資料本組80例患者的納入標準[1-2]:(1)經超聲、CT或MRI檢查發現。(2)存在惡變的危險因素(直徑>1 cm;單發且基底部寬大;膽囊壁增厚;尤其是年齡>60歲、直徑>2 cm者),或伴有右上腹疼痛、惡性、嘔吐及食欲減退者。(3)息肉位于膽囊低或膽囊體的前壁。排除標準:(1)術中冷凍切片檢查提示癌變者。(2)有腹腔鏡手術禁忌證者。患者均簽署知情同意書,并經院倫理委員會審批。隨機分為2組,各40例。對照組:男22例,女18例;年齡52~78歲,平均67.23歲。病程3~6 a,平均5.32 a。觀察組:男24例,女16例;年齡54~76歲,平均68.48歲;病程2~7 a,平均5.48 a。2組患者的一般資料比較,差異無統計學意義(P>0.05),有可比性。
1.2方法[3-4]全麻下常規三孔法置入Trocar、腹腔鏡和手術器械。對照組采取LC。冷凍切片檢查提示為良性息肉后,結束手術。觀察組在膽囊底部作小切口,吸凈膽汁,置入膽道鏡觀察膽囊內息肉的部位及性狀。細長蒂息肉,將蒂根部結扎后完整切除;無蒂或寬蒂息肉則將膽囊息肉連同基底部的膽囊壁一起切除后縫閉膽囊壁切口。冷凍切片檢查提示為良性息肉后,放置引流,縫合切口,結束手術。
1.3觀察指標(1)術后飲食恢復時間、腸蠕動恢復時間、肛門排氣時間。(2)術后并發癥(切口感染、膽漏、消化不良、腹脹)。
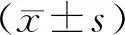
2 結果
2.12組胃腸功能指標比較觀察組術后飲食恢復時間、腸蠕動恢復時間、肛門排氣時間均明顯短于對照組,差異有統計學意義(P<0.05),見表1。
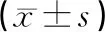
表1 2組胃腸功能指標比較
2.22組手術并發癥比較觀察組術后并發癥發生率(6.06%)低于對照組(24.24%),差異有統計學意義(P<0.05),見表2。

表2 2組術后并發癥比較[n(%)]
3 討論
對于無癥狀或不存在膽囊息肉惡變危險因素的患者,無需手術治療,即每6~12個月超聲復查一次,以觀察息肉有無增長。而對于有癥狀或存在膽囊息肉惡變危險因素的患者,應給予手術治療。手術方式為LC或腹腔鏡保膽術。目前LC已成為治療膽囊良性病變的“金標準”。但有研究指出,膽囊有濃縮、儲存及排泄膽汁的功能,還具有調節膽道壓力、免疫及內分泌功能等,膽囊切除后患者會出現腹脹、腹瀉及消化道功能減退,甚至有增加結腸癌的發生風險[5]。因此保留有功能且不存在病變的膽囊,不僅維持了膽道系統的完整性和胃腸道的功能,而且可簡化手術程序和避免發生LC的相關并發癥[6]。對膽囊良性病變行腹腔鏡保膽術已在臨床開展,并取得了良好效果[3]。
近年來,我們對收治的80例膽囊息肉患者,分別實施LC和腹腔鏡保膽術,經過比較分析,結果顯示,腹腔鏡保膽術患者的術后飲食恢復時間、腸蠕動恢復時間、肛門排氣時間及術后并發癥發生率等指標,均顯著優于實施LC的患者。充分表明了腹腔鏡保膽術治療膽囊息肉的優越性。
為保證手術效果,需注意:(1)嚴格掌握腹腔鏡保膽術的手術指征,對于無癥狀或不存在惡變危險因素的患者暫不需手術。(2)對于膽囊后壁的寬蒂息肉及膽囊功能欠佳的患者應實施LC。(3)息肉切除后,應常規行冷凍切片檢查,如發現惡變,應行根治性手術。(4)術后須依據常規病理學檢查結果進一步確定疾病的分期和病理學分級,為后續治療提供依據。

