急性胃十二指腸潰瘍穿孔腹腔鏡穿孔縫合術療效觀察
魏廣賢
河南鹿邑縣人民醫院普外科 鹿邑 477200
急性胃十二指腸潰瘍穿孔是普外科常見的一種急腹癥,具有起病急驟、病程進展迅速和病情程度重等特點,治療不及時可出現急性彌漫性腹膜炎等嚴重并發癥,甚者危及患者生命安全。2016-01—2018-04間,我們對收治的60例急性胃十二指腸潰瘍穿孔患者分別采用開腹和腹腔鏡穿孔縫合術,現對療效進行比較,報告如下。
1 資料與方法
1.1一般資料本組60例患者均依據病史、臨床表現及影像學檢查結果明確診斷。排除:(1)合并嚴重心腦血管及呼吸、內分泌、血液等系統疾病及肝腎功能不全等患者。(2)術中冰凍切片病理學檢查提示胃潰瘍惡變穿孔者。(3)合并幽門梗阻、出血或血流動力學不穩定等患者。(4)治療依從性差患者。患者均簽署知情同意書。按照手術方式不同分為2組。傳統組:男10例,女16例;年齡27~59歲,平均42.29歲。胃潰瘍穿孔8例,十二指腸潰瘍穿孔18例。穿孔直徑4~10 mm,平均5.0 mm。穿孔時間6~17 h,平均8.20 h。腹腔鏡組:男16例,女18例;年齡28~59歲,平均43.14歲。胃潰瘍穿孔10例,十二指腸潰瘍穿孔24例。穿孔直徑4~9 mm,平均4.8 mm。穿孔時間6~16 h,平均7.89 h。2組患者的一般資料比較,差異無統計學意義(P>0.05),有可比性。
1.2方法2組均采用氣管插管全身麻醉,腹腔鏡組行腹腔鏡胃十二指腸潰瘍穿孔縫合術:患者取頭高腳低左傾位,于臍下緣作1cm弧形切口插入氣腹針,建立人工氣腹,壓力保持12 mmHg(1 mmHg=0.133 kPa)。依次置入10 mm Trocar及腹腔鏡作觀察孔,探查腹腔。分別于劍突下、右肋緣下鎖骨中線上、右腋前線平臍處作切口置入10 mm 、 5 mm、 5 mm Trocar及手術器械。清除腹腔滲出液及胃腸內容物,觀察穿孔大小、瘢痕范圍、水腫程度。對胃潰瘍患者可常規取穿孔周圍組織行冰凍切片檢查,以排除胃癌穿孔。用無損傷縫線沿胃十二指腸縱軸間斷全層縫合穿孔,以大網膜覆蓋穿孔部位。徹底沖洗腹腔留置引流管,排空氣腹,對穿刺口進行縫合關閉[1]。傳統組行開腹穿孔縫合術:經右上腹、經腹直肌切口逐層切開進入腹腔。清除腹腔滲出液及胃腸內容物。對胃潰瘍患者可取穿孔周圍組織行冰凍切片檢查,以排除胃癌穿孔。沿胃腸道長軸縫合穿孔并以大網膜固定。腹腔應用生理鹽水徹底沖洗后留置引流管。術后2組患者均行持續胃腸減壓,禁食、補液及抗感染治療。恢復進食后,開始正規的抗潰瘍藥物治療。
1.3觀察指標比較2組手術時間、術中出血量、術后肛門恢復排氣時間、住院時間、術后并發癥,以及隨訪12個月期間的復發情況。
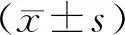
2 結果
2.1手術時間等指標2組患者手術過程順利,手術時間差異無統計學意義(P>0.05)。與傳統組相比,腹腔鏡組術中出血量更少,術后肛門排氣和住院時間更短,差異均有統計學意義(P<0.05)。見表1。
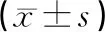
表1 2組手術時間等指標比較
注:組間比較,*P<0.05
2.2術后并發癥及隨訪情況腹腔鏡組并發癥發生率低于傳統組,差異均有統計學意義(P<0.05),見表2。2組患者隨訪期間均未出現復發病例。

表2 2組患者術后并發癥比較
注:組間比較,*P<0.05
3 討論
胃大部切除術雖然可一次性解決穿孔和潰瘍兩個問題,一定程度上減輕了患者的后顧之憂。但術后患者痛苦重及胃內容物量減少,而且有較高的吻合口瘺、貧血等并發癥的發生率。隨著潰瘍內科治療技術的不斷進展,消化道潰瘍臨床治愈率的顯著提高和復發率的極大降低,對于穿孔時間不長、污染不嚴重、全身條件好等患者,應以胃十二指腸潰瘍穿孔縫合術聯合內科規范用藥治療為主[2]。與傳統開腹胃十二指腸潰瘍穿孔縫合手術比較,腹腔鏡手術的優勢有:(1)能快速明確病變部位及其性質,確定治療方案。(2)可通過變換進鏡位置和患者的體位,徹底沖洗腹腔、盆腔及膈下,減少毒素的吸收,并防止術后形成腹腔膿腫。(3)術中腹腔始終處于封閉狀態,對胃腸功能的干擾小,術后患者疼痛程度輕,可早期下床活動,腸道恢復快,腸粘連風險小。(4)有Trocar保護切口不與膿液接觸[3],可明顯減少切口的感染率。亦有研究結果顯示,腹腔鏡胃十二指腸潰瘍穿孔縫合術對機體的免疫功能影響更小[4]。本文腹腔鏡組的術中出血量、術后肛門恢復排氣時間和住院時間、并發癥發生率等指標均優于傳統組,且復發率無明顯增高,效果肯定。但應注意:(1)嚴格掌握手術適應證,合理把握好中轉開腹時機。對穿孔巨大難修補、腹腔廣泛粘連且存在局部炎癥水腫不能在腹腔鏡下縫合時,應果斷中轉開腹手術。(2)對胃潰瘍穿孔患者,應取穿孔邊緣組織行冰凍切片檢查,以排除胃癌穿孔。(3)術后需行正規抗潰瘍藥物治療,并囑患者生活規律,避免暴飲暴食、煙酒嗜好、情緒波動等,以有效降低潰瘍復發風險。

