補腎調周法聯合炔雌醇環丙孕酮片、鹽酸二甲雙胍片治療青春期多囊卵巢綜合征臨床研究
張麗萍 陸麗丹
(南京中醫藥大學常熟附屬醫院婦科,江蘇 常熟 215500)
多囊卵巢綜合征(polycystic ovarian syndrome,PCOS)是一種臨床表現多樣性和發病多因性的婦科常見內分泌疾病。PCOS大多始于青春期,臨床主要表現為痤瘡、多毛、肥胖、雄激素過多及持續無排卵,不僅會引起月經紊亂而致育齡期女性不孕,而且對女性各生命階段的生活質量均造成不同程度的影響[1],若不給予及時診治,易引起代謝紊亂、2型糖尿病、生殖功能障礙、心血管疾病等遠期并發癥[2]。因此,早期PCOS的診斷和治療對改善育齡期女性生殖功能,減少成年后并發癥發生風險具有重要的臨床意義。西醫治療PCOS主要依賴促排卵藥物和抑制高雄激素藥物,同時輔助胰島素增敏劑以糾正患者代謝功能紊亂[3]。但長期應用上述藥物易引起消化道反應、肝腎損傷、卵巢過度刺激等多種不良反應。近年來,中醫藥治療PCOS取得了較大進展,補腎調周法是夏桂成教授根據經間期、經前期、經期、經后期各階段生理變化特征及陰陽變化規律所提出的調理月經周期的治療方法。既往研究顯示,調周法對卵巢儲備功能下降性不孕、排卵障礙性不孕等婦科疑難病癥具有顯著的療效[4-5]。2019-01—2020-03,我們在炔雌醇環丙孕酮片、鹽酸二甲雙胍片基礎上采用補腎調周法治療治療青春期PCOS 60例,并與炔雌醇環丙孕酮片、鹽酸二甲雙胍片治療60例對照,觀察臨床療效及對臨床癥狀、卵巢體積和性激素水平的影響,結果如下。
1 資料與方法
1.1 一般資料 全部120例我院婦科門診青春期PCOS患者,按照隨機數字表法分為2組。治療組60例,年齡14~19歲,平均(17.32±0.85)歲;病程2~5年,平均(2.9±0.5)年;臨床表現:月經稀發55例,閉經2例,肥胖3例。對照組60例,年齡13~19歲,平均(17.28±0.83)歲;病程2~4.8年,平均(2.6±0.4)年;臨床表現:月經稀發57例,閉經1例,肥胖2例。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 病例選擇
1.2.1 西醫診斷標準 參照《多囊卵巢綜合征中國診療指南》[6]。①月經稀發,閉經,或出現不規則的子宮出血;②高雄激素血癥或具備高雄激素表現;③超聲檢查顯示卵巢多囊;④排除其他能夠引起排卵異常和高雄激素的疾病。
1.2.2 中醫辨證標準 參照《中藥新藥臨床研究指導原則(試行)》[7]中腎虛證標準。主癥:月經稀發,經后期,閉經,腰膝痠軟;次癥:頭暈,耳鳴,失眠。舌脈:舌質紅,苔少,脈細數,或舌質淡,舌苔白,脈弱。
1.2.3 納入標準 符合上述西醫診斷標準及中醫辨證標準;年齡10~19周歲;病程≥2年;未婚未育;基礎體溫(BBT)均為單相;入院近3個月未予雌孕激素類藥物治療;本人或家屬均簽署知情同意書。
1.2.4 排除標準 合并能夠引起高雄激素血癥的疾病(如庫欣綜合征、腎上腺皮質增生、卵巢腫瘤等)者;合并甲狀腺功能異常、糖尿病、高催乳素血癥等內分泌疾病者;合并心血管疾病、腦血管疾病、肝腎功能異常及造血系統疾病者;過敏體質或對本研究用藥成分過敏者;不能按照臨床規定用藥,或臨床資料不全而影響療效判定者。
1.3 治療方法
1.3.1 對照組 予炔雌醇環丙孕酮片(拜爾醫藥保健有限公司廣州分公司,國藥準字J20100003)2 mg,自月經周期第5 d或撤藥性出血第5 d開始服藥,連續口服21 d,停止服用7 d后重復用藥;鹽酸二甲雙胍片(中美上海施貴寶制藥有限公司,國藥準字H20023370)0.5 g,每日3次口服,經期不停藥。
1.3.2 治療組 在對照組治療基礎上聯合補腎調周法治療。①行經方(月經周期第1~4 d)藥物組成:益母草、澤蘭、續斷、五靈脂、赤芍、丹參各10 g,艾葉5 g,共服4 d;②經后方(月經周期第5~13 d)藥物組成:熟地黃、山茱萸、山藥、白芍、炒當歸、桑寄生、牛膝、炒牡丹皮各10 g,共服9 d;③經間方(月經周期第14~15 d)藥物組成:莬絲子、續斷、熟地黃、山藥、炒當歸、鹿角霜、炒五靈脂各10 g,紅花、山茱萸各5 g,共服2 d;④經前方(月經周期第16~28 d)藥物組成:莬絲子15 g,熟地黃、當歸、山藥、續斷、枸杞子、紫石英各10 g,共服13 d。日1劑,水煎2次取汁300 mL,分早、晚2次飯后30 min服用。
1.3.3 療程 2組均治療3個月經周期。
1.4 觀察指標及方法
1.4.1 臨床癥狀評分 2組治療前后均參照《中藥新藥臨床研究指導原則(試行)》[7]對月經異常、痤瘡、多毛進行量化評分,其中月經異常分值0~8分,痤瘡分值0~5分,多毛分值0~10分。所有癥狀分值越高,代表癥狀越嚴重。
1.4.2 超聲檢查 2組治療前后均采用DC-8PRO彩色多普勒超聲診斷系統(邁瑞醫療國際股份有限公司)行腹部彩色超聲檢測,測量并計算卵巢體積,計算公式為:卵巢體積=0.523×長徑(cm)×前后徑(cm)×橫徑(cm)。
1.4.3 性激素檢測 2組治療前后分別于月經周期第3~5 d晨起空腹取肘靜脈血,采用化學發光法檢測血清卵泡刺激素(FSH)、睪酮(T)、黃體生成激素(LH)水平及LH/FSH比值。
1.4.4 不良反應情況 統計2組治療期間不良反應發生情況。
1.5 療效標準 參照《中藥新藥臨床研究指導原則(試行)》[7]。痊愈:治療后,月經恢復正常,癥狀改善明顯,性激素基本恢復正常,彩超檢測卵巢形態和大小基本正常,BBT雙相,療效指數>95%;有效:治療后,月經得到明顯改善,癥狀得到一定好轉,性激素水平、彩超檢測結果均得到一定改善,BBT雙相,療效指數30%~95%;無效:治療后,月經未得到任何改善,無排卵現象,臨床癥狀、性激素水平、彩超檢測結果均未得到任何改善,BBT單相,療效指數<30%。療效指數=(治療前總分-治療后總分)/治療前總分×100%。
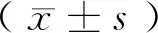
2 結 果
2.1 2組治療前后卵巢體積比較 見表1。
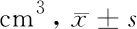
表1 2組治療前后卵巢體積比較
由表1可見,治療后2組卵巢體積均較本組治療前降低(P<0.05),且治療后治療組低于對照組(P<0.05)。
2.2 2組治療前后臨床癥狀評分比較 見表2。

表2 2組治療前后臨床癥狀評分比較 分,
由表2可見,治療后2組各臨床癥狀評分及總分均較本組治療前降低(P<0.05),且治療后治療組均低于對照組(P<0.05)。
2.3 2組治療前后血清FSH、T、LH、LH/FSH水平比較 見表3。

表3 2組治療前后血清FSH、T、LH、LH/FSH水平比較
由表3可見,治療后2組T、LH、LH/FSH均較本組治療前降低(P<0.05),且治療后治療組均低于對照組(P<0.05)。2組治療前后FSH比較差異無統計學意義(P>0.05)。
2.4 2組療效比較 見表4。

表4 2組療效比較 例
由表4可見,2組總有效率比較差異有統計學意義(P<0.05),治療組療效優于對照組。
2.5 2組不良反應發生情況 治療組60例,治療期間出現胃腸道反應1例,不良反應發生率1.7%(1/60);對照組60例,治療期間出現輕微嘔吐、惡心等胃腸道反應5例,頭痛2例,經間少量出血1例,不良反應發生率13.3%(8/60)。治療組不良反應發生率低于對照組(P<0.05)。
3 討 論
PCOS是一種多因素參與的內分泌失調性病變,患者臨床表現為月經稀發甚至閉經、多毛、肥胖、痤瘡、卵巢多囊改變及不孕等。近年來臨床研究顯示,PCOS除對女性生殖功能造成不良影響外,還會誘發代謝功能異常、2型糖尿病、子宮內膜癌、心血管疾病及血脂異常等并發癥。目前,PCOS的病因尚不明確,多認為與遺傳、環境、肥胖、高雄激素分泌、炎癥及青春期發育亢進等因素有關[8]。青春期是下丘腦—垂體—卵巢軸發育成熟的過渡時期,中樞性負反饋抑制狀態解除,促性腺激素釋放激素呈脈沖式釋放,易產生大量雄激素,進而誘發月經稀發、高胰島素血癥或胰島素抵抗、多毛、痤瘡及卵巢多囊改變等[9]。PCOS會伴隨患者一生,因而青春期PCOS的治療非常關鍵,目前臨床對青春期PCOS的治療原則以建立月經周期和糾正內分泌代謝紊亂為主[10]。避孕藥是臨床治療PCOS的常用藥物,其能夠降低LH水平,增加性激素結合球蛋白分泌,減少雄激素和游離T水平,將月經周期調整至規律的時間段內。炔雌醇環丙孕酮片含有的環丙孕酮降低雄激素的作用非常強,故常作為PCOS患者的首選藥物。二甲雙胍是治療胰島素抵抗的重要藥物,能夠抑制雄激素釋放,緩解高雄激素血癥,是PCOS的重要補充治療。但單純應用西藥治療PCOS的療效有限,且易產生多種不良反應。
中醫古籍中并無青春期PCOS之病名記載,根據患者臨床表現,可歸屬為中醫學“經量少”“月經后期”“閉經”等范疇。中醫學認為,腎為先天之本,發育生殖之源,腎精是月事的重要物質基礎。女性從童稚階段開始,腎氣逐漸充養。二七之年,腎氣充沛,天癸成熟,任沖二脈精血充盛,血海滿盈,月事正常。若腎氣不足,氣血和精血化生無源,影響天癸泌至,癸水匱乏,腎精發育不成熟,陰液不足,陰陽轉化受阻,天癸與沖任功能失衡,卵泡排出不暢,影響月經的周期和量,誘發PCOS及其他生殖系統疾病[11]。由此可見,青春期PCOS基本病機為先天腎氣不足,天癸匱乏,治療原則應為補腎益精,養血調經。本研究采用補腎調周法進行治療。隨著胞宮氣血盈虧和陰陽消長的變化,女子月事呈現經行期、經后期、經間期及經前期4個階段,遵循月經周期對青春期PCOS患者補益腎精,可顯著提高臨床療效[12]。經行期為月經來潮第1~4 d,血海滿盈,子宮瀉而不藏,此時應用活血調經之法,促進經血排出。經行方中,赤芍、丹參活血祛瘀,調經止痛;五靈脂活血調經;益母草活血調經,祛瘀生新;艾葉理氣調經,促進排經順暢;澤蘭活血行水;續斷補腎。全方共奏活血調經、益氣養血之功。經后期為月經周期第5~13 d,血海空虛逐漸恢復至盛,子宮藏而不瀉,呈陰長變化。經后方中白芍、炒當歸斂陰養血;熟地黃、山茱萸、山藥滋陰補虛;炒牡丹皮滋腎助陰,寓通于補;因天癸之水源自腎,陰長需陽氣支持,故方中加入牛膝、桑寄生以補腎滋陰。全方共奏滋陰養血之功。經間期為月經周期第14~15 d,此時為陰盛陽動和重陰轉陽的時期,同時也是排卵的重要時期。經間期排卵不暢多與陰重陽虛、陰陽失衡有關,需在補腎同時輔以活血通絡,促進排卵。經間方中,莬絲子、續斷、熟地黃、鹿角霜、山藥、山茱萸溫陽補腎,固腎益精,促進陽氣升發;炒當歸、炒五靈脂、紅花活血祛瘀,調經通絡,促進沖任氣血運行,有助于排卵。全方共奏補腎溫陽、活血通絡之功。經前期為月經周期第15~28 d,此時陰盛陽生,腎陽增長,陰陽俱盛,此時應補腎助陽,固腎填精,促進卵泡發育成熟。經前方中,熟地黃、當歸養血補血;莬絲子、山藥、續斷、枸杞子、紫石英補腎助陽。全方共奏補腎助陽、調經養血之功。現代藥理研究表明,補腎調周法能有效調節下丘腦—垂體—卵巢—子宮軸,促進性腺激素分泌,糾正內分泌代謝水平失調,順應月經周期生理演變[13];益母草具有雙向調節子宮平滑肌的作用,同時還具有抑制血小板聚集、抗炎、鎮痛的作用[14];丹參具有抑制血小板聚集、對抗血栓形成、改善局部微循環、鎮痛、抗炎、調節機體免疫力的作用,對月經不調具有顯著的治療作用[15];當歸-菟絲子配伍能夠通過活血補腎發揮抗炎、調節血脂水平、改善胰島素抵抗及促進局部微循環等作用,對PCOS具有顯著的治療作用[16]。
臨床已證實,高雄激素是PCOS的核心發病機制之一,患者除血清T水平升高外,其體內高雄激素在芳香化酶的作用下轉化為雌酮,刺激下丘腦—垂體分泌釋放大量LH,FSH水平降低,導致LH/FSH≥2[17]。另外,PCOS患者卵巢內卵泡發育不成熟,不能形成優勢卵泡,眾多竇卵泡聚集于卵巢內,導致卵巢呈多囊性改變,卵巢體積顯著增大。采用腹部超聲檢查有助于了解卵巢體積、形態等變化,聯合性激素等指標檢測,有助于提高PCOS診斷的準確性[18]。研究結果顯示,2組治療后血清T、LH、LH/FSH水平、卵巢體積及臨床癥狀評分均明顯降低(P<0.05),治療組上述指標改善情況均優于對照組(P<0.05),且治療組臨床療效優于對照組(P<0.05)。說明2種治療方法均能調節患者性激素水平,改善卵巢功能,緩解臨床癥狀,但補腎調周法治療效果更為顯著,與張秋仔[19]研究結果一致。另外,治療組不良反應發生率低于對照組(P<0.05),說明補腎調周法聯合西藥常規治療能夠降低藥物不良反應,安全性高。
綜上所述,補腎調周法聯合炔雌醇環丙孕酮片、鹽酸二甲雙胍片治療青春期PCOS療效顯著,安全性高,值得在臨床上推廣。

