腦電雙頻指數監測下不同麻醉深度對老年患者術后早期認知功能影響的Meta分析
李杰 顧冰 毛廣婷 仇金鵬
(吉林大學第一醫院二部麻醉科,吉林 長春 130031)
術后認知功能障礙(POCD)是麻醉或手術后常見的中樞神經系統并發癥,其主要臨床表現為記憶力、判斷力、語言理解力下降,嚴重者還會出現人格的改變和社會能力的缺失。按POCD持續時間可分為早期POCD(持續至術后1 w內)和長期POCD(持續至術后3個月及以上)〔1〕。任何年齡的患者術后均可能發生POCD,但老年患者的發生率顯著增加,據報道,60歲以上的患者,早期POCD的發生率高達26%,而有10%的老年患者,其認知功能障礙甚至可持續至術后3個月,最終發展為長期POCD〔1〕。如何預防POCD已成為目前臨床研究的熱點。POCD的發病因素復雜,目前尚未完全明確,有報道認為,多項因素與POCD的發生有關,包括高齡、手術類型、患者的受教育程度、麻醉持續時間、二次手術、術后感染等〔2〕。麻醉深度與POCD的產生是否相關,目前尚存在爭議,Steinmetz等〔3〕認為術后1 w內POCD的發生與麻醉深度無關,Farag等〔4〕認為與淺麻醉相比,處于深麻醉狀態下的患者其POCD的發生率更低,術后認知功能恢復的更好,而Hou等〔5〕認為處于較淺麻醉狀態下的患者其術后早期POCD發生率更低。本研究采用Meta分析的方法,系統性評價腦電雙頻指數(BIS)監測下的不同麻醉深度對老年患者術后早期認知功能的影響。
1 資料與方法
1.1文獻納入和排除標準 研究設計:比較BIS監測下處于不同麻醉深度的老年患者術后早期POCD發生率的隨機對照試驗。納入標準:年齡≥60歲,術前認知功能正常〔簡明精神狀態量表(MMSE)評分>23分〕,無嚴重心肝腎疾病,無精神或神經疾病病史,無麻醉藥物過敏史,美國麻醉醫師協會(ASA)分級Ⅰ~Ⅲ級行擇期手術的患者。排除標準:麻醉時間過短或過長可能導致結果出現巨大偏倚的試驗、綜述性文章、動物實驗、無準確數據,重復發表,非臨床隨機對照試驗,組間基線資料有顯著差異,沒有給出具體術后早期MMSE評分及POCD發生率的文獻資料均被排除。試驗組(D組):深麻醉手術;對照組(C組):常規麻醉手術。主要結局指標:術后早期MMSE評分及不同時段POCD的發生率。
1.2檢索策略 系統檢索Pubmed、Embase、Cochrane Library、CBM、Web of Science、知網數據庫、萬方數據庫,檢索時間限制為建庫至2019年1月。英文檢索詞:depth of anesthesia,postoperative cognitive dysfunction,cognitive dysfunction,cognitive impairment,mild neurocognitive disoder,cognitive decline,mental deterioration,aged。中文檢索詞:麻醉深度,術后認知,老年。檢索無語種限制,采取主題詞加自由詞相結合的檢索方式進行,收集BIS監測下處于不同麻醉深度的老年患者術后早期認知功能的隨機對照實驗,同時對納入文獻的參考文獻進行追溯,將符合納入標準的文獻納入本研究。
1.3文獻篩選和數據提取 由兩位研究人員按照納入和排除標準獨立的瀏覽檢索到的所有文獻的標題和摘要,進行初篩,而后閱讀全文進行復篩。若雙方意見存在分歧,則通過雙方討論或征求第三位研究人員的意見從而達成共識。數據提取:①研究者的一般資料如第一作者、發表年份等;②研究方法,如隨機、盲法、分配隱藏等;③研究對象的一般資料,如年齡、ASA分級等;④研究對象的處理,如具體的手術類型,麻醉方式等;⑤研究結果,如老年患者術后早期POCD發生率,術后早期的MMSE評分等。
1.4質量評價 采用Cochrane系統評價的質量評價標準對納入文獻進行質量評價,主要從隨機方法、分配隱藏、盲法的實施、結果的盲法評估、結果數據的完整性、選擇性報告結果及其他偏倚幾個方面進行評估,見圖1。
1.5統計學方法 采用Revman5.3軟件進行數據分析,計數資料采用比值比(OR)及其95%可信區間(CI)表示,計量資料采用均數差(MD)及95%CI表示,P<0.05為差異有統計學意義。采用Q檢驗對納入研究進行異質性檢驗,以P>0.1,I2<50%為同質性檢驗水準,若研究無明顯異質性(P≥0.1,I2≤50%),采用固定效應模型進行Meta分析;若研究間存在異質性(P<0.1,I2>50%),則采用隨機效應模型進行Meta分析并分析其異質性來源。
2 結 果
2.1檢索結果 初次檢索共獲得505篇文獻,其中Pubmed 15篇、Embase 12篇、Cochrane Library 37篇、CBM 74篇、Web of Science 62篇、知網數據庫124篇、萬方數據庫177篇、對納入文獻的參考文獻進行追溯獲得4篇,通過仔細閱讀摘要和全文,共16項研究〔6~21〕符合納入標準,包括1 339例患者①,納入研究的基本資料見表1。

圖1 納入文獻的質量評價
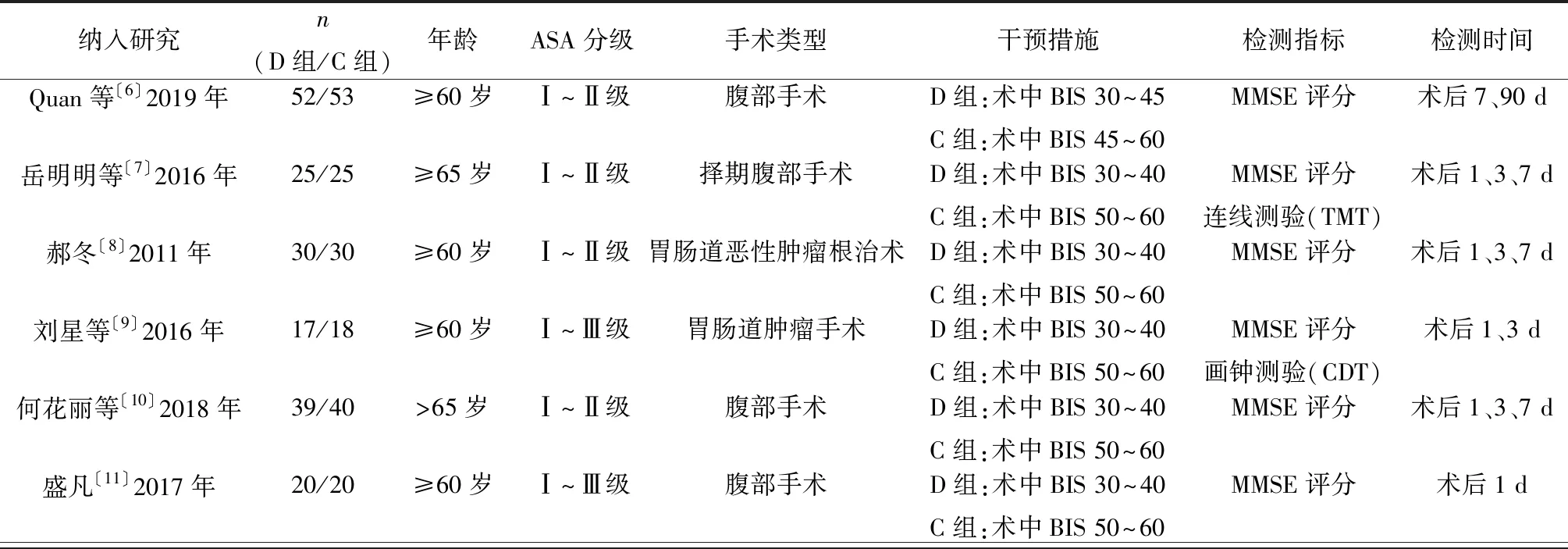
表1 納入研究的一般特征
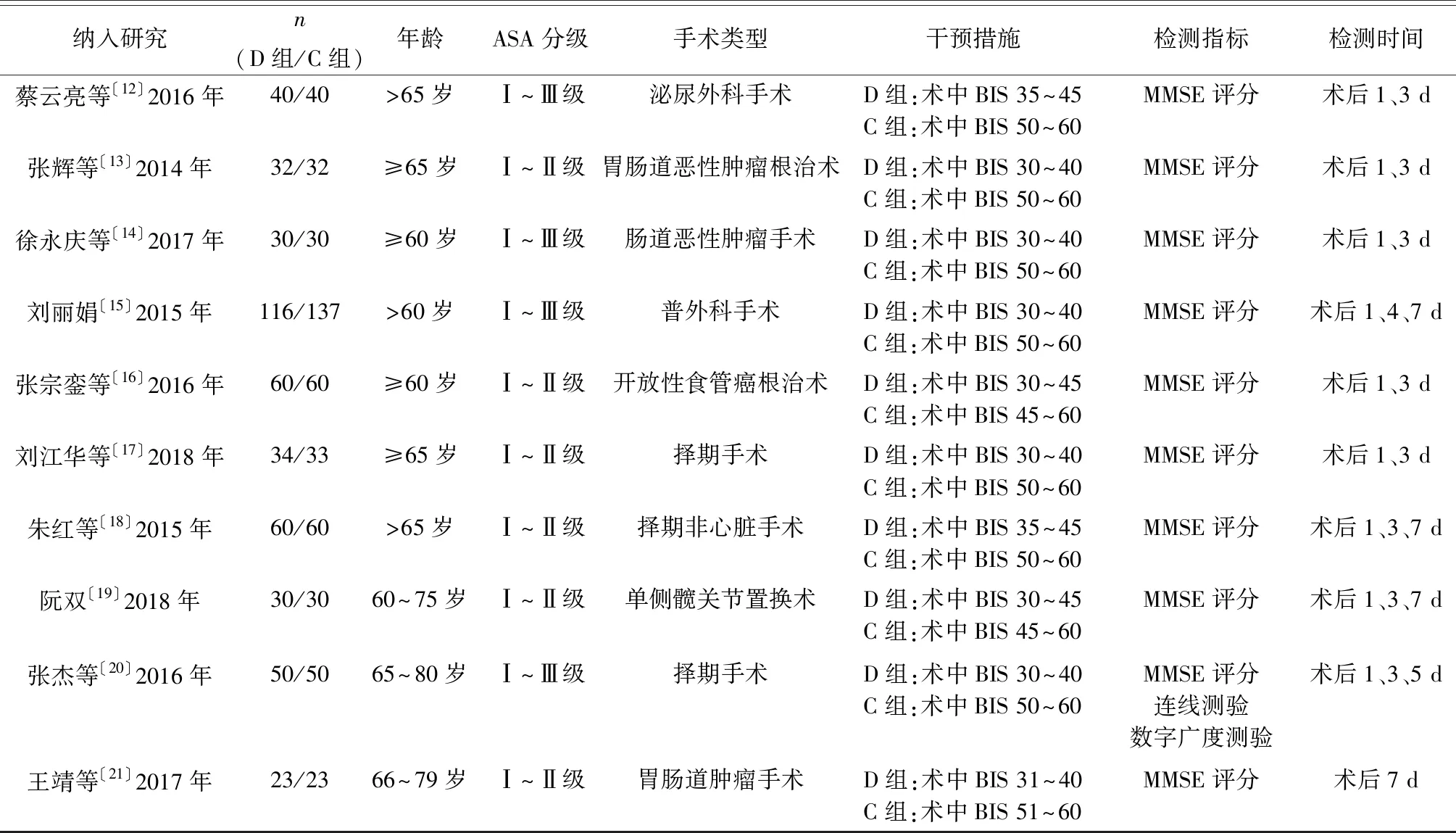
續表1 納入研究的一般特征
2.2Meta分析結果 共13項研究〔7~18,21〕比較了處于深麻醉狀態(BIS 30~45)與常規麻醉狀態(BIS 45~60)下的老年患者術后第1天POCD的發生率,各研究結果間無明顯異質性(P=0.26,I2=18%),采用固定效應模型進行Meta分析。結果顯示,深麻醉狀態下,老年患者術后第1天POCD的發生率明顯低于常規麻醉狀態,差異有統計學意義(OR=0.41,95%CI0.32~0.53,P<0.000 01),見圖2。
共10項研究〔7~10,12~14,16~18〕比較了處于深麻醉狀態(BIS 30~45)與常規麻醉狀態(BIS 45~60)下的老年患者術后第3天POCD的發生率,各研究結果間無明顯異質性(P=0.65 ,I2=0%),采用固定效應模型進行Meta分析。結果顯示,深麻醉狀態下,老年患者術后第3天POCD的發生率明顯低于常規麻醉狀態,差異有統計學意義(OR=0.36,95%CI0.25~0.51,P<0.000 01),見圖3。
共5項研究〔6,7,10,15,18〕比較了處于深麻醉狀態(BIS 30~45)與常規麻醉狀態(BIS 45~60)下的老年患者術后第7天POCD的發生率,各研究結果間無明顯異質性(P=0.95,I2=0%),采用固定效應模型進行Meta分析。結果顯示,深麻醉狀態下,老年患者術后第7天POCD的發生率明顯低于常規麻醉狀態,差異有統計學意義(OR=0.28,95%CI0.17~0.49,P<0.000 01),見圖4。
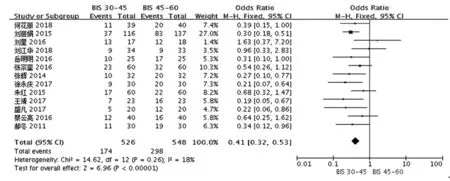
圖2 深麻醉狀態與常規麻醉狀態下的老年患者術后第1天POCD發生率的比較
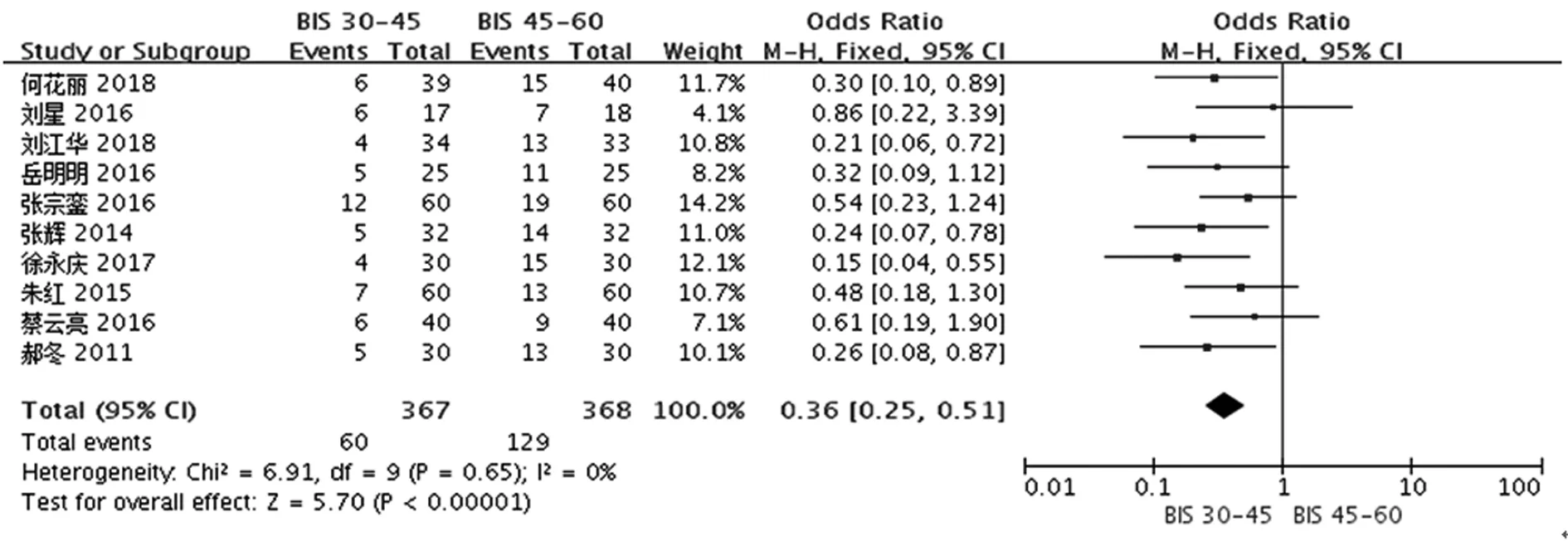
圖3 深麻醉狀態與常規麻醉狀態下的老年患者術后第3天POCD發生率的比較
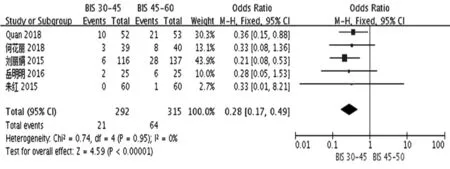
圖4 深麻醉狀態與常規麻醉狀態下的老年患者術后第7天POCD發生率的比較
共12項研究〔6~13,17,18,20,21〕比較了納入研究的老年患者的術前MMSE評分,各研究結果間無明顯異質性(P=0.08,I2=40%),采用固定效應模型進行Meta分析。結果顯示,各研究術前MMSE評分無明顯差異,差異無統計學意義(MD=0.08,95%CI0.11~0.27,P=0.39),見圖5。
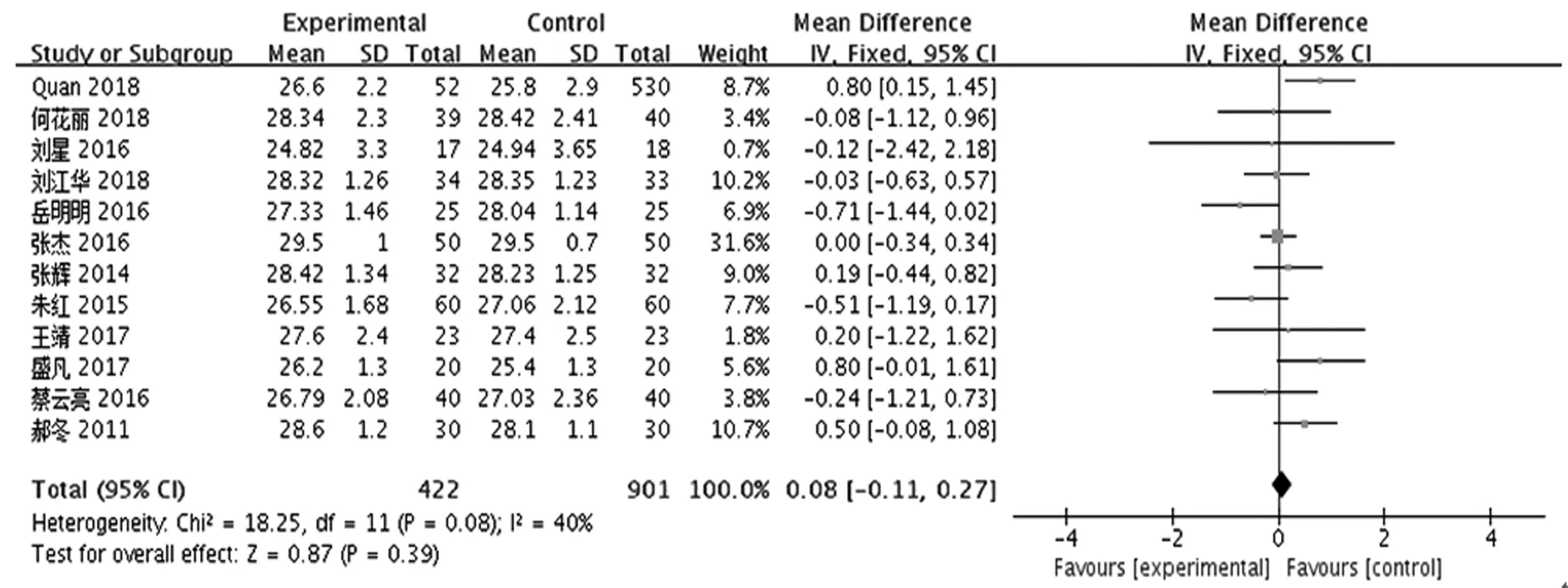
圖5 深麻醉與常規麻醉狀態下的老年患者術前的MMSE評分
共10項研究〔7~13,17~19〕比較了處于深麻醉狀態(BIS 30~45)與常規麻醉狀態(BIS 45~60)下的老年患者術后第1天MMSE評分,各研究結果間有異質性(P<0.000 01,I2=81%),再次閱讀文獻分析其異質性來源,發現可能是由于不同的研究采取了不同的手術方式及手術麻醉時間不等導致結果出現了偏差,為減少統計誤差,遂采用隨機效應模型進行Meta分析。結果顯示,深麻醉狀態下老年患者術后第1天的MMSE評分明顯高于常規麻醉狀態下的老年患者,差異有統計學意義(MD=2.12,95%CI1.26~2.97,P<0.000 01),見圖6。
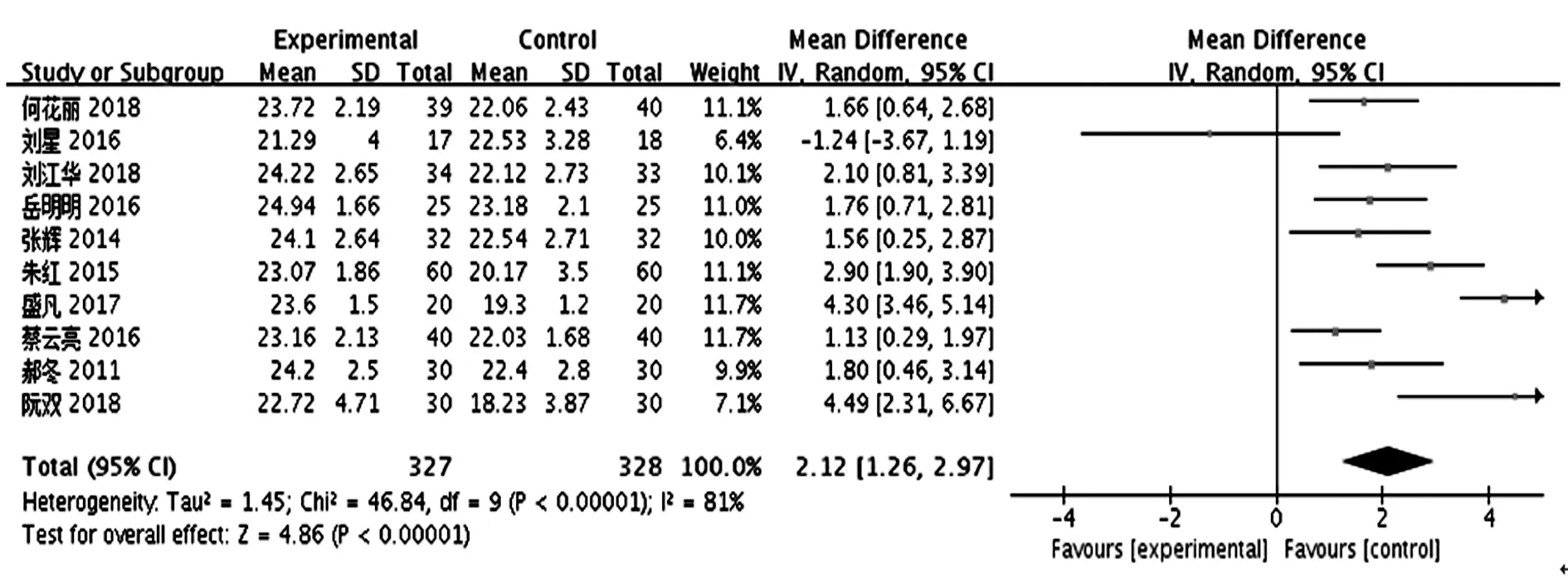
圖6 深麻醉狀態與常規麻醉狀態下的老年患者術后第1天MMSE評分的比較
共9項研究〔7~13,17,18〕比較了處于深麻醉狀態(BIS 30~45)與常規麻醉狀態(BIS 45~60)下的老年患者術后第3天MMSE評分,各研究結果間有異質性(P<0.000 01,I2=92%),采用隨機效應模型進行Meta分析。結果顯示,深麻醉狀態下老年患者術后第3天的MMSE評分明顯高于常規麻醉狀態下的老年患者,差異有統計學意義(MD=1.41,95%CI0.60~2.22,P=0.000 7),見圖7。

圖7 深麻醉狀態與常規麻醉狀態下的老年患者術后第3天MMSE評分的比較
共6項研究〔7,10,12,18,19,21〕比較了處于深麻醉狀態(BIS 30~45)與常規麻醉狀態(BIS 45~60)下的老年患者術后第7天MMSE評分,各研究結果間有異質性(P=0.005 ,I2=70%),采用隨機效應模型進行Meta分析。結果顯示,深麻醉狀態下老年患者術后第7天的MMSE評分明顯高于常規麻醉狀態下的老年患者,差異有統計學意義(MD=0.73,95%CI0.10~1.35,P=0.02),見圖8。
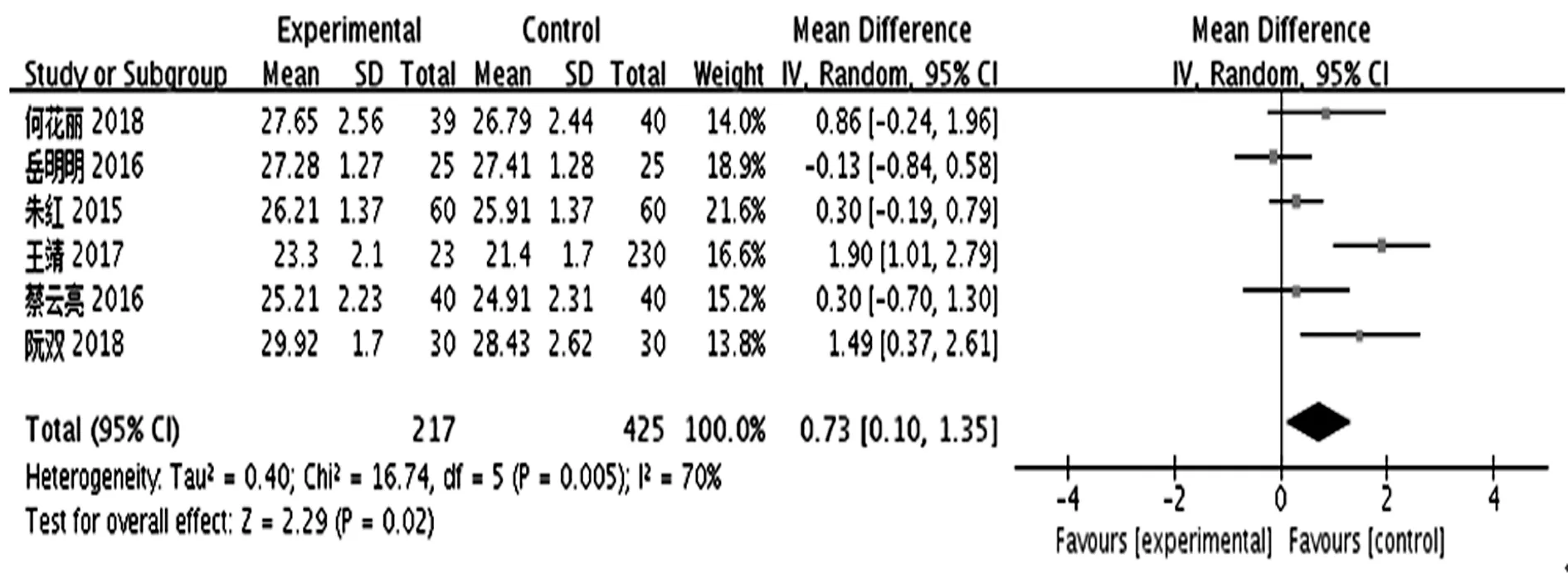
圖8 深麻醉狀態與常規麻醉狀態下的老年患者術后第7天MMSE評分的比較
2.3敏感性分析 通過改變模型、去除最小權重、去除最大權重、對納入研究的任意一篇文獻進行剔除,其結果改變甚微,因此,可認為敏感性較低,本研究的結果比較穩定,基本可靠。
3 討 論
POCD是老年患者手術或麻醉后常見的臨床并發癥,它不僅能延長患者的住院時間、影響患者病情的預后及轉歸,甚至可對患者的生活質量產生長期的影響,增加死亡率。目前,POCD發生的確切病理生理機制尚不清楚,Hu等〔22〕認為,手術創傷等不良應激反應可誘導機體產生炎性介質包括多種細胞因子、補體裂解產物、氧化自由基等,而這些炎癥介質可導致外周炎癥反應和神經炎癥反應的發生,影響神經遞質的產生和作用,影響神經可塑性,產生神經毒性,從而引起患者認知功能的下降。麻醉深度與POCD的發生是否存在相關性,尚無統一觀點。
目前,有許多技術可用于麻醉深度監測,主要包括聽覺誘發電位(AEP)、BIS、麻醉趨勢(NT)、腦電熵指數(CSI)等,其中BIS與抑制大腦皮質的麻醉藥物如丙泊酚、依托咪酯、咪達唑侖及吸入麻醉藥物等所引起的鎮靜和麻醉深度有良好的相關性,因此具有較高的應用價值。BIS監測結果顯示的數值范圍為0~100,通常認為80~100為清醒狀態,60~79為淺麻醉狀態,40~59為臨床麻醉狀態,低于40為深麻醉狀態〔23〕。因BIS觀測方便,使用簡單,目前正在臨床中廣泛應用。
在臨床中有多種量表可用于評價認知功能,主要包括MMSE、蒙特利爾認知評估量表(MoCA)、韋氏成人智力量表(WAIS)、TMT等,其中MMSE簡單易行,測量時間短,是目前在臨床上使用最廣泛的認知篩查量表之一〔24〕,滿分為30分,正常界值劃分標準為:文盲>17分,小學文化>20分,初中及以上文化>22分,大學及以上>23分,若術后患者MMSE評分低于基礎值2分及以上,則可認為認知功能下降〔25〕。
本研究結果顯示,與常規麻醉狀態(BIS 45~60)相比,術中處于深麻醉狀態(BIS 30~45)下的老年患者術后早期認知功能恢復更好,其POCD的發生率也更低,其可能的機制為深麻醉能夠抑制患者血液中腎上腺素、去甲腎上腺素、皮質醇等激素的水平,抑制機體應激反應,減少腦氧代謝率產生神經保護作用,從而降低老年患者POCD的發生率〔26〕。
綜上所述,深麻醉(BIS 30~45)對老年患者術后早期POCD有一定的減輕作用,更有利于老年患者術后認知功能的恢復。然而,本研究仍存在一些不足之處:①納入文獻的質量不高,未說明分配隱藏的實施;②老年患者的手術類型不一致,手術及麻醉時間可能存在較大的差異;③納入的文獻均為小樣本隨機對照試驗,缺乏大樣本、多中心的研究,因此本研究還需要進一步的設計更加嚴謹的高質量隨機對照試驗予以驗證。

