不同類型弱視兒童視網膜結構和視覺誘發電位及立體視功能的差異性分析
劉 華,許 多,陳 宇,樂 麗,何義平,楊 紅,李崇義
0引言
視覺發育期由于單眼斜視、未矯正的屈光參差、高度屈光不正以及行覺剝奪引起的單眼或雙眼最佳矯正視力低于相應年齡的視力稱為弱視;雙眼最佳矯正視力相差2行及以上,視力較低眼為弱視,其中屈光參差性、屈光不正性及斜視性為臨床最常見的弱視類型[1]。視力異常在一定程度上是由綜合知覺、運動和傳遞以及視覺中樞異常所引起的,弱視作為一種發育障礙性疾病,嚴重阻礙了視覺系統的發育。近年來已有研究證明,視網膜、多種神經因子、外側膝體和視皮層的異常變化可導致弱視,弱視的發展與視覺系統的發育密切相關[2]。視覺誘發電位是指在視覺范圍內,用一定強度的閃光或模式刺激視網膜,由視網膜的刺激和視覺通路傳輸到枕皮質引起的電位變化,臨床常用來診斷視覺通路上的病變,是目前視神經病變最敏感的客觀檢查方法,對病變損害程度、治療效果及預后作出客觀評估[3]。立體視覺是人類雙眼單視的視覺功能,弱視發生時由于視覺中樞神經細胞形態和功能的異常,可造成患者單眼或雙眼視力低下及立體視覺的損害,對患者的生活質量影響較大[4]。本研究旨在分析不同類型弱視兒童的視網膜結構、視覺誘發電位及立體視功能差異,為臨床治療弱視提供理論基礎。
1對象和方法
1.1對象選取2014-05/2018-05在我院眼科治療的中度弱視兒童患者92例136眼為觀察組,其中男50例78眼,女42例58眼,年齡4~14(平均9.12±2.06)歲;屈光參差性弱視31例31眼,屈光不正性弱視35例70眼(遠視58眼, 近視12眼),斜視性弱視26例35眼(內斜視9眼,外斜視26眼)。納入標準:(1)符合弱視的診斷標準[5],單眼弱視即注視行為存在差異或雙眼最佳矯正視力相差2行或2行以上,視力較低眼為弱視,雙眼弱視即雙眼存在明顯的屈光不正及注視行為異常,最佳矯正視力低于相應年齡段的正常值,且臨床診斷為中度弱視(視力較差眼矯正視力0.2~0.5);(2)年齡4~14歲;(3)全身狀況及智力正常,能理解并配合檢查者。排除標準:(1)行常規視力、屈光狀態及眼球運動等檢查,明確有屈光間質混濁、眼球震顫及眼底異常的患者;(2)既往有眼科手術史者。另選取在我院眼科進行視力檢查,與觀察組性別、年齡相匹配的正常兒童29例58眼為對照組,其中男17例34眼,女12例24眼;年齡6~14(平均9.79±1.63)歲,排除既往有眼病史,視力、眼球運動等檢查異常者。本研究經醫院倫理委員會批準進行,所有研究對象及其監護人均知情并簽署同意書。
1.2方法所有受檢者均進行視網膜結構和功能、視覺誘發電位及立體視功能檢測。(1)視網膜結構:采用光學相干斷層掃描(OCT)成像儀檢測黃斑中心凹厚度、視盤周圍及各象限視網膜神經纖維層(retinal nerve fiber layer thickness,RNFL)厚度。(2)視網膜功能:采用視覺眼電圖檢測視網膜功能變化,記錄視覺眼電圖各參數,包括光峰電位(light-peak potential,LP)、暗谷電位(dark potential,DP)、電勢差值(potential difference,PD)、電位基值(base potentia,BP)、Arden比(LP/DP)、Gliern比(PD/DP)、光峰時間(light-peak potential time,LPT)、暗谷時間(dark potential time,DPT)。(3)視覺誘發電位:視覺誘發電位的波形根據每個波的方向和潛伏期分別稱為N75、N135和P100,其中P100是最大的向上正波,其振幅和潛伏期是評價視覺誘發電位的重要指標。囑受試者安靜地坐在半暗室條件下,在黑白棋盤上顛倒正確的電流測量電極和視覺誘發電位刺激模式,待測眼距離翻轉屏幕1m,刺激的空間頻率分別為1°和15′。(4)立體視功能:1)遠立體視覺檢查:采用同視機隨機點立體圖, 5、6組圖片為60″,3、4組圖片為200″,1、2組圖片為800″,正常為60″內,異常為60″以上;2)近立體視覺檢查:采用顏少明隨機立體圖,分別檢查近零視差、交叉視差和非交叉視差,近零視差正常為≤60″,異常為>60″~≤800″,未檢出為>800″;交叉視差和非交叉視差正常為≥100′,異常為≥30′~<100′,未檢出為<30′。

2結果
2.1兩組兒童視網膜結構參數的比較對照組和觀察組不同類型弱視兒童黃斑中心凹厚度、視盤周圍及各象限RNFL厚度差異均有統計學意義(P<0.05),見表1。屈光參差性弱視、屈光不正性弱視兒童黃斑中心凹厚度、視盤周圍及各象限RNFL厚度均明顯高于對照組和斜視性弱視兒童,差異均有統計學意義(P<0.01),但對照組和斜視性弱視兒童比較差異均無統計學意義(P>0.05)。
2.2兩組兒童視網膜功能參數的比較對照組和觀察組不同類型弱視兒童LP、DP、Arden比、Gliern比、LPT差異均有統計學意義(P<0.05),見表2。與對照組相比,斜視性弱視兒童視網膜功能各項參數差異均無統計學意義(P>0.05);屈光參差性弱視兒童LP偏低,LPT延長(t=4.282、22.658,均P<0.01);屈光不正性弱視兒童中近視兒童DP偏高,LPT延長,Arden比和Gliern比減小(t=4.063、7.477、4.272、3.608,均P<0.01)。
2.3兩組兒童視覺誘發電位參數的比較對照組和觀察組不同類型弱視兒童視覺誘發電位參數差異均有統計學意義(P<0.001),見表3。與對照組相比,三種類型弱視兒童的P100波幅值均降低,1°空間頻率潛伏期和15′空間頻率潛伏期延遲,差異均有統計學意義(P<0.01)。
2.4不同類型弱視兒童立體視覺比較不同類型弱視兒童立體視功能差異均有統計學意義(P<0.01),見表4。屈光不正性弱視兒童近零視差、交叉視差、非交叉視差、遠立體視功能正常眼數顯著高于斜視性弱視組(χ2=9.321、8.990、12.705、15.099,均P<0.0167),但屈光不正性和斜視性弱視兒童立體視功能正常眼數分別與屈光參差性弱視兒童比較,差異均無統計學意義(均P>0.0167)。
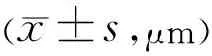

組別眼數黃斑中心凹厚度RNFL厚度視盤周圍視盤上方視盤顳側視盤下方視盤鼻側對照組58148.27±16.23115.57±16.22122.57±15.2288.12±11.46136.48±17.5867.13±18.16觀察組 斜視性35152.28±13.72123.85±15.88124.28±20.0672.12±11.42135.26±13.4164.25±17.37 屈光參差性31170.86±26.81b,d140.10±29.34b,d136.26±19.07b,d95.80±12.91b,d150.23±20.18b,d77.26±20.18b,d 屈光不正性70182.05±15.10b,d151.79±23.60b,d135.24±20.45b,d96.78±16.71b,d147.06±19.51b,d73.52±15.54b,d F22.1916.524.3311.035.073.20P<0.001<0.0010.006<0.0010.0020.026
注:對照組:正常兒童受檢者;觀察組:弱視兒童患者。bP<0.01vs對照組;dP<0.01vs斜視性弱視。
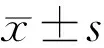

組別眼數LP(μV/degree)DP(μV/degree)PD(μV/degree)BP(μV/degree)對照組5824.25±5.069.32±2.3214.82±4.0716.22±4.23觀察組 斜視性35 內斜視922.67±3.139.06±2.3014.83±2.3615.58±3.32 外斜視2623.21±6.048.63±2.4415.60±5.0315.53±4.86 屈光參差性3119.71±4.04b9.73±2.3013.87±4.5115.48±3.49 屈光不正性70 遠視5822.23±5.109.34±2.4613.42±5.7715.71±4.38 近視1222.10±4.012.20±1.68b12.89±3.2417.49±2.28 F3.514.141.190.52P0.005<0.0010.3160.729組別眼數Arden比Gliern比LPT(min)DPT(min)對照組582.68±0.530.95±0.2427.78±1.2417.03±2.09觀察組 斜視性35 內斜視92.70±0.270.98±0.2230.02±0.8216.27±2.15 外斜視262.89±0.741.05±0.2928.69±1.6816.37±2.80 屈光參差性312.50±0.440.89±0.2434.09±1.24b17.38±1.83 屈光不正性70 遠視582.59±0.570.93±0.2729.10±1.5617.32±2.32 近視122.01±0.23b0.69±0.14b30.78±1.35b16.75±2.36 F4.833.6687.591.03P<0.0010.004<0.0010.400
注:對照組:正常兒童受檢者;觀察組:弱視兒童患者。bP<0.01vs對照組。
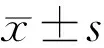

組別眼數P100波幅值(μV)1°空間頻率潛伏期(ms)15'空間頻率潛伏期(ms)對照組5819.76±7.79102.32±6.18105.51±7.28觀察組 斜視性3510.41±6.72b117.78±10.15b126.56±8.55b 屈光參差性3112.52±5.68b112.65±8.68b121.63±4.29b 屈光不正性7011.66±6.31b110.76±7.32b116.53±3.18b F11.6117.4563.61P<0.001<0.001<0.001
注:對照組:正常兒童受檢者;觀察組:弱視兒童患者。bP<0.01vs對照組。
3討論
本研究采用OCT技術檢測弱視兒童和正常兒童的視網膜厚度發現,屈光參差性弱視、屈光不正性弱視兒童黃斑中心凹厚度明顯高于對照組和斜視性弱視兒童,推測由于弱視患兒在視覺發育期間,諸多原因影響了黃斑細胞特別是錐體細胞分化,因此弱視眼的中心凹厚度較正常眼厚。視網膜神經纖維是由視網膜神經節細胞的軸突形成的。視覺刺激不足可能影響弱視形成過程中視網膜神經節細胞的數量,對出生后神經節細胞減少的進程也有一定影響,引起RNFL厚度的異常改變[6-7]。本研究結果顯示,屈光參差性弱視、屈光不正性弱視兒童視盤周圍及各象限RNFL厚度均明顯高于對照組和斜視性弱視兒童。推測出生后缺乏充分的視覺刺激可能會抑制神經節細胞的減少,這種抑制表現為各區RNFL厚度無象限性差異。視覺眼電圖的電位參數可反映視網膜色素上皮細胞在有無光照條件下的代謝情況,時間參數表示對光照刺激反應的電位靈敏度。斜視性和屈光參差性弱視作為兩種常見的弱視,有學者認為兩者均由中央凹的神經通道損傷所致[8]。本研究中,屈光參差性弱視兒童LP較對照組偏低,LPT較對照組延長。斜視性弱視是由雙目視覺軸不平行引起的,圖像幕位于視網膜的非對應點,視皮質為避免復視或混淆長期抑制黃斑功能,形成弱視[9-10]。本研究中斜視性弱視兒童視網膜眼電圖沒有明顯變化,可能是因為患者中心視力下降,只有黃斑光感受器受損。此外,我們發現,屈光不正性弱視近視兒童DP較對照組偏高,Arden比和Gliern比較對照組減小,而遠視患者未出現明顯異常。
表4 不同類型弱視兒童立體視功能檢查正常情況比較眼(%)

弱視類型眼數近零視差交叉視差非交叉視差遠立體視斜視性3512(34.3)4(11.4)1(2.8)10(28.6)屈光參差性3115(48.4)7(22.6)5(16.1)16(51.6)屈光不正性7046(65.7)28(40.0)24(34.3)48(68.6) χ29.72110.04216.85115.177P0.0080.007<0.001<0.001
視覺誘發電位作為枕皮質對視覺刺激的反應,直接反映了視覺皮質活動和其他皮層的聯系,是最早應用于診斷弱視的方法之一[11]。弱視的發生主要集中在中視皮層和外側膝狀體,視覺誘發電位是由大腦皮層向外界視覺刺激產生的一組電信號,在視覺通路和視覺功能的評價中起著獨特的作用[12];分析視覺功能的客觀情況可通過觀察其潛伏期的縮短或延長和幅度的大小來判斷。目前臨床常采用P100波作為視覺誘發電位的分析波形,結果穩定、可靠,個體空間差異相對較小,可反映視覺通路神經興奮的傳導速度[13]。本研究結果顯示,三種不同類型弱視兒童的P100波幅值明顯低于對照組,1°空間頻率潛伏期及15′空間頻率潛伏期與對照組相比延遲,延遲時間由長到短依次為斜視性、屈光參差性、屈光不正性弱視。研究發現,斜視性弱視貓外膝體受斜視眼驅動細胞的反應明顯降低[14],認為斜視性弱視眼視皮層神經元興奮性突觸效應減弱,這與本研究結果一致。
立體視覺是人類和其他高等動物特有的高級視覺功能,其作為從事精細工作的必要條件逐漸受到人們重視,通常表現為人眼辨別最小雙目視差角的能力。良好的雙眼單視功能是獲得正常立體視覺的必要前提,斜視性、屈光參差性、屈光不正性弱視等視覺異常可能引起單眼抑制,并引起不同程度的立體視覺損傷[15]。本研究中,屈光不正性弱視兒童近零視差、交叉視差、非交叉視差、遠立體視功能正常眼數顯著高于斜視性弱視兒童,但與屈光參差性弱視兒童上述各項指標無統計學差異。
綜上所述,不同類型弱視兒童存在不同的發病機制,屈光參差性弱視、屈光不正性弱視兒童視網膜結構存在明顯異常,且P100波潛伏期延遲;斜視性弱視對立體視功能的影響最大,屈光不正性弱視影響最小。

