支氣管封堵器在電視胸腔鏡手術中的應用效果分析
杜伏楊 郭 文
目前,電視胸腔鏡手術是胸外科常用手術,為避免術側肺血液及分泌物進入健側肺,提高氣道通暢性,防止交叉感染,維持手術順利進行,常需要單肺通氣[1]。單肺通氣一般需要使用支氣管封堵器、雙腔支氣管導管來將一側主支氣管通氣堵住來實現,對于支氣管封堵器、雙腔支氣管導管在單肺通氣中的應用效果及安全性是當前臨床關注的內容[2]。鑒于此,本文納入70例電視胸腔鏡手術患者,分別采用支氣管封堵器和雙腔支氣管導管,觀察術中定位時間、萎陷時間、氣道壓、導管移位次數以及下氣道損傷情況,評價支氣管封堵器在電視胸腔鏡手術中的使用效果,現報道如下。
1 資料與方法
1.1 一般資料 選擇2016年3月至2019年4月在合肥市第八人民醫院行電視胸腔鏡肺切除術的70例患者為研究對象,參照隨機數字表,將患者隨機分為觀察組(35例)與對照組(35例)。觀察組予以支氣管封堵器,對照組患者予以雙腔支氣管導管。觀察組:男性19例,女性16例;年齡22~42歲,平均(32.52±2.74)歲;ASA I級14例、ASA II級21例;體質量46~62 kg,平均(54.52±4.44)kg;手術類型:肺全切除術10例、肺大泡切除術9例、肺下葉切除術6例、肺上葉切除術10例。對照組:女性17例,男性18例;年齡23~41歲,年均(32.51±2.76)歲;ASA I級13例、II級22例;體質量48~60 kg,平均(54.55±4.41)kg;手術類型:肺全切除術9例、肺大泡切除術11例、肺下葉切除術8例、肺上葉切除術9例。兩組患者一般資料進行比較,差異無統計學意義(P>0.05)。本研究得到安徽省合肥市第八人民醫院倫理委員會批準。
1.2 納入與排除標準 納入標準:①年齡>18周歲者;②均滿足電視胸腔鏡手術指征者;③可正常交流、溝通者;④患者以及家屬對此項研究知情,并簽署知情同意書者。排除標準:①合并血液系統疾病者;②存在手術禁忌證者;③處于哺乳、妊娠期女性者;④存在嚴重認知、心理、聽語障礙者;⑤存在咽喉部疾病者;⑥中途從此次研究退出者;⑦依從性、配合度較差者。
1.3 方法 所有研究對象術前均予以0.01 mg/kg鹽酸戊乙奎醚(成都力思特制藥股份有限公司,國藥準字H20020606,規格:1 mL/1 mg),靜脈滴注。入室后,腸管檢測患者生命體征,進行橈動脈置管、中心靜脈置管,監測有創血壓。依次予以0.6 mg/kg羅庫溴銨(N.V.ORGANON,國藥準字H20130486,規格:5 mL/50 mg)、1.5~2.0 mg/kg異丙酚(西安力邦制藥有限公司,國藥準字H20010368,規格:10 mL/0.1 g)、4 μg/kg芬太尼(宜昌人福藥業有限責任公司,國藥準字H20054172,規格:1 mL/50 μg)、0.1 mg/kg咪達唑侖(江蘇恩華藥業股份有限公司,國藥準字H10980025,規格:1 mL/5 mg),靜脈滴注,充分混氧3 min。直至肌松完全后,進行經口氣管內插管。觀察組患者預先將普通單腔氣管導管置入,位置確切后,將支氣管封堵器置入患者患側肺主支氣管。對照組患者在術中可將雙腔支氣管導管直接置入患者健側肺的主支氣管。氣道控制后,兩組患者術中均進行間歇正壓通氣。術中予以靜-吸復合全身麻醉。
1.4 觀察指標與判定標準 觀察比較兩組患者術中定位時間、肺萎陷時間、氣道壓、導管移位次數、下氣道損傷情況。下氣道損傷:手術完成后,采用帝視內窺鏡評估氣道黏膜損傷情況。下氣道損傷情況判定標準[3]:①輕度標準,氣道黏膜水腫輕度;②中度標準,氣道黏膜出現充血癥狀,水腫明顯;③重度標準,氣道黏膜出血、破潰。

2 結果
2.1 兩組患者術中定位時間與萎陷時間比較 兩組患者手術定位時間比較,差異無統計學意義(P>0.05);觀察組患者萎陷時間長于對照組,差異有統計學意義(P<0.05)。見表1。
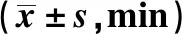
表1 兩組患者術中定位與萎陷時間比較
2.2 兩組患者氣道壓與導管移位次數比較 觀察組患者氣道壓低于對照組,差異有統計學意義(P<0.05);導管移位次數高于對照組,差異有統計學意義(P<0.05)。見表2。
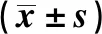
表2 兩組患者氣道壓與導管移位次數比較
注:1 cmH2O=0.098 kPa
2.3 兩組患者下氣道損傷情況比較 觀察組患者出現下氣道重度損傷1例(2.86%),中度損傷12例(34.29%),輕度損傷22例(62.86%);對照組患者出現重度損傷15例(42.86%),中度損傷12例(34.29%),輕度損傷8例(22.86%)。兩組患者下氣道損傷情況進行比較,差異有統計學意義(χ2=18.783,P<0.001)。
3 討論
有效、安全的單肺通氣是電視胸腔鏡手術順利實施的重要保障,也能明顯降低手術并發癥的發生[4]。雙腔支氣管導管是單肺通氣常用方法,但存在插管難度大、對氣道刺激大、拔管后聲音嘶啞及咽喉部不適等缺點,增加困難氣道和兒童患者的手術風險[5]。支氣管封堵器已被廣泛應用于臨床困難氣道和兒童患者的單側肺通氣手術中,取得了不錯的效果,特別是對下氣道的損傷。
支氣管封堵器以氣管導管作為支撐,前端沒有接觸到隆突,套囊材質極為柔軟,明顯降低對患者下氣道黏膜的損傷[6]。本研究結果顯示,支氣管封堵器對患者的下氣道損傷程度輕于對照組,差異有統計學意義(P<0.05)。另一方面,支氣管封堵器角度設計特殊,提高了支氣管定位成功率,減少術中重新定位的次數,避免由重新定位對患者下黏膜氣道造成的損傷,提高患者術后舒適度,減輕患者術后應激反應,支氣管封堵器是目前視胸腔鏡手術單肺通氣中比較理想的一種選擇[7-8]。此外,對于電視胸腔鏡手術后需要轉至重癥監護室治療的患者,采用支氣管封堵器的,不需要更換氣管導管,即可機械通氣,相對于傳統雙腔支氣管導管,支氣管封堵器具有明顯的優勢。
與雙腔支氣管導管比較,支氣管封堵器的管徑相對較小,可有效降低肺通氣阻力,但由于引流管的內徑更細,易導致患側肺萎陷時間延長[9-10]。本研究結果顯示,與雙腔支氣管導管比較,采用支氣管封堵器氣道壓低于對照組,萎陷時間長于對照組,差異有統計學意義(P<0.05)。因此,采用支氣管封堵器通氣患者,應提前單肺通氣,并進行負壓吸引,可縮短患者肺萎陷時間。另一方面,由于支氣管封堵器的套囊固定穩定性等問題,易導致導管移位,影響治療效果。與雙腔支氣管導管比較,支氣管封堵器的移位次數較多,尤其是右側支氣管被封堵時,移位次數明顯多于左側被封堵[11-12]。本研究結果顯示,采用支氣管封堵器,導管移位次數高于對照組,差異有統計學意義(P<0.05)。因此,采用支氣管封堵器的患者,操作時應注意調整支氣管封堵器角度,提高置入成功率,縮短定位時間[13-14]。此外,支氣管封堵器也存在一定的局限性。①對于合并血胸以及膿胸的患者,手術中應對健側進行保護。患肺血液以及膿液需要吸引的患者,不宜采用支氣管封堵器。②對支氣管遠端病變的患者,實施肺袖狀切除術以及全肺切除術,避免使用支氣管封堵器。③對雙側肺切除術的患者,不宜采用支氣管封堵器。
綜上所述,支氣管封堵器對下氣道的損傷低于雙腔支氣管導管,具有一定的臨床優勢,但支氣管封堵器存在肺萎陷時間延長、移位次數增多等問題,手術中應密切監測患者氣道壓、血氧飽和度等,及時發現和處理導管移位等情況,提高單肺通氣的可靠性、安全性。

