新的枕頸中立位影像學(xué)參數(shù):枕頸傾斜度
唐沖,劉正,吳四軍,汪文龍,關(guān)振鵬
(北京大學(xué)首鋼醫(yī)院骨科,北京 100144)
枕頸部不穩(wěn)通常是指寰枕樞復(fù)合體不穩(wěn)定,臨床上不少見,其主要病因有創(chuàng)傷、炎癥、腫瘤、先天畸形等,嚴重時可壓迫延髓,危害極大。枕頸融合術(shù)是目前治療枕頸部不穩(wěn)主要的外科手段,使頸枕固定于枕頸中立位,恢復(fù)枕頸部穩(wěn)定性[1-5]。雖然一些研究已經(jīng)描述了枕頸部中立位置的放射學(xué)參數(shù),但都有一定的缺點[6-8]。本研究旨在描述枕頸傾斜度(occipitocervical inclination,OCI),可作為枕頸部矢狀位影像學(xué)參數(shù)的補充,為臨床治療提供指導(dǎo)。
1 資料與方法
1.1 一般資料 本研究獲北京大學(xué)首鋼醫(yī)院醫(yī)學(xué)倫理委員會批準(倫理編號IRB-AF-25-02),門診招募無頸肩部癥狀志愿者并簽署知情同意書。入選標準:(1)年齡≥18歲;(2)既往無頸椎病、慢性頸肩痛患者;(3)頸椎X線片除外枕頸部及頸椎明顯畸形、不穩(wěn)、嚴重頸椎退變、類風濕、腫瘤、結(jié)核等感染患者。共納入研究416名志愿者,其中男177例,女239例;年齡18~85歲,平均(49.44±14.54)歲。
1.2 測量方法 所有患者均采取標準的頸椎側(cè)位X線片:以C5椎體為中心,并在受試者左側(cè)2 m距離處拍攝圖像。運用北京大學(xué)首鋼醫(yī)院PACS系統(tǒng)測量枕頸矢狀位參數(shù)(見圖1)。(1)枕頸傾斜度(occipitocervical inclination,OCI):分別作McGregor線(即硬腭后緣與枕骨鱗部最低點的連線)和C4椎體后緣切線,兩線之間的夾角即為枕頸傾斜度;(2)枕頸角(occipitocervical angle,OCA):McGregor線與C2椎體下終板切線的夾角;(3)頸椎前凸角(cervical lordosis,CL):C2椎體下終板切線的垂線與C7椎體下終板切線的垂線夾角;(4)C2~7矢狀位平衡(C2~7sagittal vertical axis,C2~7SVA):過C2椎體中心的鉛垂線與C7椎體后下角的水平距離,當鉛垂線位于C7椎體后下角前方時為正值,反之為負值;(5)T1椎體傾斜角(T1slope,T1S):T1椎體上終板切線與水平線之間的夾角。
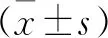
2 結(jié) 果
2.1 枕頸矢狀位各參數(shù)的測量結(jié)果(見表1) 共納入416例研究對象,其中男117例,女239例,男女兩組年齡分別為(48.95±14.10)歲、(49.80±14.89)歲,兩組間差異無統(tǒng)計學(xué)意義。其中OCI為(111.14±8.68)°(89.2°~132.4°),男女性別之間差異無統(tǒng)計學(xué)意義。OCA、CL、T1S分別為(22.97±8.02)°、(17.02±11.32)°、(26.47±6.90)°,男女性別之間均差異有統(tǒng)計學(xué)意義(P<0.05),其中OCA女性大于男性,而CL、T1S則為男性大于女性。SVA分別為(19.08±9.48)mm,男女性別之間均差異無統(tǒng)計學(xué)意義。

表1 枕頸部矢狀位各參數(shù)的測量范圍
2.2 枕頸傾斜度與性別、年齡以及各參數(shù)間的相關(guān)性分析(見表2) OCI與性別、年齡、CL、T1S的Pearson相關(guān)系數(shù)r分別為0.060、0.042、-0.028、0.029,無顯著相關(guān)性(P>0.05)。OCI與OCA、SVA之間呈顯著正相關(guān)(P=0.000),Pearson相關(guān)系數(shù)r分別為0.623、0.433(散點圖分布關(guān)系見圖2~3)。
3 討 論
枕頸融合術(shù)是治療由于損傷、腫瘤、風濕等原因造成的上頸椎脫位或不穩(wěn)定的有效手術(shù)方式,術(shù)中行枕頸固定時需將頸椎固定于功能位(即中立位),否則將會引起頸椎甚至全脊柱的矢狀位失衡,繼而出現(xiàn)臨床癥狀,甚至出現(xiàn)吞咽困難、呼吸困難等嚴重并發(fā)癥,這與枕頸角度減小密切相關(guān),故確定枕頸部中立位極為重要[9-11]。雖然一些研究已經(jīng)描述了枕頸部中立位置的放射學(xué)參數(shù),但每個參數(shù)都有一定的優(yōu)缺點。

圖1 枕頸部矢狀位參數(shù)測量方法

表2 枕頸傾斜度與各參數(shù)間的Pearson相關(guān)性檢驗

圖2 枕頸傾斜度與枕頸角的散點圖分布關(guān)系

圖3 枕頸傾斜度與C2~7矢狀位平衡的散點圖分布關(guān)系
枕頸角是評估枕頸位置關(guān)系最常用的一項指標,其亦存在多種測量方法,Shoda等[12]通過對比三種測量方法,證實了McGregor線是測量OCA最可靠、可重復(fù)性最佳的方法。然而,OCA的測量值一般較小,同時側(cè)位X線片上C2椎體下終板形態(tài)往往存在不規(guī)則情況,使術(shù)中難以準確測量OCA,如遇C2椎體骨折患者更加難以測量。因此,Riel等[13]提出了頸后枕頸角(posterior occipitocervical angle,POCA),即C3、C4小關(guān)節(jié)后緣連線與枕骨隆凸平坦區(qū)切線的夾角,并認為POCA可測量、預(yù)測內(nèi)固定的最佳融合位置,但其測量觀察者之間一致性較差,并未得到廣泛采用。故本研究中,我們選取了OCI用來確定枕頸中立位:其中,McGregor線確定簡單、可重復(fù)性好,同時C4椎體為頸椎前凸中點,其后緣切線受頸椎曲度影響較小。本研究發(fā)現(xiàn),OCI的均值為(111.14±8.68)°,與OCA之間存在顯著正相關(guān);然而OCI的變異系數(shù)(coefficient of variability,CV)為7.8,而OCA的變異系數(shù)為34.9,提示OCI的測量穩(wěn)定性顯著優(yōu)于OCA;同時本次研究中發(fā)現(xiàn),OCA在性別中存在明顯差異,女性大于男性,而OCI在性別、年齡等因素方面差異無統(tǒng)計學(xué)意義,提示OCI相對于OCA是一個更穩(wěn)定的枕頸部矢狀位參數(shù),可有效地判定枕頸中立位。
既往文獻已證實C2~7矢狀位平衡是反應(yīng)頸椎矢狀位平衡的重要參數(shù),一般認為C2~7SVA絕對值小于4 cm時頸椎矢狀位平衡,否則為失平衡。若頸椎存在矢狀位平衡可加速頸椎退變,出現(xiàn)頸椎病等臨床癥狀,同時該參數(shù)與頸椎手術(shù)效果及生活質(zhì)量正相關(guān)[14-16]。本研究發(fā)現(xiàn)OCI與C2~7SVA的相關(guān)系數(shù)r為0.433(P<0.001),呈顯著正相關(guān);另外,反映頸椎矢狀位與術(shù)后預(yù)后效率的重要位置性參數(shù)CL、T1S均存在性別差異,而OCI與性別及CL、T1S均無相關(guān)性,故提示OCI可作為評價頸椎矢狀平衡的一個有效且穩(wěn)定參數(shù)。本研究樣本量較大、男女兩組年齡比配,結(jié)果數(shù)據(jù)具有較大的臨床參考價值。但本研究中男女比例1︰2,性別之間存在一定統(tǒng)計學(xué)偏倚;對于天鵝頸畸形或頸椎頂端變異等特殊情況,OCI可能不適用于確定枕頸中立位。
綜上所述,枕頸傾斜度是一個測量簡便、穩(wěn)定可靠的枕頸部矢狀位參數(shù);我們推薦中國人正常的枕頸傾斜度為110°,可用于術(shù)中快速有效地確定枕頸部中立位,同時OCI可用于評價頸椎矢狀位平衡,可供臨床參考。

