單節段頸前路減壓內固定術后留置引流與否的對比
李朋飛,王利民,王玉強,張剛剛,張書豪,趙耀,阮天臣,熊英杰,師藍達,劉屹林
(鄭州大學第一附屬醫院 骨外科,河南 鄭州 450000)
頸椎病是脊柱外科常見的疾病,其中單節段頸椎間盤退行性變引起的脊髓或神經損害經保守治療無效時,前路椎間盤切除植骨融合并鈦板置入內固定術(anterior cervical discectomy and fusion,ACDF)是常用手術方式[1]。目前臨床上術后常規留置引流管以預防血腫形成,避免脊髓受壓或切口感染[2-3]。但有研究認為脊柱術后是否放置引流管對切口感染、血腫、裂開或再次手術沒有明顯影響[4]。隨著醫療技術水平的進步,加速康復外科在臨床上被廣泛應用,圍手術期的管理不斷完善,單節段ACDF術后切口引流量極少。近年來,臨床發現,行單節段ACDF患者術后癥狀性血腫發生率極低,且引流量很少,而頸前部引流口愈合慢于手術切口,延長患者住院時間。目前國內外對于單節段ACDF術后是否留置引流沒有統一標準,且缺乏兩者之間的臨床對比研究。因此,本研究比較了單節段ACDF術后留置引流與不置引流的安全性和臨床效果,旨在為該類手術術后是否留置引流提供參考。
1 資料與方法
1.1 入選與排除標準入選標準:患者的原發癥狀和體征符合頸椎間盤退變突出且累及單個節段;頸椎CT和MRI顯示單個椎間盤退變和突出。排除標準:頸椎病變累及2個或多個節段;合并頸椎外傷;有頸椎手術史;凝血功能異常,血小板減少;有深靜脈血栓形成;合并有嚴重心、腦血管疾病。本研究經鄭州大學第一附屬醫院醫學倫理委員會批準通過。該研究中所有被研究者均簽署知情同意書。
1.2 一般資料將2017年1月至2018年6月共100例符合入選標準需行單節段ACDF手術患者以抽簽法隨機分為引流組和非引流組。其中7例術后失訪(引流組5例,非引流組 2例),共93例患者(引流組45例,非引流組48例)獲得完整的隨訪資料。見表1。

表1 兩組患者術前一般資料比較
1.3 手術及引流管的留置方法
1.3.1圍手術期準備 圍手術期停用抗凝、抗血小板藥物,術前阿司匹林停藥7 d以上。糖尿病患者圍手術期空腹血糖控制在5.56~10.00 mmol·L-1[5]。術中將患者收縮壓降至80~90 mm Hg(1 mm Hg=0.133 kPa)或平均動脈壓降至50~65 mm Hg(合并高血壓的需降至原平均動脈壓的70%)[6],術中監測并根據情況及時調整。術后患者動脈壓控制在90~140 mm Hg。術前30 min常規靜脈滴注抗生素。
1.3.2操作過程 關于ACDF手術具體操作步驟如前人研究所述[7]。此外,在顯微鏡輔助下進行減壓和椎管內止血,對于椎管內操作使用雙極電凝。采用椎間融合器(Fidji cervical cage, Zimmer, Bordeaux, France)包裹同種異體骨(BIO-GENE, Beijing, China),填充嵌入椎間隙,采用前路鈦板系統(Atlantis; Medtronic Sofamor Danek, Memphis, TN, USA)固定。引流組放置醫用硅膠引流管,按照切口長度準備引流管遠端長度,將引流管遠端放置于深筋膜內層,引流管體外部分連接于內置有抗反流閥的一次性使用引流袋。非引流組不留置引流管。逐層縫合切口,用無菌敷料包扎切口表面。
1.4 術后處理術后密切觀察呼吸、頸部引流及切口敷料等,預防患者劇烈咳嗽。搬動患者時注意固定頸部,防止頸部過度活動而導致傷口出血。術后床邊常規準備氣管切開包。一旦出現術后出血立即拆除縫線,吸除積血,送手術室探查,止血。術后引流管留置期間注意避免引流管受壓,保持引流管通暢。記錄24 h內切口引流量及性狀。引流管的拔除標準為24 h切口引流量≤50 mL。術后3、6、12個月患者門診復查隨訪。
1.5 觀察指標(1)圍手術期指標:手術時間、術中出血量、住院時間和引流量;(2)臨床療效:日本骨科協會(Japanese Orthopedic Association,JOA)、視覺模擬評分法(visual analog scale,VAS)、頸部功能障礙指數(neck disability index,NDI)評分;(3)并發癥:吞咽困難、聲音嘶啞、切口感染、癥狀性血腫(術后出現呼吸困難和/或感覺減退和/或肌力下降)。

2 結果
2.1 圍手術期指標非引流組住院時間短于引流組,差異有統計學意義(P<0.05)。兩組手術時間、術中出血量比較,差異無統計學意義(P>0.05)。引流組術后引流量為3~5 mL,平均(3.41±0.96)mL。見表2。
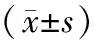
表2 兩組患者圍手術期指標比較
2.2 臨床效果兩組末次隨訪時JOA評分均較術前升高(P<0.05);兩組末次隨訪時VAS、NDI評分均較術前降低,差異有統計學意義(均P<0.05)。兩組患者術前和術后隨訪時JOA評分、VAS評分、NDI評分比較,差異無統計學意義(均P>0.05)。見表3。
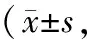
表3 兩組患者手術前后JOA、VAS、NDI評分比較分)
注:與同組術前比較:aP<0.05;JOA—日本骨科協會;VAS—視覺模擬評分法;NDI—頸部功能障礙指數。
2.3 并發癥兩組術后并發癥發生率比較,差異無統計學意義(P>0.05)。兩組患者聲音嘶啞、吞咽困難均于2個月內消失,且術后均未發生癥狀性血腫。見表4。

表4 兩組患者術后并發癥發生情況比較(n,%)
3 討論
頸前路手術是治療頸椎相關疾病的常見術式,手術創傷小,可更有效地矯正頸椎曲度[8-9]。但頸椎前路的局部解剖復雜,易發生吞咽困難、聲音嘶啞、硬膜外血腫、神經損傷等術后并發癥。其中,硬膜外血腫是頸前路術后最嚴重的并發癥,壓迫氣管出現呼吸困難,并且可導致或加重脊髓的壓迫癥狀[10]。臨床上術者幾乎都選擇在頸前路術后留置引流管。但有研究表明是否放置引流管對切口感染、血腫、裂開或再次手術沒有明顯影響,而且引流管的留置是否能夠降低脊柱術后切口感染的發生一直存有爭議[4,11-12]。
本研究中,通過比較引流組和非引流組患者術前和末次隨訪時的JOA、VAS和NDI評分,結果顯示,兩組患者術前和術后JOA、VAS、NDI評分差異無統計學意義。這說明留置引流與否的臨床療效相同。
本研究中非引流組患者住院時間更短。分析原因為患者頸部引流口的愈合延緩了患者出院時間。當引流組引流管拔除后,手術切口旁會留有直徑約4 mm的圓孔創面,臨床上對其進行紗布塊加壓包扎處理。研究中發現引流組有8例患者出現手術切口已完全愈合,而引流口創面滲液,未完全愈合而延遲出院。此外,該研究中引流組術后引流量為3~5 mL,引流量少,均于術后24 h拔除引流管,也為術后不置引流管提供臨床依據。非引流組手術切口換藥均未發現明顯滲出液。
引流組和非引流組的切口感染發生率分別為2.2%和4.2%,差異無統計學意義。一方面,引流管可以引出切口內積血,降低切口張力和避免早期切口內血液淤積;另一方面,引流管作為異物留存體內,增加了引流管體表出口的切口,又增加了切口感染的風險。有研究結果顯示,引流管留置時間越長,切口感染率越高[13]。雖然兩組切口感染發生率無統計學差異,但非引流組發生率更高。分析非引流組相較于引流組手術切口內有更多的血液淤積,切口張力相對較大,手術切口表面環境更加潮濕,可能更易導致切口感染。但是本研究樣本量有限,還需大樣本量的前瞻性研究進一步證實。本研究中,通過切口換藥、靜脈輸注抗生素保守治療后,兩組切口感染均好轉,手術切口均愈合良好。
本研究中沒有癥狀性血腫的發生。多項研究顯示,脊柱術后硬膜外血腫的發生率為 0.22 %~0.41%,頸前路術后硬膜外血腫的發生率為0.21%,發生率與手術操作密切相關[10,14]。有研究顯示,頸前路術后硬膜外血腫的發生率為0.23%[15]。硬膜外血腫發生的主要原因如下。(1)手術操作不當。如術中小血管止血不徹底、做切口及縫合切口時損傷皮下小毛細血管。(2)術前準備不足。如術前未能發現已經存在的凝血功能異常或長期口服抗血小板藥物未予停藥。(3)圍手術期血壓、血糖控制不當。(4)術后飲水嗆咳等引起咳嗽。所以,術中常規在顯微鏡下進行減壓和椎管內止血,術中精細操作,加強患者圍手術期管理,從而使頸前路術后癥狀性血腫發生率更低。
對于術后聲音嘶啞和吞咽困難短期并發癥,兩組間的發生率均無顯著差異。這說明留置引流與否與聲音嘶啞和吞咽困難癥狀的發生無相關性。頸前路患者術后出現的吞咽困難與聲音嘶啞主要是因為氣管插管損傷咽部內壁,導致喉部水腫,術中對氣管及食管的過度牽拉,喉上、喉返神經的損傷[16]。本研究中兩組患者也只是術后一過性出現吞咽困難與聲音嘶啞,術后3個月隨訪癥狀均不明顯。
隨著醫療水平的發展,手術技術的提高,單節段的頸前路減壓內固定術時間短,手術創傷小,術中出血量、術后引流量少,癥狀性血腫等術后短期并發癥發生率低。此外,做好充分的術前準備,完善術前檢查,積極處理有可能引起術后出血、感染的合并疾病。對高血壓患者,術前應控制血壓至基本正常范圍之內。嚴格控制糖尿病患者血糖,糖尿病患者術前血糖>6.9 mmol·L-1和術后血糖>11.1 mmol·L-1是脊柱術后感染的獨立危險因素[17]。術中精細化操作,如使用顯微鏡輔助技術或佩戴頭戴式手術放大鏡,以利于減少神經血管損傷,保護軟組織[18-19]。對于有椎管內操作的常規使用雙極電凝,以減少損傷和出血[20]。術后預防患者劇烈咳嗽或嘔吐反射。搬動患者時注意固定頸部,防止頸部過度活動而導致傷口出血。只要做到加強圍手術期管理,術中規范化、精細化操作,單節段頸前路減壓內固定術后可以不留置引流管。但是對于雙節或多節段頸前路內固定術后是否留置引流還有待進一步研究。
本研究還存在一些局限性,首先樣本量有限,還需要大容量樣本進一步進行前瞻性研究,而且影響術后切口愈合的營養因素未予考慮。
綜上所述,單節段頸前路減壓內固定術后給予常壓引流與不留置引流的安全性和臨床療效一致,且不留置引流可以縮短患者住院時間。

