計算機輔助認知功能訓練對腦卒中后認知期吞咽障礙的療效
郗宵,李和平,王留根,殷夕冉,吳明霞,曾西
(鄭州大學第一附屬醫院 康復醫學科,河南 鄭州 450044)
隨著中國老齡化社會的到來,腦血管相關疾病成為危害人類健康的重要因素之一。盡管約84%的患者可以平穩度過急性期,但是卒中帶來的并發癥使患者的日常生活能力受到嚴重影響[1]。由于腦細胞及神經纖維的死亡,約75%卒中患者存在認知功能障礙[2]。認知功能障礙加劇了患者日常生活活動能力的降低,對患者的運動、吞咽、言語均造成嚴重影響。計算機輔助認知功能訓練是近年來新型的認知訓練方式,歐美國家已將其應用于癡呆及精神相關疾病,其治療效果與人工認知功能訓練類似,甚至稍好[3]。國內相關研究主要集中在計算機輔助認知訓練對運動、認知功能的影響,但對計算機輔助認知功能訓練對腦卒中后認知期吞咽障礙的研究較少。本研究旨在分析在控制基礎疾病及吞咽功能訓練治療的基礎上采用計算機輔助訓練對腦卒中后認知期吞咽障礙患者的療效。
1 對象與方法
1.1 研究對象選取2017年7月至2019年7月于鄭州大學第一附屬醫院住院的36例腦卒中后認知期吞咽障礙患者。文化程度:大學3例,中學13例,小學17例,文盲3例。納入標準:(1)經洼田飲水試驗或吞咽造影檢查確診為吞咽障礙[4];(2)治療前簡易智能量表(mini-mental state examination,MMSE)評分≥10分且<27分;(3)經洛文斯頓作業療法認知功能評定量表(Loewenstein occupational therapy cognitive assessment,LOTCA)評估確定有認知障礙;(4)有部分的口語表達和理解能力,能夠配合認知評定和訓練;(5)患者積極配合治療;(6)連續在院治療時間>1個月。排除標準:(1)無法配合治療;(2)其他疾病所致吞咽障礙;(3)中斷治療;(4)其他疾病導致的認知功能障礙或既往存在認知障礙。
1.2 一般資料將36例患者按隨機數表法分為觀察組和對照組,各18例。觀察組男12例,年齡42~73歲,平均(59.42±8.2)歲,大學學歷1例,中學7例,小學8例,文盲2例,出血性卒中3例,幕上卒中14例,右側大腦半球卒中10例。對照組男11例,年齡45~76歲,平均(60.08±7.3)歲,大學學歷2例,中學6例,小學9例,文盲1例,出血性卒中5例,幕上卒中15例,右側大腦半球卒中9例。兩組患者性別、年齡、文化水平、腦卒中性質、卒中部位比較,差異無統計學意義(P>0.05)。
1.3 治療方法兩組均接受經2名醫生一致同意使用的藥物治療,包括多奈哌齊、加蘭他敏及吞咽功能訓練(檸檬冰刺激、門德爾松手法、Shaker訓練)等[5-6]。吞咽功能訓練由專門經過培訓的吞咽治療師實施。觀察組在此基礎上行計算機功能訓練康復系統輔助認知訓練,由專業治療師進行訓練,每次30 min,每日2次,每周11次,4周為1個療程。具體訓練包括:感知覺訓練、記憶力訓練、注意力訓練、靈活性訓練、計算推理訓練、情緒管理訓練等。
1.4 評定方法治療前后對患者進行認知功能及吞咽功能的評定。
1.4.1認知功能評定 (1)MMSE評分:包括時間和地點定向力、語言即刻記憶和短時記憶、注意力和計算力、物體命名、語言復述、閱讀和語言理解等30個小項,每項1分,共30分。癡呆評分:正常27~30分、輕度21~26分、中度10~20分、重度0~9分。量表分值越高提示認知功能越好。(2)LOTCA評分:包括定向力、空間知覺、視知覺、動作運用、思維操作、視運動組織、注意力及專注力7項,總分119分,得分越高說明認知功能越好。
1.4.2吞咽功能評定 洼田飲水試驗:患者取坐位或30°~45°半臥位,頭稍前屈,吞咽約30 mL溫水,觀察患者的吞咽及嗆咳發生情況,根據患者的表現進行分級。Ⅰ級:不嗆咳,一次吞咽成功;Ⅱ級,分2次吞咽,無嗆咳發生;Ⅲ級,一次吞咽成功,但伴有嗆咳;Ⅳ級,分2次以上吞咽,伴有嗆咳;Ⅴ級,頻繁發生嗆咳,難以全部將水咽下。
1.5 統計學分析使用SPSS 24.0統計軟件進行數據分析,組內計量資料比較采用配對資料的t檢驗,組間計量資料比較采用兩獨立樣本的t檢驗,分類資料采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 認知功能評定治療前,兩組患者MMSE和LOTCA評分比較,差異無統計學意義(P>0.05);治療后,兩組患者MMSE和LOTCA評分與治療前相比均有提高,且觀察組高于對照組(P<0.05)。見表1。
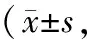
表1 兩組治療前后認知功能評定比較分)
注:與同組治療前比較,aP<0.05;與對照組治療后比較,bP<0.05;MMSE—簡易智能量表;LOTCA—洛文斯頓作業療法認知功能評定量表。
2.2 洼田飲水試驗結果治療前,兩組洼田飲水各等級人數所占比例比較,差異無統計學意義(P>0.05);治療后,兩組洼田飲水試驗Ⅰ、Ⅱ級所占比例均較治療前升高,Ⅲ、Ⅳ、Ⅴ級所占比例均較治療前降低,且觀察組洼田飲水試驗Ⅰ、Ⅱ級所占比例均高于對照組,Ⅲ、Ⅳ、Ⅴ級所占比例均低于對照組,差異有統計學意義(均P<0.05)。見表2。

表2 兩組洼田飲水試驗級別比較[n(%)]
3 討論
吞咽功能的認知期是指認識食物并感知其硬度、溫度、性狀,決定進食的速度與一口量,同時預測食物在口腔內的處理方法。上述信息通過視覺、聽覺、嗅覺等感覺器官傳輸至大腦皮質,大腦皮質將認知信息處理并決定攝食程序、進食動作,為進食做好準備。認知異常可造成主動攝食困難,攝食行為中斷,食欲異常,餐具使用方法失用,自主進餐困難,進食時強哭強笑可使進餐中斷且易發生誤吸,影響患者的生活及安全。
對于腦卒中后認知期吞咽障礙患者,及早干預患者的認知狀況,有助于減輕社會與家庭負擔。現多采用藥物干預,如多奈哌齊、卡巴拉汀、加蘭他敏、尼莫地平等,但效果不理想[7]。《2010年中國癡呆與認知障礙診治指南》指出,應對所存在認知障礙患者進行總體認知功能評估,并且檢測多個認知域,根據提示進行針對性選擇。近年來,以多媒體技術的圖、義、聲像動畫為載體所研發的進行人機交互的認知訓練系統,已成為認知功能障礙患者輔助治療和評定的一種必然趨勢。德國的Hasomed rehacom主要用于測評,價格昂貴,實用價值不高。美國的Lumosity網站有較豐富的在線訓練程序,但其定位是大眾的、完全自助的訓練,與醫院、康復性的訓練要求有一些差別,不太適合引入醫院使用[8]。現主流的計算機輔助訓練系統為患者提供的訓練方案,是基于患者的認知測評結果,經過相關專業算法所生成的,針對患者認知損傷的某些功能和認知障礙程度的一套個性化的訓練方案。訓練前,患者或者家屬可以上傳能引起患者興趣的圖片等作為訓練素材,生成患者個性化的訓練。整個訓練過程中,治療師或家屬也可根據康復的具體情況,自行調整訓練方案及訓練難度。通過上述一系列方法,保證患者的訓練方案和訓練過程貼合患者實際,從而達到個性化和有針對性地訓練[9]。
對于嚴重認知障礙患者,認知訓練對患者的認知功能改善甚微,只能通過鼻飼管或胃造瘺解決患者的營養攝入問題。鄭州大學吞咽障礙研究所研發的間歇經口至食管灌食(intermittent oro-esophageal tube feeding,IOE)避免了鼻飼管和胃造瘺,提高了吞咽困難患者的生存質量[10]。但IOE也是作為終末的替代治療,在患者有可能享受美食時,應及早介入認知功能訓練,盡可能提高患者認知功能,提高患者的吞咽功能,從而減輕家庭和社會負擔。本研究中,治療后,觀察組與對照組的認知評分均有所提高,且觀察組高于對照組;兩組患者吞咽功能均有所改善,且觀察組吞咽功能優于治療組。該結果表明計算機輔助認知功能訓練能較好地改善患者的認知功能,通過認知功能的改善間接改善患者的吞咽功能。
綜上所述,計算機輔助認知功能訓練能較為有效地改善患者的認知功能及吞咽功能。但本研究觀察時間較短,病例數較少,還需進一步臨床觀察探討。

