低分子肝素不同給藥方式對急性重癥胰腺炎并發急性肺損傷/急性呼吸窘迫綜合征的療效
邱艷,唐強
(1.信陽市第五人民醫院 呼吸六病區,河南 信陽 464000;2.河南省人民醫院 肝膽胰腺外科五病區,河南 鄭州 450000)
急性重癥胰腺炎是臨床上常見的急性重癥疾病,死亡率高達20%~30%[1]。急性重癥胰腺炎發病急驟,并發癥較多,其中最典型的并發癥是急性肺損傷(acute lung injury,ALI),ALI是導致急性重癥胰腺炎死亡率較高的原因之一。ALI可直接危及患者生命,其病理生理改變主要包括呼吸窘迫和進行性低氧血癥,病情十分兇險,必須及時采取有效的治療方法。研究表明,ALI發生時凝血系統與纖溶系統異常會使機體處于高凝狀態[2]。低分子肝素(low molecular weight heparin,LMWH)作為一種臨床常用的抗凝劑,在臨床治療中效果明顯,但目前國內關于采用何種LMWH給藥方式治療急性重癥胰腺炎并發ALI的報道較少。本研究觀察LMWH不同給藥方式對急性重癥胰腺炎并發ALI/急性呼吸窘迫綜合征(acute respiratory distress syndrome,ARDS)的治療效果。
1 資料與方法
1.1 一般資料選取2018年1月至2019年4月信陽市第五人民醫院收治的45例肺損傷評分≥3分的急性重癥胰腺炎并發ALI/ARDS患者,按照給藥方式將其分為對照組(n=20)和觀察組(n=25)。對照組:男11例,女9例;年齡24~57歲,中位年齡36歲;谷丙轉氨酶(alanine aminotransferase,ALT)(73.0±7.4)μ·L-1;谷草轉氨酶(aspartate transaminase,AST)(68.1±6.4)μ·L-1。觀察組:男14例,女11例;年齡23~55歲;ALT(76.3±6.9)μ·L-1;AST(67.1±8.9)μ·L-1。兩組患者性別、年齡、ALT及AST比較,差異無統計學意義(均P>0.05)。患者及家屬自愿參與本研究并簽署知情同意書。本研究經信陽市第五人民醫院醫學倫理委員會審批通過。
1.2 選取標準納入標準:(1)符合急性重癥胰腺炎診斷標準[3];(2)有呼吸抑制或呼吸窘迫等臨床癥狀;(3)氧合指數(oxygenation index,OI)<200 mm Hg(1 mm Hg=0.133 kPa),并有低氧血癥;(4)有ALI/ARDS影像學表現;(5)符合ARDS柏林診斷標準[4]。排除標準:(1)消化道出血及其他部位出血;(2)出血傾向(血小板<30×109L-1),凝血功能紊亂,1周內使用過抗凝藥物;(3)妊娠和哺乳期;(4)既往有腦外傷、腦動脈瘤、動靜脈畸形病史。
1.3 治療方法兩組入院后均接受常規治療,主要包括給予患者抑制胰酶藥物,充分擴容,維持水電解質平衡,早期給予足量廣譜抗生素治療等。觀察組在常規治療基礎上霧化吸入LMWH(意大利阿爾法韋士曼制藥公司,批準文號H20090248)5 000 U,每天1次,連續治療10 d。
1.4 觀察指標(1)OI:取患者清晨動脈血1 mL,用西門子血氣分析儀 Rapidlab 1200進行血氣分析,計算OI。(2)急性生理與慢性健康狀況評分系統Ⅱ(acute physiology and chronic health evaluationⅡ,APACHEⅡ)評分:由具有正高職稱專科醫生評估。(3)腫瘤壞死因子-α(tumor necrosis factor-α,TNF-α)、白細胞介素-1β(interleukin-1β,IL-1β):取患者清晨靜脈血2 mL,4 ℃離心,取上清,置于-80 ℃冰箱保存,采用酶聯免疫吸附試劑盒(美國賽默飛公司)檢測血清TNF-α、IL-1β水平。(4)C反應蛋白(C-reactive protein,CRP):采用羅氏cobas c501全自動免疫分析儀(美國羅氏公司)檢測CRP水平。(5)白細胞(white blood cell,WBC):采用希森美康500i全自動血球儀(日本希森美康公司)檢測WBC水平。(6)凝血酶原時間(prothrombin time,PT)、部分凝血活酶時間(partial thromboplastin time,APTT):采用血凝分析儀(法國STAGO公司)檢測PT、APTT水平。(7)住院情況:機械通氣時間、ICU入住時間、ICU住院花費、牙齦出血、皮下瘀斑及21 d死亡率。

2 結果
2.1 OI和APACHEⅡ評分治療前,兩組OI、APACHEⅡ評分比較,差異無統計學意義(均P>0.05)。治療后,兩組OI均較治療前升高,APACHEⅡ評分均較治療前降低,且觀察組OI高于對照組,APACHEⅡ評分低于對照組,差異有統計學意義(均P<0.05)。見表1。
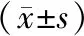
表1 兩組患者治療前后OI和APACHEⅡ評分比較
注:與同組治療前比較,aP<0.05;與對照組治療后比較,bP<0.05;OI—氧合指數;APACHEⅡ—急性生理與慢性健康狀況評分系統Ⅱ;1 mm Hg=0.133 kPa。
2.2 炎癥反應指標和凝血功能治療前,兩組TNF-α、IL-1β、CRP、WBC、PT、APTT比較,差異無統計學意義(均P>0.05)。治療后,兩組TNF-α、IL-1β、CRP、WBC均較治療前降低,且觀察組TNF-α、IL-1β、CRP、WBC均低于對照組,差異有統計學意義(均P<0.05)。治療前后兩組PT、APTT比較,差異無統計學意義(均P>0.05)。見表2。
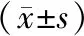
表2 兩組患者治療前后炎癥反應指標和凝血功能指標水平比較
注:與同組治療前比較,aP<0.05;與對照組治療后比較,bP<0.05;TNF-α—腫瘤壞死因子-α;IL-1β—白細胞介素-1β;CRP—C反應蛋白;WBC—白細胞;PT—凝血酶原時間;APTT—部分凝血活酶時間。
2.3 住院情況觀察組機械通氣時間、ICU入住時間均短于對照組,ICU住院花費低于對照組,差異有統計學意義(均P<0.05)。見表3。對照組牙齦出血、皮下瘀斑發生率及21 d死亡率分別為5.0%(1/20)、15.0%(3/20)、20.0%(4/20),觀察組牙齦出血、皮下瘀斑發生率及21 d死亡率分別為0、8.0%(2/25)、12.0(3/25),觀察組牙齦出血、皮下瘀斑發生率及21 d死亡率均低于對照組,差異有統計學意義(均P<0.05)。
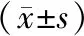
表3 兩組患者機械通氣時間、ICU入住時間及ICU住院花費比較
注:與對照組比較,aP<0.05。
3 討論
急性重癥胰腺炎是臨床上常見的急性重癥疾病,死亡率高達20%~30%[5]。ALI是急性重癥胰腺炎患者易發生的嚴重并發癥,也是導致急性重癥胰腺炎患者死亡的重要原因[6]。其病理生理改變為急性胰腺炎時大量炎癥因子和細胞因子釋放入血,引起肺微血管內皮細胞損傷,進而導致肺水腫和肺透明膜形成,最終形成ALI[7]。目前臨床上治療方法主要是針對原發疾病進行相應的治療,同時給予呼吸支持改善血液內低氧狀態,并給予補液改善循環血量,維持水電解質平衡[8]。Park等[9]研究發現,對小鼠應用肝素,通過改善胰腺組織的微循環,減輕胰腺缺氧和損傷,從而減輕小鼠急性胰腺炎病理生理改變。另有研究表明,急性重癥胰腺炎會導致機體處于高凝狀態,機體凝血功能異常會導致炎癥反應發生,引起肺部微血栓,進一步加重ALI,因此早期給予抗凝藥物治療至關重要[10]。LMWH是由普通肝素經過酶解或化學方法制得的分子量較小的肝素片段。臨床研究發現,LMWH可以抗凝、抗血栓,防止血小板和紅細胞黏附,同時對凝血時間不產生影響,且藥物起效快、作用時間長,生物利用度高[11]。研究發現,LMWH皮下注射治療ALI可以抑制炎癥反應的發生,改善肺氧合功能,降低死亡率[12]。但由于急性重癥胰腺炎引起的ALI同時伴有出血風險,臨床關于LMWH的給藥方式仍有爭議,且相關臨床研究較少。
本研究結果顯示,兩種LMWH給藥方式都可以減輕急性胰腺炎引起的ALI,且用藥前后PT和APTT水平均無明顯差異,觀察組機械通氣時間、ICU入住時間均短于對照組,ICU住院花費低于對照組,牙齦出血、皮下瘀斑發生率及21 d死亡率均低于對照組。相較于皮下注射,霧化吸入的給藥方式優勢更明顯,不需通過體循環可以直接進入肺組織,迅速到達肺損傷部位,藥物作用局限且易維持藥物高濃度。因為不是全身給藥,安全性相對較高,臨床醫生可以根據病情調整霧化吸入的次數和劑量,從而達到對ALI更好的療效。本研究一方面對LMWH治療急性重癥胰腺炎并發ALI提供了支持證據,另一方面發現通過改變LMWH的給藥方式,能在住院時間、住院花費等方面獲得更多益處。
綜上,LMWH治療急性重癥胰腺炎并發ALI/ARDS效果顯著,兩組給藥方式均能提高OI,減輕炎癥反應,對凝血功能無明顯影響。霧化吸入LMWH患者機械通氣時間、ICU入住時間均短于皮下注射LMWH,ICU住院花費少于皮下注射LMWH,牙齦出血、皮下瘀斑發生率及21 d死亡率均低于皮下注射LMWH,值得臨床推廣應用。

