針刺激痛點結合康復訓練治療缺血性中風后肩手綜合征Ⅰ期臨床研究*
王 列,馬 帥,馬鐵明△,王樹東,曹 銳,劉玉麗,田 輝
(1.遼寧中醫藥大學,遼寧 沈陽 110847; 2.沈陽市第七人民醫院,遼寧 沈陽 110000)
肩手綜合征(Shoulder-hand syndrome,SHS)亦稱“反射性交感神經性營養不良”,是由Steinbrocker在1947年首度提出。本病可由多種因素促發,是中風后偏癱患者常見并發癥和致殘因素,有報道顯示,其發病率占偏癱患者的12.5%~70%[1]。在臨床中表現為患者患側的上肢浮腫、疼痛、手功能受限,同時伴有血管功能性障礙、水腫、感覺的異常、營養障礙等諸多表現,常因疼痛較重并發攣縮,成為康復的阻礙因素。本病屬于中醫“筋痹”“偏枯”的范疇。目前,臨床上諸多研究者在康復訓練的基礎上結合針刺療法效果顯著[2-3],筆者在大量臨床實踐中發現遵循疼痛靶點的治療,即激痛點的針刺治療與中醫“以痛為腧”“氣至病所”的觀點相互吻合而療效更為顯著,并與傳統針刺做對照研究,現報道如下。
1 臨床資料
1.1 一般資料
選取2016年2月—2017年2月沈陽市第七人民醫院針灸科門診收治的符合診斷標準、納入標準的缺血性中風后肩手綜合征Ⅰ期患者60例。其中男26例,女34例,年齡40~83歲,病程最短17天,最長156天,按照就診順序查循隨機數字表,隨機分成針刺激痛點組與傳統針刺組,每組患者各30例,兩組患者無論在性別、年齡、病程,還是在簡化McGill疼痛積分、SHSS、簡化Fugl-Meyer運動功能積分等方面差異均無統計學意義(均P>0.05),兩組具有可比性,詳見表1。
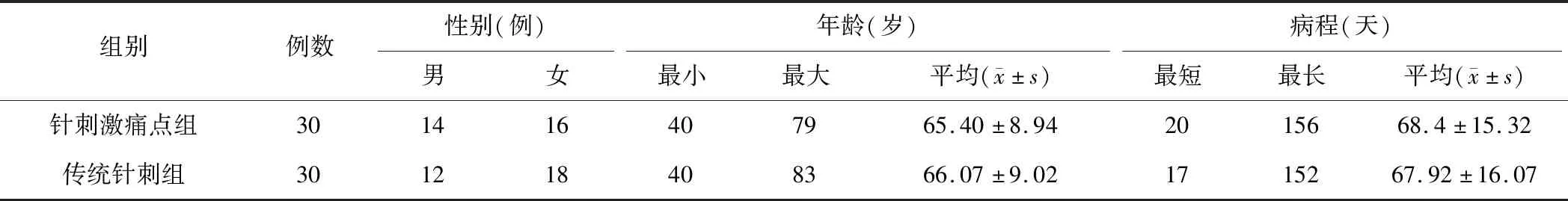
表1 兩組缺血性中風后SHSⅠ期患者一般資料比較
1.2 診斷標準
1.2.1 中風診斷標準 參照國家中醫藥管理局腦病急癥協作組《中風病診斷與療效評定標準(試行)》[4]。
1.2.2 肩手綜合征診斷及分期標準 參照中國康復研究中心所制定的肩手綜合征診斷標準[5]:患者患側肩部疼痛、活動受限,多伴有皮膚潮紅、溫度增高,可以伴有肘、腕、手指疼痛,活動受限;局部無感染、外傷,無周圍血管病。肩手綜合征分期標準:Ⅰ期,肩部疼痛,活動受限,患側手腕、手指腫脹,伴有皮膚發紅、皮溫上升等血管運動性改變,手指伸直位,屈曲受限,被動屈曲出現劇痛;Ⅱ期,肩、手自發痛、手腫脹減輕或消失,患側手皮膚、肌肉明顯萎縮,X線可見患側手骨質疏松樣改變;Ⅲ期,患側手部皮膚、肌肉萎縮逐漸加重,手指完全攣縮。
1.3 納入標準
①符合中風診斷標準、肩手綜合征診斷標準及分期為Ⅰ期的患者;②年齡40~85歲;③病程2周~6個月,且為首次發病;④簽署知情同意書。
1.4 排除標準
①不符合診斷標準及納入標準者;②出現中風≥2次或有較嚴重合并癥的患者;③存在視覺、聽覺及認知障礙的患者;④有出血傾向的血液病患者;⑤有其他引起肩部疼痛障礙的疾病,如肩周炎、頸椎病等。
2 治療方法
2.1 針刺激痛點組
①體位:患者取仰臥位或側臥位;②取穴:患側上肢部激痛點;③操作:醫生用拇指在患側上肢部觸診,查找肌肉敏感位置,此部位可以觸及1個或者幾個緊張帶或條索狀結節,按壓可出現疼痛并伴有遠端牽扯痛或者局部肌肉的痙攣收縮,這一點定為激痛點。反復上述操作,直到所有患側激痛點查找出來。在每一個激痛點上用75%酒精棉球進行常規消毒,以0.35 mm×50 mm毫針(華佗牌蘇州醫療用品有限公司生產),與皮膚呈斜45°刺入,貫穿激痛點結節,提插至出現針感后留針30 min,每天治療1次,每周治療5天,休息2天,連續3周。
2.2 傳統針刺組
①體位:同激痛點針刺組;②取穴:肩三針(肩髎、肩髃、肩貞)、曲池、臂臑、外關、手三里、合谷;③操作:每個穴位應用75%酒精棉球常規消毒后應用華佗牌0.35 mm×50 mm毫針直刺,提插捻轉至出現針感后留針30 min,每周治療5天,休息2天,連續3周。
2.3 康復治療
兩組在針刺治療的同時結合康復訓練:由專業的康復治療師進行操作,以Bobath技術為主[1]。
2.2.1 體位 健側臥位時患側肩部充分前伸,肩關節屈曲,約90°,肘關節、指關節伸展,腕關節背伸,放于胸前枕頭上;患側臥位時肩腳帶前伸,肩關節屈曲位,肘關節伸展,前臂旋后,腕關節背伸,指關節伸展;仰臥位時,患側肩腳骨和手臂要用枕頭墊高,使肩腳骨處于前伸位狀態,上肢微外展、肘關節伸展、腕關節微背屈、指關節伸展、大拇指外展。
2.3.2 上肢被動活動訓練 患者取仰臥位,在不引起疼痛的情況下,按由近端向遠端的順序依次進行肩、肘、腕、指間關節的被動活動,動作要輕柔緩慢,以不產生疼痛為宜。通過肩關節外旋、外展,肘關節伸展,前臂旋后。
2.3.3 上肢主動活動訓練 維持在無痛范圍內進行。患者Bobath握手,雙手十指交叉相握,患側手拇指置于健側上,盡量使肘部伸直,上舉過頭;雙手相握,肘關節伸展,使健側帶動患肢做肩關節各方向的主動活動。
康復治療每次40 min,每周治療5天,休息2天,兩組均治療3周后判定療效。
3 療效觀察
3.1 觀察指標
3.1.1 簡化麥吉爾疼痛量表(McGill) ①疼痛分級指數(PRI),由11個感覺性詞、4個情緒詞組成,程度分為無(0分)、輕(1分)、中(2分)、重(3分);②視覺模擬評分(VAS),為一條長10 cm的直線,兩側分別為無痛(0分)、難以忍受的劇痛(10分),患者選則其中一點表示自己當下疼痛程度;③現時疼痛強度(PPI),分為無痛(0分)、輕度不適(1分)、不適(2分)、難受(3分)、可怕疼痛(4分)、極為痛苦(5分)。分數越高代表疼痛越嚴重[6]。
3.1.2 肩手綜合征評估量表(SHSS) ①感覺,疼痛、痛覺過敏;②自主神經,遠端水腫;③運動,肩部被動外展、外旋出現疼痛的范圍。最高分14分,最低分0分,分數越高代表損傷程度越嚴重。
3.1.3 簡化Fugl-Meyer運動功能量表(FMA) ①腱反射活動;②伸肌協同運動;③屈肌協同運動;④伴有協同運動活動;⑤脫離協同運動活動;⑥反射亢進;⑦腕穩定性;⑧肘伸直,肩前屈30°時腕關節活動度;⑨手指運動;⑩協調能力與速度(手指指鼻試驗連續5次)。以某一動作(0分)、部分能做(1分)、充分完成(2分)記分,最高分為66分,最低分為0分,分數越高表示上肢運動功能越好。
3.2 療效判定標準
參照SHS療效評定標準[7]。痊愈:關節水腫、疼痛消失,活動功能沒有明顯受限,手部小肌肉沒有萎縮;顯效:關節水腫基本上消失,疼痛基本上緩解,關節活動只輕度受限,手部的小肌肉萎縮不甚明顯;有效:關節仍水腫,疼痛微好轉,關節活動受限比較明顯,手部小肌肉不明顯萎縮;無效:患者癥狀、體征沒有明顯改善,關節活動功能受限較明顯,肌肉萎縮亦逐漸加重。
3.3 統計學處理
3.4 結果
3.4.1 兩組患者治療前后PRI、VAS、PPI評分比較 表2結果可知,在治療前兩組PRI、VAS、PPI評分差異無統計學意義(均P>0.05),表示兩組具有組間可比性。治療后兩組PRI、VAS、PPI評分與治療前比較均降低(均P<0.01),表明激痛點針刺療法和傳統針刺療法對缺血后中風肩手綜合征Ⅰ期均具有很好的療效,治療后上肢疼痛改善較為明顯。兩組治療后PRI、VAS、PPI評分比較,差異有統計學意義(均P<0.05),表明針刺激痛點療法改善SHS效果更為顯著。
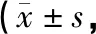
表2 兩組患者治療前后PRI、VAS、PPI評分比較分)
注:與治療前比較,1)P<0.01。
3.4.2 兩組患者治療前后SHSS評分比較 表3結果表明,治療前兩組SHSS評分差異無統計學意義(均P>0.05),表示兩組有組間可比性。治療后兩組患者SHSS評分與治療前比較均降低(均P<0.01),表示兩種方法對缺血后中風肩手綜合征Ⅰ期均具有良好的治療作用。兩組治療后SHSS評分比較,差異均有統計學意義(均P<0.05),表明針刺激痛點療法改善SHS程度優于傳統針刺法。
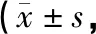
表3 兩組患者治療前后SHSS評分比較分)
注:與治療前比較,1)P<0.01。
3.4.3 兩組患者治療前后上肢運動功能FMA評分比較 表4結果可知,治療前兩組FMA評分差異無統計學意義(P>0.05),表明兩組有組間可比性。治療后兩組患者FMA評分與治療前比較均降低(P<0.01),說明兩種方法對缺血后中風肩手綜合征Ⅰ期均具有良好的治療作用。兩組治療后FMA評分比較,差異有統計學意義(P<0.05),表明針刺激痛點療法改善SHS程度優于傳統針刺法。
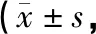
表4 兩組患者治療前后FMA評分比較分)
注:與治療前比較,1)P<0.01。
3.4.4 兩組患者療效比較 表5結果表明,激痛點針刺治療的愈顯率明顯高于傳統針刺治療,組間比較結果顯示差異有統計學意義(P<0.01);但兩組的總有效率分別為93.3%和90.0%,差異無統計學意義(P>0.05),說明兩種療法對缺血后中風肩手綜合征Ⅰ 期均具有良好的治療效果,但是針刺激痛點療法結合康復訓練效果更為明顯。

表5 兩組缺血后中風SHSⅠ期患者臨床療效比較 (例)
注:與傳統針刺組比較,1)P<0.01。
4 討論
肩手綜合征主要以患側上肢的疼痛、水腫、活動障礙為主。根據經絡理論學說,其屬于中醫“筋痹”范疇之內。經筋的主要功能是“束骨而利關節”,與肢體運動關系密切。其病變主要表現為運動功能障礙。從中醫學經筋病的理論分析,SHS的發生一方面由于經脈氣血虧虛、經筋失養;另一方面是由于局部肌肉的牽張日久、經筋勞損所致。在兩者的共同作用下致使局部經筋的氣血瘀滯、水液停滯于經脈,因而出現患側肢體的疼痛、水腫、活動受限等相關表現[8]。對于其治療,古代醫家在《靈樞·經筋》中就曾提出“以痛為腧”的治療方法。《黃帝內經太素》五邪刺篇中也有“堅緊者破而散之,氣下乃止,此所以解結者也”,提出經筋疾病治療關鍵在于解結。“筋結”是客觀存在的陽性病理產物,也是作為治療部位的首要選擇,與現在西方康復醫學界提出的激痛點無論在解剖位置還是臨床治療方面都高度相近。所以越來越多的醫者采用激痛點療法即遵循疼痛靶點治療SHS。
激痛點(MTrPs)的概念是在1942年由美國臨床醫師Janet Travel正式提出。“激痛點”相關理論與中醫經筋理論關系密切,一定程度上說“激痛點”是中醫經筋理論的具體應用與實踐。針刺“激痛點”能夠直接引導“氣至病所”,抑制痛反應[9];能夠行氣活血、舒筋通脈,影響局部病變筋膜組織病理變化[10];造成微小損傷,損傷之后會產生電能,從而使痙攣的肌肉得到放松,血液循環加快,增強疼痛局部血流的供應,抑制甚至消除局部炎性物質,局部新陳代謝得到改善,所以受傷的部位自然就得到康復。與此同時,“激痛點”的針刺療法可以抑制大腦皮層的疼痛中樞,阻斷神經遞質受體的傳導,加強鎮痛作用[11-12]。
傳統中醫藥對SHS的治療方法很多,療效也十分確切[13-14],特別是傳統針刺療法,在SHS患者的康復過程中貢獻極大。治療的過程中醫者多選擇手三陽經之經穴,一方面手三陽經多經過上肢及肩部,另一方面,陽經氣血旺盛,特別是陽明經為多氣多血之經,《黃帝內經》云:“治痿獨取陽明”,所以臨床上選取肩部的肩三針(肩髎、肩髃、肩貞),前臂的曲池、臂臑、外關、手三里和手部的合谷以疏通陽明、太陽、少陽之經氣,促進經絡氣血的運行,經氣通則痛止,從而起到整體調節的作用。本研究中無論是針刺激痛點療法還是傳統針刺方法,其總有效率差異無統計學意義,是再一次對針刺效果的肯定,但是在愈顯率方面針刺激痛點療法更為顯著,并且在McGill評分、SHSS及FMA評分中針刺激痛點療法均比傳統針刺方式改善明顯,說明針刺激痛點在患者癥狀改善方面更為突出。
即使傳統針刺治療也具有很好的治療效果,但與其比較而言,激痛點針刺療法定位相對簡單,操作以貫穿激痛點結節為關鍵,相對傳統手法的提插捻轉獲取針感更易操作。當然,本研究也存在一些不足之處,由于患者住院時間的限制,觀察時限僅以3周為標準,治療僅為15天,雖然關注了即時治療效果,但遠期療效缺乏比較,患者的定時隨訪需要加強,這樣就可以對兩種治療方法做出更為公正、客觀的評判。臨床上SHS的治療除針刺之外,也可應用中醫的其他療法,比如艾灸療法等。諸多研究表明[15-17],艾灸激痛點治療諸多慢性疼痛性疾病,進而影響肢體活動方面都有顯著的療效,如果艾灸激痛點療法對SHS患者上肢的疼痛、水腫以及活動障礙具有改善作用,那將是SHS治療的另一項突破,患者可以在一種無痛、安全、操作簡單的方式中得到有效的治療,這也是今后研究的重點。

