紅細胞懸液與血漿不同比例輸注在異位妊娠破裂大出血患者大量輸血中的應用效果觀察
賈小村
(河南省漯河市中心醫院輸血科,河南 漯河 462000)
異位妊娠破裂大出血為婦產科常見病癥,具有起病急、出血多等特點,若不予以及時干預可導致失血性休克,危及患者生命安全,因此常需采取大量輸血治療,以擴充血容量,保持血壓及其他生命體征平穩[1,2]。但臨床實踐發現,盡管大量輸血挽救了大出血患者生命,但可造成體溫下降、血小板減少、凝血因子稀釋等問題,增加凝血功能障礙、彌散性血管內溶血發生風險,影響患者預后[3-5]。有文獻報道,輸血總量超出2.5 L能顯著提高出血傾向,超出5 L則能造成1/3左右患者產生出血,因此對大量輸血患者需加強干預,以降低出血風險[6]。有關研究報道,在輸血過程中適當提高新鮮冰凍血漿輸注比例,以新鮮冰凍血漿與紅細胞懸液1:1的比例實施輸注可有效改善輸血患者預后情況[7]。本研究選擇114例異位妊娠破裂大出血患者,實施分組探討,旨在分析紅細胞懸液與血漿不同比例輸注在其大量輸血中的應用效果,報告如下。
1 資料及方法
1.1 一般資料 選取2014年3月-2018年5月我院異位妊娠破裂大出血患者114例,均行大量輸血治療,按輸血過程中輸注血漿與紅細胞比例不同分為 A 組(n=47)、B 組(n=39)、C 組(n=28)。3 組年齡、體質量、停經時間、異位妊娠類型及存在糖尿病史、心血管疾病史人數比例等一般資料均衡可比(P>0.05),見表1。本研究符合《世界醫學會赫爾辛基宣言》中相關要求。
1.2 選例標準
1.2.1 納入標準 ⑴經超聲檢查及出血量測定確診為異位妊娠破裂大出血;⑵于24 h內輸注紅細胞總量≥10 U;⑶無精神系統疾病;⑷患者或其家屬知曉本研究,簽訂知情同意書。
1.2.2 排除標準 ⑴合并嚴重肝病、惡性腫瘤、血液病及先天性凝血功能障礙等可能影響機體凝血功能疾病者;⑵腎肺心等臟器產生器質性病變者;⑶近期應用抗凝藥物治療者;⑷年齡不足18歲者。
1.3 方法
1.3.1 輸注方法 輸注血漿及紅細胞懸液均為本市中心血站所提供,放置在醫院儲血專用冰箱內儲存,備用血液均是在有效期內;在明確患者需大量輸血并排除禁忌癥后采取大量輸血治療;每單位紅細胞懸液由200 ml的全血制備而成;輸血時A組采取高比例血漿輸注(血漿與紅細胞比例>1:1,每100ml血漿匹配1 U紅細胞懸液為比例1:1),B組采取中比例血漿輸注 (血漿與紅細胞比例處于1:2~1:1),C組采取低比例血漿輸注 (血漿與紅細胞比例<1:2),持續輸注到患者生命體征恢復穩定。3組于治療期間均不應用其他可能影響機體凝血功能的藥物。
1.3.2 檢測方法 抽取患者4 ml清晨空腹靜脈血,放入到含檸檬酸鈉抗凝管內,而后采用離心機以2500 r/min離心速度離心約8 min,分離血漿,應用貝克曼ACL9000全自動血凝儀測定血漿活化部分凝血酶原時間(APTT)、凝血酶原時間(PT)、纖維蛋白原(Fg)水平,應用日本光電MEK-7222K全自動血細胞分析儀測定血漿血小板計數(PLT)、血紅蛋白(Hb)水平,有關操作嚴格按儀器說明書執行,測定3次,以3次結果平均值為最終測定結果。
1.4 觀察指標 ⑴3組輸注前、輸注24 h后血常規指標(PLT、Hb)水平;⑵3組輸注前、輸注 24 h后凝血功能指標(APTT、PT、Fg)水平;⑶3 組血液制品輸注情況;⑷3組住院時間、病死率;⑸3組不良事件發生情況。
1.5 統計學分析 所得數據均錄入軟件SPSS 21.0內進行統計處理。計量資料(血常規、凝血功能指標水平、血液制品輸注情況、住院時間)以均數±標準差(x±s)表示,t檢驗,多組間比較行方差分析,多重比較行LSD-t檢驗。計數資料(病死率、不良事件發生情況)以 n(%)表示,比較用 χ2檢驗。P<0.05為差異有統計學意義。
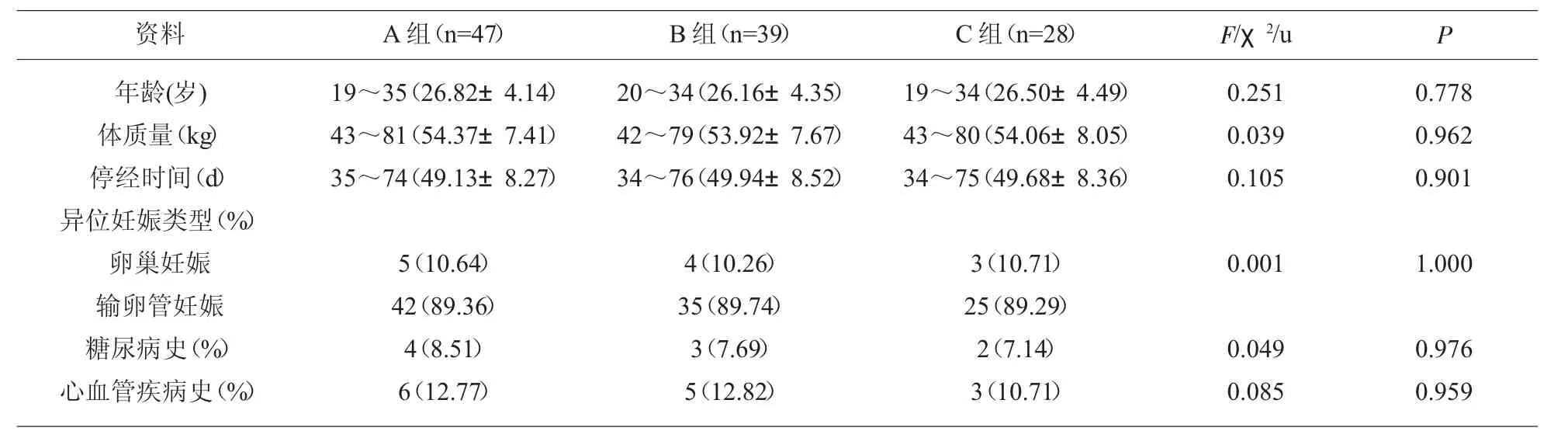
表1 3組一般資料對比
2 結果
2.1 3組輸注前、輸注24 h后血常規指標水平 3組輸注前PLT、Hb水平對比,差異無統計學意義(P>0.05);3組輸注 24 h后 Hb水平與輸注前比較及各組間比較,差異均無統計學意義(P>0.05),輸注24 h后B組、C組的PLT水平均較輸注前降低,差異有統計學意義(P<0.05);而A組輸注24 h后PLT水平與輸注前對比,差異無統計學意義(P>0.0 5),組間比較,A組輸注24 h后PLT水平高于B組、C 組,差異有統計學意義(P<0.05),見表 2。
2.2 3組輸注前、輸注24 h后凝血功能指標水平3組輸注前APTT、PT、Fg水平對比,差異無統計學意義(P>0.05);輸注 24 h后 B 組、C 組的 APTT、PT水平均較輸注前提高,Fg水平較輸注前降低,差異有統計學意義 (P<0.05);而A組輸注24 h后AP TT、PT、Fg水平與輸注前相比,差異無統計學意義(P>0.05),組間對比,A 組輸注 24 h 后 APTT、PT 水平低于B組、C組,Fg水平高于B組、C組,差異有統計學意義(P<0.05),見表 3。

表2 對比3組輸注前、輸注24 h后血常規指標水平(x±s)
2.3 3組血液制品輸注情況 3組輸注24 h內血小板、冷沉淀、懸浮紅細胞的輸注量相比,差異無統計學意義 (P>0.05);A組住院期間紅細胞輸注總量低于B組、C組,差異有統計學意義(P<0.05),見表4。
2.4 3組住院時間、病死率 3組病死率相比,差異無統計學意義(P>0.05);A組住院時間短于B組、C組,差異有統計學意義(P<0.05),見表 5。
2.5 3組不良事件發生情況 3組不良事件發生率相比,差異無統計學意義(P>0.05),見表 6。
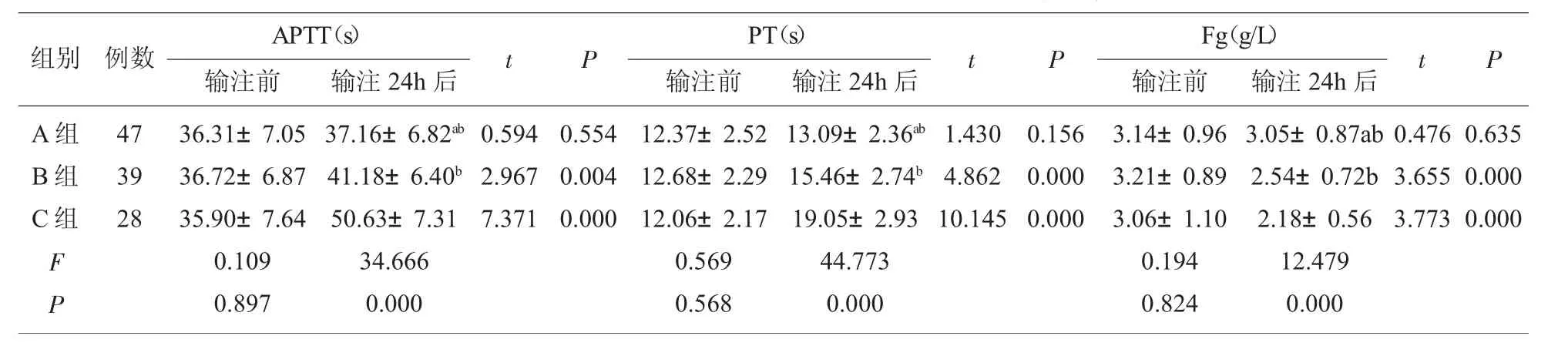
表3 對比3組輸注前、輸注24 h后凝血功能指標水平(x±s)

表4 對比3組血液制品輸注情況(x±s,U)

表5 對比3組住院時間、病死率(x±s)

表6 對比3組不良事件發生情況n(%)
3 討論
大量輸血是異位妊娠破裂大出血患者重要救治手段之一,可于短時間內經過大量補充紅細胞進而使機體血紅蛋白水平及攜氧能力維持在較高水平,并經過補充一定量膠體液和晶體液維持患者血容量,進而保障血壓和其他生命體征穩定,避免失血性休克發生[8,9]。但有關研究指出,大出血可致使大量凝血因子及血小板流失,且于止血過程中亦會導致凝血因子消耗,實施大量輸血會因稀釋作用導致凝血因子和血小板水平進一步下降,進而易引發凝血功能障礙、酸中毒、過低體溫等,形成二次創傷,不利于患者預后,需實施及時干預[10-12]。
有關研究報道,冰凍血漿中包含豐富凝血因子,可一定程度地改善大量輸血者凝血功能,避免凝血功能障礙產生[13-16]。但目前臨床對于大量輸血方案中血細胞懸液和血漿的最佳輸注比例尚無統一意見。有國外研究指出,輸注血漿和紅細胞懸液比例控制在1:1及以上能提升大量輸血患者生存率[17]。國內張瑚敏[18]研究報道,大量輸血時血漿和紅細胞懸液比例為1:1組APTT、PT水平顯著低于為1:2組及1:3組,Fg水平高于為1:2組及1:3組,故建議在大量輸血時采取高比例血漿輸注,將血漿和紅細胞懸液比例控制在1:1,而后視凝血功能狀況,補充冷沉淀及血小板等有關血液成分,減少凝血功能障礙產生。
本研究依據異位妊娠破裂大出血患者大量輸血時紅細胞懸液與血漿輸注比例實施分組探究,結果顯示,3組輸注24 h后Hb水平比較,無明顯差異(P>0.05),但A組PLT、Fg水平均高于B組、C組,APTT、PT 水平低于 B 組、C 組(P<0.05)。 表明采取高比例血漿輸注,將血漿和紅細胞懸液比例控制在1:1之上可促進PLT、Fg水平恢復正常,改善凝血異常。分析其原因為血漿中含有大量纖維連接蛋白、Fg、Ⅷ因子、血管性血友病因子等全部凝血因子,纖維連接蛋白可加速纖維蛋白交聯,促進細胞黏著及損傷創面肉芽組織再生,縮短傷口愈合時間,Fg能增強血小板聚集功能,此外,Ⅷ因子能促進內源凝血系統激活,血管性血友病因子能和膠原纖維及血小板結合,于血管產生破裂時血小板能以其為中介,黏著在膠原纖維上,生成血栓,加速止血,因此適當提升大量輸血時血漿輸注比例,能增加血液內凝血因子含量,促進凝血異常情況改善[19-21]。本研究結果中,3組輸注24 h內血小板、冷沉淀、懸浮紅細胞的輸注量相比,無明顯差異(P>0.05),但A組住院期間紅細胞輸注總量低于B組、C組(P<0.05)。表明大量輸血時將血漿和紅細胞懸液比例控制在1:1之上,可減少住院期間紅細胞輸注總量。分析其原因與大量輸血時采取較高比例輸注血漿可改善患者凝血功能,減少不可控制出血情況發生,進而降低了之后治療中紅細胞用量有關。本研究結果還顯示,3組病死率及不良事件發生率比較,無明顯差異(P>0.05),但A組住院時間短于B組、C組(P<0.05)。表明大量輸血時,將血漿和紅細胞懸液比例控制在1:1之上可促進患者恢復。分析其原因為大量輸血時采取較高比例輸注血漿能促進凝血,重建機體凝血機制,加速止血,進而促進患者恢復。
綜上所述,異位妊娠破裂大出血患者大量輸血時將血漿和紅細胞懸液比例控制于1:1之上,能防止凝血功能障礙,降低住院期間紅細胞輸注總量,加速患者恢復。但本研究結果尚存在一定局限性,所選樣本量少,且屬單中心研究,研究結果可能存在一定偏倚性,仍需臨床多中心、多渠道選擇樣本增加樣本量實施進一步探討。

