超聲監測膈肌增厚率評價機械通氣患者拔管結局
龍 玲,趙浩天,任 珊,何 聰,趙鶴齡*
(1.河北省人民醫院重癥醫學科,2.超聲科,河北 石家莊 050051)
機械通氣(mechanical ventilation, MV)是常用于危重癥患者的生命支持手段,原發疾病得到臨床控制或緩解后,氣體交換功能正常、神經肌肉狀態良好及血流動力學穩定,大多數患者均可成功撤除呼吸機,但約20%患者面臨著拔管失敗或需要再次插管等問題[1]。長時間MV產生一系列嚴重并發癥,如拔管失敗可能增加呼吸機相關性肺炎、呼吸機獲得性膈肌功能萎縮等風險,同時也增加ICU住院時間及住院患者死亡率[2-3],為避免膈肌功能障礙(diaphragmatic dysfunction, DD)及感染,應該盡早拔管[4]。
膈肌是人體自主呼吸肌群的重要組織部分,膈肌移動1~2 cm即可提供靜息狀態下肺通氣的75%左右,用力呼吸時膈肌移動度可達7~11 cm[5]。MV可降低膈肌張力,引起膈肌功能障礙。目前評估膈肌功能的金標準是測量侵入性跨膈壓。近年研究[6]表明,超聲測量膈肌增厚率(diaphragm thickening fraction, DTF),即吸氣時膈肌收縮增厚的幅度,對存在潛在拔管失敗風險患者具有較準確的預測能力,但目前相關數據較少。本研究在SBT 30 min時測量DTF,并以之替代傳統RSBI中象征全部呼吸肌肉做功的Vt,獲得新指標——膈肌增厚淺快呼吸指數(DTF-RSBI),DTF-RSBI=RR/DTF,以避免輔助呼吸肌肉(如腹肌、肋間外肌等)代償做功維持呼吸而掩蓋膈肌萎縮等狀況,并探討該指標對預測拔管結局的價值。
1 資料與方法
1.1 臨床資料 回顧性分析2016年12月—2017年12月54例入住河北省人民醫院ICU、接受MV且準備拔管患者,男34例,女20例,年齡28~92歲,平均(68.9±18.7)歲。納入標準:①年齡>18歲;②接受MV>48 h;③符合拔管標準時行SBT篩查試驗。排除標準:①存在先天因素,如胸壁畸形導致呼吸力學異常等;②膈肌麻痹;③存在呼吸中樞抑制因素。
1.2 研究方法
1.2.1 SBT MV 患者滿足以下情況時可嘗試拔管:①氧合狀況穩定;②呼吸機呼氣末正壓(positive end expiratory pressure, PEEP)<5 cmH2O;③能自主咳嗽;④已停用鎮靜藥和血管活性藥。于停止MV后自主吸氧至少30 min以上進行SBT,有以下1條者終止:大汗、煩躁、嗜睡;外周氧飽和度下降幅度>5%;呼吸頻率>35次/分;收縮壓升高>20%;心率>140次/分或增幅>20%。
1.2.2 分組 根據拔管結局將患者分為成功組和失敗組,以斷開呼吸機支持后維持自主呼吸超過48 h以上為拔管成功,以脫機48 h內重新使用MV或死亡為拔管失敗。
1.2.3 DTF測量方法 SBT 30 min時,使患者處于床頭抬高30°仰臥位,使用Philips CX50超聲儀,將高頻線陣探頭(頻率≥10 MHz)置于右側腋中線與第8~10肋之間區域,以肝臟作為聲窗,獲取2條平行高回聲,靠近探頭側為壁層胸膜,遠離探頭側為腹膜(圖1)。位于2條線之間的低回聲結構即為膈肌,正常狀態下吸氣時膈肌向探頭方向移動。使曲樣線垂直于2條平行線,以M超測量記錄一個呼吸周期內膈肌最大和最小厚度。DTF為吸氣末和呼氣末之間膈肌厚度的百分比變化,即(吸氣末膈肌厚度-呼氣末膈肌厚度)/呼氣末膈肌厚度×100%;測量3次后取平均值,計算DTF-RSBI。
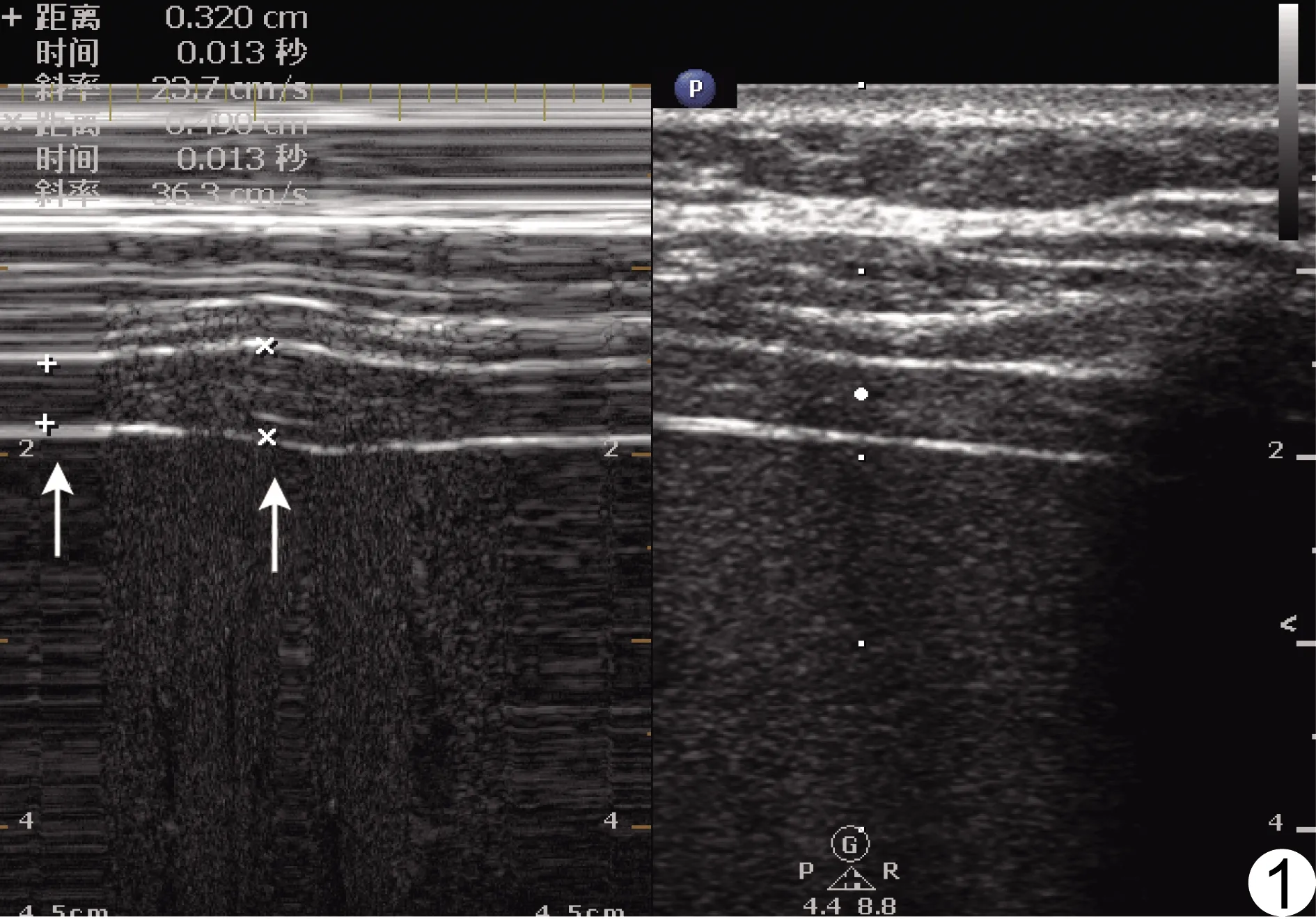
圖1 超聲測量膈肌增厚率
1.2.4 其他觀察指標 記錄年齡、性別、急性生理與慢性健康狀況評分(acute physiology and chronic health evaluation Ⅱ, APACHE Ⅱ)、MV時間等指標;拔管前氧合指數(PaO2/FiO2)、二氧化碳分壓(PaCO2);SBT 30 min時心率和平均動脈壓。
1.3 統計學分析 采用SPSS 13.0統計分析軟件。計量資料均進行正態性檢驗,符合正態分布者以±s表示,2組數據比較采用獨立樣本t檢驗。非正態分布的計量資料以中位數(上下四分位數)表示,采用ROC曲線分析最佳閾值并計算敏感度和特異度,評價膈肌監測指標對拔管預后的預測能力。P<0.05為差異有統計學意義。
2 結果
2.1 一般資料 54例中,拔管成功36例(成功組),失敗18例(失敗組),2組患者年齡、性別等指標均無統計學意義(P均>0.05),但失敗組APACHE Ⅱ評分較成功組略高(P<0.05)。組間PaO2/FiO2、PaCO2差異均無統計學意義(P均>0.05),見表1。
2.2 SBT 30 min時監測指標 2組SBT時心率、平均動脈壓差異無統計學意義(P均>0.05);成功組DTF明顯高于失敗組,但RSBI及DTF-RSBI明顯低于失敗組(P均<0.05),見表1。
2.3 DTF和DTF-RSBI預測拔管結局的價值 根據ROC曲線結果選取DTF=28.50%為截斷值,預測拔管成功敏感度為78.80%,特異度為61.10%,AUC為0.702[95%CI(0.543,0.870)];以DTF-RSBI=72.6次/分為截斷值,預測拔管成功敏感度為100%,特異度為72.20%,AUC為0.903[95%CI(0.823,0.982)],見圖2。
3 討論
對眾多重癥患者,MV是一項重要的生命支持手段,但所帶來的一系列并發癥卻是不容忽視的問題。目前指南[7]建議應用自主呼吸試驗(spontaneous breathing trial, SBT) 作為預測拔管結局的工具,然而在SBT預測可拔管的患者中,約13%~26%需二次插管[8]。其他參數或指標也可用于預測拔管結局,如分鐘通氣量和最大吸氣壓(maximum inspiratory pressure, PImax),但其準確性均有限。淺快呼吸指數(rapid shallow breathing index, RSBI)是預測拔管結局較準確的指標,為呼吸頻率(respiratory rate, RR)與潮氣量(tidal volume, Vt)的比值,但其閾值缺乏穩定性。YANG等[9]提出RSBI是一項準確的拔管評價指標,當RSBI≤105次/(L·min)時,成功拔管的可能性較高;然而FERRARI等[10]認為RSBI對拔管成敗的預測數值變異度較大。
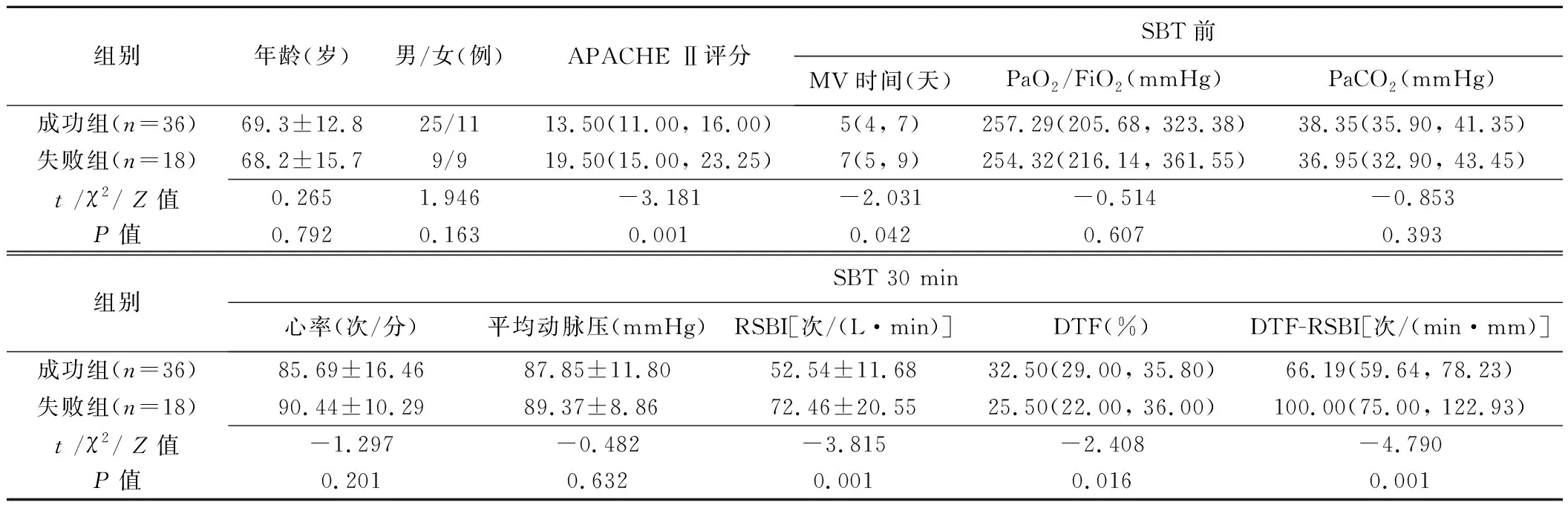
表1 2組MV患者一般資料比較
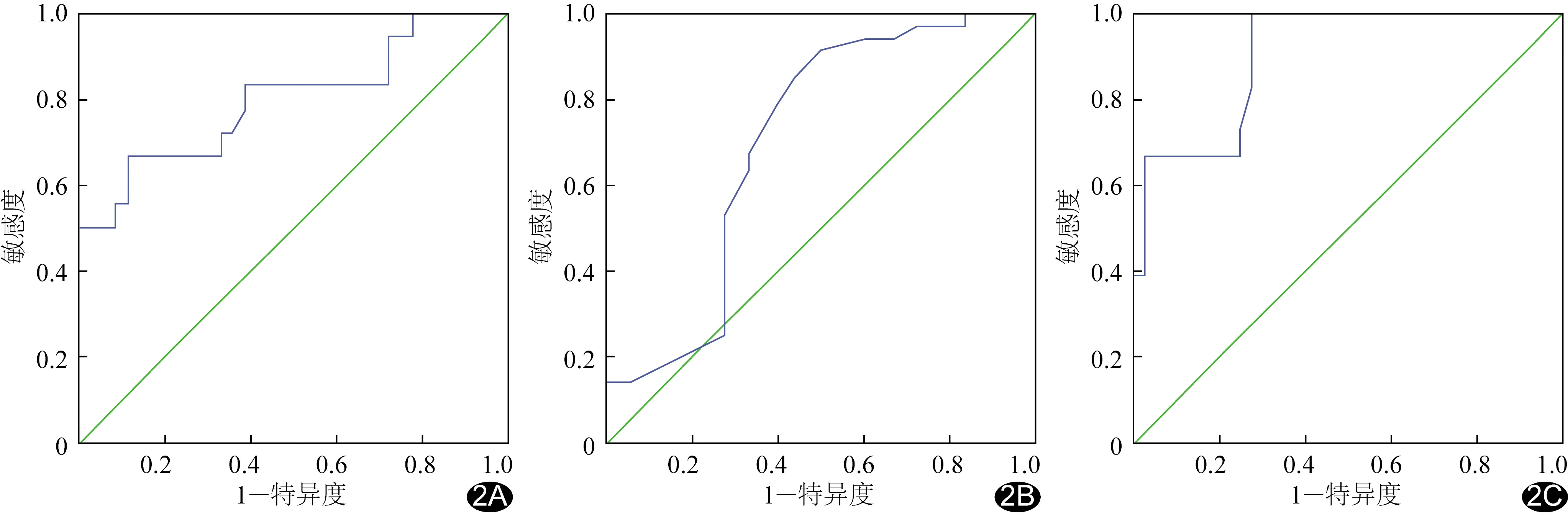
圖2 SBT 30 min時RSBI、DTF、DTF-RSBI預測MV患者拔管結局的ROC曲線 A.RSBI; B.DTF; C.DTF-RSBI
膈肌是呼吸肌做功的主要承擔者,MV可導致其發生廢用性萎縮,該現象在ICU中很常見,例如腹部外科手術致膈肌機械性損傷[11],長時間鎮靜、臥床及營養不良(尤其蛋白質攝入不足)等[12];而MV對膈肌結構和功能的影響主要為肌肉萎縮和損傷、蛋白質合成減少、蛋白質分解增加及自我吞噬作用。POWERS等[13]的動物實驗使人們充分認識到MV可導致膈肌萎縮。另外,對腦死亡患者的尸檢研究[12,14]發現接受MV 18~69 h可致膈肌肌纖維橫斷面積減少幅度超過50%,由膈肌做功產生的通氣量的比例會隨著MV延長而減少[15]。因此,早期安全有效拔管十分關鍵。
近年來,床旁超聲由于安全、無輻射、可重復測量等特點,在評估拔管結局中的作用越來越凸顯[16],可同時提供形態和功能信息,如超聲技術中的B型和M型已用于評估DTF,后者反映膈肌隨呼吸的收縮功能,類似于心臟收縮和舒張原理。于吸氣末測定的膈肌厚度與最大吸氣壓力相關,呼吸周期中膈肌厚度的變化與肺容積密切相關[17]。一些研究[18-19]報道DTF在預測拔管結局具有較高的敏感度和特異度,而另一些[20]則相反。由于膈肌平均厚度1.5~2.0 mm,而超聲儀最小分辨率為1 mm,實際操作中,即使采用高頻探頭(通常選擇10 MHz的血管探頭),測量厚度仍可能存在誤差。此外,個體和疾病差異、患者體型肥胖、存在腹腔氣體干擾等原因可造成膈肌回聲欠清晰,可能也會對測量結果造成干擾。
TOBIN等[21]發現RSBI預測拔管失敗的閾值為105次/(L·min)。但由于研究方法各異,對拔管成敗的定義及人群不同,各項研究獲得的特異性及參考閾值并不統一。RSBI依據患者呼吸頻率和潮氣量來評價其呼吸功能,潮氣量大部分由膈肌產生,小部分由輔助肌群產生(如胸鎖乳突肌、肋間外肌、腹肌等),而早期輔助呼吸肌群發揮作用時可短暫掩蓋膈肌功能障礙狀態,故潮氣量并不能完全替代膈肌功能,本研究RSBI閾值為53.3次/(L·min)。DININO等[22]取DTF≥30%作為截斷值,預測成功拔管的敏感度和特異度分別為88%和71%,表明DTF對指導拔管有效。本研究中拔管成功組DTF明顯高于失敗組,其DTF-RSBI明顯低于失敗組,提示膈肌功能良好是拔管的保障。本研究發現RSBI預測拔管成功的敏感度及AUC均高于DTF,而DTF-RSBI取72.6次/(min·mm)作為截斷值時敏感度和特異度分別為100%和72.20%,AUC為0.903,原因可能是超聲檢查過程中患者呼吸頻率不同導致膈肌收縮效能不同,DTF與RSBI結合可排除淺快呼吸的影響,使DTF-RSBI較DTF預測拔管結局更為準確。
本研究存在局限性:①超聲評估準確性對操作者技術和經驗存在依賴性;②對部分患者無法獲取MV前膈肌運動狀況,因此本研究未進行MV前后對比;③左側膈肌易被胃腸氣體干擾,切面獲取不存在普適性,故本研究僅針對右側膈肌功能進行評估,所獲結果對于單側膈肌障礙患者不具備參考價值;④未對患者心功能狀況進行評估,不除外存在一些左心室舒張功能障礙患者,由于拔管后胸腔內壓力改變,因心肺交互作用引起肺水腫發生而導致拔管失敗。對于拔管失敗的原因,應注意除膈肌外是否存在其他影響因素。
綜上所述,DTF-RSBI預測拔管結局較DTF及傳統RSBI更為準確,提示超聲已可作為準確評估膈肌運動及功能的重要工具,但仍需大樣本、多中心、隨機對照研究進一步證實。

