分段無縫掃描聯合數據重組在急診頭面部外傷CT檢查中的應用效果
王自勇 巢惠民 胡永勝 何新華 王勁武 徐志華 葉 銳
頭面部外傷是急診創傷中常見復合型傷,頭面部骨質解剖結構復雜,骨折多較隱匿,且面部創傷多伴有顱腦損傷,因此,快速準確地了解損傷的具體情況,關乎患者的生命安全及愈后的程度。CT檢查在急診頭面部創傷中是首選影像學檢查方法,其不但能提供可靠的診斷信息,亦可利用多種后處理技術,為臨床提供手術模擬導航及骨折修復相關數據等[1-2]。傳統頭面部掃描常規采用分次掃描法,需2次定義掃描范圍,增加了檢查時間,且存在掃描重疊,圖像數據冗余,輻射劑量增加,并無法實現頭面部一體化三維影像。分段無縫掃描是在相鄰部位設定不同對應掃描參數,并將掃描范圍進行無縫對接,旨在滿足不同部位掃描參數的特殊性,降低輻射劑量。國內外學者[3-5]利用此技術在模型劑量學、兒童頭部及心血管CT檢查方面做過相關應用研究,并在降低輻射劑量及改善圖像質量方面取得了成功,但對頭面部外傷CT檢查尚未見相關報道。本研究旨在通過分段無縫掃描聯合數據重組技術,解決傳統掃描法在頭面部外傷檢查中存在的部分問題,以提高檢查效率、降低輻射劑量,提供更加豐富的影像學信息,為臨床快速了解病情、治療方案的選擇及骨折修復提供支持。
1 資料與方法
1.1 一般資料 收集2017年7月至2019年9月合肥市濱湖醫院因急診外傷行頭面部CT掃描患者60例為研究對象,根據掃描方式不同,分為改進組與常規組,每組30例。改進組采用優化后的分段無縫式掃描,男性19例,女性11例,年齡16~78歲,平均(45.00±15.61)歲。常規組采用傳統掃描方法,男性22例,女性8例,年齡19~72歲,平均(42.47±15.60)歲。兩組患者性別、年齡進行比較,差異無統計學意義(P>0.05)。
1.2 納入與排除標準 納入標準:①均為可配合且1次完成掃描患者;②頭面部無明顯金屬異物者;③本研究取得醫院醫學倫理委員會批準,因該檢查屬急診范疇,多次模型試驗已獲得成功,且屬于優化型檢查,故患者未簽署知情同意書。排除標準:①躁動不配合者;②頭面部有明顯金屬異物者;③嚴重運動偽影需重復掃描者。
1.3 方法
1.3.1 掃描方法及參數 使用西門子16排CT(somatom emotion16,Siemens, German)。改進組:采用分段無縫掃描,頭面部1次定位,掃描范圍上段部分包括顱頂至顱底,下段部分包括顱底至下頜體下方,連續無重疊。頭顱部分掃描參數130 kV、220 mAs,準直器寬度16 mm×1.5 mm,掃描野(scan filed of view, SFOV)230 mm,序列掃描;重建層厚1.5 mm,層間隔1.2 mm,FOV 230,面部掃描參數130 kV,70 mAs,準直器寬度16 mm×0.6 mm,Pitch 0.8,SFOV 230 mm,掃描方向尾頭方向。重建層厚0.6 mm,層間隔0.5 mm,SFOV 230 mm。常規組:采用傳統法掃描,分次定位頭顱及面部。頭顱部掃描范圍與參數同改進組;面部掃描范圍為眶上緣至下頜體下部,SFOV 170 mm,掃描方向頭尾方向,余參數同改進組。見圖1~3。

圖1 改進組,尾頭方向一次性無重疊,等FOV

圖2 常規組,頭部尾頭方向掃描,大FOV掃描

圖3 常規組,面部頭尾方向掃描,部分范圍與頭部重疊,FOV不對等
1.3.2 圖像三維重建 改進組采用剪切式圖像數據重組,將面部掃描圖像與頭部掃描圖像進行序列整合,并按掃描位置進行排序,整合后,圖像在3D軟件(西門子CT設備自帶)進行三維重建;常規組采用頭顱和面部分次三維重建。
1.3.3 劑量信息收集 分別收集頭顱及面部劑量長度乘積(dose length product,DLP)數據,總劑量長度乘積(total dose length product,TDLP)及總有效劑量(total effective dose,TED),TDLP=定位像DLP+頭顱DLP+面部DLP,均由設備劑量參數卡自動生成,TED=TDLP×k(k=0.0021)。
1.3.4 檢查耗時 兩組患者檢查耗時均以定位像生成時間與最后一幅斷層掃描圖像生成時間差為準進行計算。
1.3.5 圖像質量評價 PACS圖像查看器上隱藏圖像信息,由2位中級以上醫師采用雙盲法,分別對面部斷層掃描圖像及三維重建圖像進行5分法評價,意見不一致時,請示上級醫師進行協商定奪。評分標準[6-7]:5分,圖像顯示清晰,無偽影,3D重建圖像連續、平滑、無截斷影,完全符合診斷要求;4分,圖像顯示清晰,無明顯噪聲,斷層圖像無偽影,3D圖像連續欠平滑無截斷偽影,可符合診斷要求;3分,圖像顯示尚清晰,斷層圖像可見1~2處偽影,基本符合診斷要求;2分,解剖結構難以辨認,圖像偽影大,3D圖像多部位截斷偽影,模糊顯示,不符合診斷要求;1分,解剖結構無法辨認,圖像模糊,完全不能用于診斷。

2 結果
2.1 檢查耗時與輻射劑量比較 改進組患者檢查耗時短于常規組,頭部DLP、面部DLP、TDLP、TED,均低于常規組,差異均有統計學意義(P<0.05)。見表1。
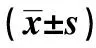
表1 兩組患者檢查耗時與輻射劑量比較
2.2 圖像質量評分結果比較 兩組患者斷層圖像及三維圖像評分均≥4分,均滿足診斷要求。兩組患者圖像質量評分結果比較,差異無統計學意義(P>0.05)。見表2、圖4~6。

表2 兩組患者圖像質量評分結果比較[例(%)]

圖4 改進組三維圖,5分,顱面一體顯示骨折連續性

圖5 常規組三維圖,4分,僅顯示額骨及眶上緣骨折情況

圖6 常規組三維圖,5分,眶上骨折未能完整顯示
3 討論
急診頭面部外傷為常見復合型傷,病情急且重,盡早了解患者具體損傷情況,關乎患者的生命安全,因此如何提高檢查效率尤為重要。付傳明等[8]在頭面部低劑量CT研究中,明確了一體化掃描較傳統掃描可減少掃描時間,但其僅對單序列掃描時間進行了統計分析,而現代CT檢查效率已不單純局限于單序列機器掃描速度,更多地取決于檢查流程[6,9],因此單序列掃描時間無法準確體現檢查效率。本研究通過分段無縫掃描,克服了傳統掃描需進行2次定位及往復移床問題,進而優化檢查流程,并將整個檢查耗時納入研究,彌補了其評估檢查效率不全面的缺陷,將改進組檢查評價耗時降低至(89.50±18.56)s,較傳統法降低34%。提高了檢查效率,為急危重患者爭取了搶救時間窗,亦進一步減少因檢查時間過長造成的患者不自主移動導致掃描失敗,需重新掃描問題。
CT后重建技術在頭面部外傷中的診斷價值,及在骨折修復中的數據應用價值,已得到業界廣泛認可。以往報道多圍繞病變特征及圖像數據精準性進行研究,忽略了愈來愈受重視的公眾輻射劑量問題。大多學者在進行頭面部病變特征及圖像重組應用價值研究中[10-11],頭面部掃描參數多按120~130 kV,200~310 mAs進行設置。王嬌等[12]在頜面部三維數字模型研究時,為獲得準確有效數據,采用120 kV,250m As進行顱面部高劑量螺旋掃描。其雖保證了數據全面及可靠性,但均極大地增加了患者的輻射劑量。在低輻射劑量頭面部掃描研究方面,羅煥江[13]雖證實了低劑量掃描可保證骨骼數據的完整性,但其發現低劑量掃描會造成顱內血腫的漏診。本研究通過分段無縫掃描方式,將頭面部掃描參數差異化設置,面部采用130 kV,70mAs低劑量掃描,使面部DLP降至為(192.32±16.52)mGy×cm,較傳統法降低了42%。同時避免了傳統法因掃描重疊所致總輻射劑量的升高,使TED降至2 mSv以下,較傳統法降低了16%。而兩組患者圖像質量差異無統計學意義(P>0.05),改進組在顱腦部圖像質量與傳統法基本一致,杜絕了低劑量掃描可能導致的顱內病變漏診。另通過數據重組技術,克服了傳統法顱面交界處骨折無法連續顯示問題,實現了低劑量頭面部一體化成像,為骨折修復提供了完整的數據模型,并可連續性觀察后顱凹及上頸椎損傷情況。
綜上所述,分段無縫掃描聯合數據重組在急診頭面部CT檢查中,可進一步提高檢查效率,降低輻射劑量,并實現頭面部一體化成像,為臨床的診療爭取時間,為骨折修復提供精準全面的數據模型。由于本研究考慮推廣性及普及性,在普及度較高的16排CT上進行,未能對近年來發展的迭代重建新技術在提高圖像質量和降低輻射劑量方面作進一步研究,未來將在高級設備平臺開展相關研究,以進一步提高檢查效率,降低輻射劑量,為臨床提供更加豐富有效的影像數據。

