膽道鏡對急性重癥胰腺炎腹腔膿腫患者血清TNF-α、IL-6、IL-8及CRP因子水平的影響
李婧伊 劉飛 祁春春 史力軍 馬躍峰


【摘要】 目的:探討膽道鏡對急性重癥胰腺炎腹腔膿腫患者血清TNF-α、IL-6、IL-8及CRP因子水平的影響。方法:選擇2011年1月-2018年12月本院收治的急性重癥胰腺炎腹腔膿腫患者65例,根據治療方法不同分為對照組28例和膽道鏡組37例。對照組給予傳統開腹引流治療,膽道鏡組給予膽道鏡引流治療。比較兩組患者臨床療效、圍手術期指標、并發癥發生情況及血清炎性因子水平變化情況。結果:膽道鏡組總有效率為97.3%,明顯高于對照組的60.7%,差異有統計學意義(P<0.05);膽道鏡組術中出血量、住院時間均少于對照組,差異均有統計學意義(P<0.05);膽道鏡組并發癥總發生率為5.4%,明顯低于對照組的42.9%,差異有統計學意義(P<0.05);術后,兩組患者各項炎性因子水平均低于術前,且膽道鏡組均明顯低于對照組,差異均有統計學意義(P<0.05)。結論:急性重癥胰腺炎腹腔膿腫患者使用膽道鏡治療,與傳統開腹手術相比,膽道鏡臨床效果更佳,患者住院時間有明顯縮短,發生并發癥的人數顯著減少,炎性反應進一步降低,加速患者體征、癥狀恢復,膽道鏡具有較高的應用價值。
【關鍵詞】 超聲引導下穿刺置引流管 膽道鏡微創治療術 急性重癥胰腺炎 腹腔膿腫 并發癥 血清炎性因子
Effects of Choledochoscopy on Serum TNF-α, IL-6, IL-8 and CRP Factor Levels in Patients with Acute Severe Peritoneal Abscess of Pancreatitis/LI Jingyi, LIU Fei, QI Chunchun, SHI Lijun, MA Yuefeng. //
Medical Innovation of China, 2020, 17(01): 00-012
[Abstract] Objective: To investigate the effect of choledochoscopy on serum levels of TNF-α, IL-6, IL-8 and CRP in patients with abdominal abscess of acute severe pancreatitis. Method: A total of 65 patients with abdominal abscess of acute severe pancreatitis admitted to our hospital from January 2011 to December 2018 were selected. According to different treatment methods, the patients were divided into control group (n=28) and choledochoscopy group (n=37). The control group was treated with traditional laparotomy drainage, and the choledochoscopy group was treated with choledochoscopy drainage. The clinical efficacy, perioperative indicators, complications and serum inflammatory factors were compared between the two groups. Result: The total effective rate of the choledochoscopy group was 97.3%, significantly higher than 60.7% of the control group, the difference was statistically significant (P<0.05). The intraoperative blood loss and hospital stay in the choledochoscopy group were less than those in the control group, the differences were statistically significant (P<0.05). The total incidence of complications in the choledochoscopy group was 5.4%, significantly lower than 42.9% in the control group, and the difference was statistically significant (P<0.05). After surgery, the levels of inflammatory factors in both groups were lower than before surgery, and the levels in the choledochoscopy group were significantly lower than those in the control group, the differences were statistically significant (P<0.05). Conclusion: Patients with with abdominal abscess of acute severe pancreatitis are treated with choledochoscopy, compared with traditional open surgery, choledochoscopy is more effective clinically. The length of hospital stay has been significantly reduced, the number of complications has been significantly reduced, the inflammatory response goes down even further. Accelerate the recovery of signs and symptoms, choledochoscopy has high application value.
[Key words] Ultrasound-guided puncture and drainage tube Minimally invasive choledochoscopy Acute severe pancreatitis Abdominal abscess Complications Serum inflammatory factor
First-authors address: Affiliated Zhongshan Hospital of Dalian University, Dalian 116001, China
doi:10.3969/j.issn.1674-4985.2020.01.003
急性重癥胰腺炎是目前最難治的良性疾病之一,有著較高的死亡率、較多的并發癥,且發病迅猛[1]。急性重癥胰腺炎患者在胰周繼發性感染期、急性炎性反應期后,病程后期主要并發癥之一就是腹腔殘余膿腫[2]。急性重癥胰腺炎腹腔膿腫患者診斷不及時、治療效果欠佳或未行早期引流,極易引發嚴重后果,如膿毒癥、多器官衰竭,甚至導致患者死亡[3]。目前臨床主要傳統治療方法有腹腔灌洗、胰周引流、開腹行胰腺膿腫清除[4]。隨著微創技術及醫療技術的不斷進步,外科醫生逐漸將此微創技術應用在治療胰腺膿腫的手術中,此技術具有易操作性、微創性、安全性等優勢[5]。本次研究使用膽道鏡治療急性重癥胰腺炎腹腔膿腫患者,探討膽道鏡的應用價值及對患者血清炎性因子水平的影響。現報道如下。
1 資料與方法
1.1 一般資料 選擇2011年1月-2018年12月本院收治的急性重癥胰腺炎腹腔膿腫患者65例,(1)納入標準:①患者均為急性重癥胰腺炎病程后期并發膿腫;②經CT檢查和B超檢查證實均為腹腔膿腫;③患者均為單發膿腫;④膿腫最大直徑在5~15 cm;⑤所有患者經內科治療效果不佳;⑥無膽道鏡禁忌證,且手術耐受者;⑦患者年齡在30~60歲;⑧APACHE評分<10分;⑨患者意識清醒;⑩能配合完成各項調查;患者依從性較好。(2)排除標準:①患者存在凝血功能異常;②伴有嚴重惡性腫瘤;③肝、肺、腦、心等重要器官功能不全者。根據治療方法不同,分為對照組(n=28)和膽道鏡組(n=37)。患者及家屬均簽署知情同意書,研究經醫院倫理學委員會批準。
1.2 方法
1.2.1 對照組 給予傳統開腹引流治療。患者取仰臥位,腹部切口選擇膿腫所在部位炎性包塊處或局部炎癥反應最為明顯處,常規麻醉消毒鋪巾,對皮膚、皮下組織、肌層進行逐層切開分離,切開腹膜充分暴露病灶,隔離保護周圍正常組織,鈍性分離進入膿腔,膿腔內置入引流管,抽吸膿液,沖洗液使用抗生素溶液,引流管留置,逐層縫合[6]。
1.2.2 膽道鏡組 給予膽道鏡引流治療。本組患者超聲引導下穿刺置引流管,粗引流管引流膿腫7~14 d后基本可形成竇道,拔除引流管插入膽道鏡進行清創操作。膿腔內,膽道鏡進水孔加壓注入生理鹽水,生理鹽水達到一定量后,膽道鏡負壓吸引將膿腔內沖洗液吸出體外,膿腔內脫落的壞死組織使用取石網籃或活檢鉗適當清除。生理鹽水反復沖洗膿腔至沖洗液變為清亮后,用0.5%甲硝唑沖洗膿腔,撤出膽道鏡,最后從竇道至膿腔內再放置粗引流管[7-8]。
1.3 觀察指標及判定標準 (1)比較兩組患者的臨床療效。療效標準如下,顯效:臨床體征、癥狀基本消失;有效:癥狀有明顯改善,體征基本正常;無效:臨床體征、癥狀無改善。總有效=顯效+有效。(2)比較兩組患者圍手術期相關指標,包括手術時間、術中出血量、住院時間、術后引流時間。(3)比較兩組患者并發癥發生情況。并發癥包括出血、組織損傷、切口感染、腹腔感染等。(4)比較兩組患者手術前后血清炎性因子水平變化情況。取兩組患者靜脈血5 mL,2 000~3 000 r/min離心
10 min,低溫冰箱保存。對兩組患者血清白介素-8(IL-8)、白介素-6(IL-6)、腫瘤壞死因子-α(TNF-α)、C反應蛋白(CRP)水平進行檢測。CRP水平采用免疫比濁法測定,IL-8、IL-6、TNF-α水平采用雙抗體夾心酶聯免疫吸附法測定[9]。
1.4 統計學處理 采用SPSS 18.0軟件對所得數據進行統計分析,計量資料用(x±s)表示,組間比較采用t檢驗,組內比較采用配對t檢驗;計數資料以率(%)表示,比較采用字2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組一般資料比較 兩組性別、年齡、膿腫最大直徑、急性生理與慢性健康評分(APACHE評分)比較,差異均無統計學意義(P>0.05),具有可比性。見表1。
2.2 兩組患者的臨床效果比較 膽道鏡組總有效率為97.3%,明顯高于對照組的60.7%,差異有統計學意義(字2=7.138,P<0.05)。見表2。
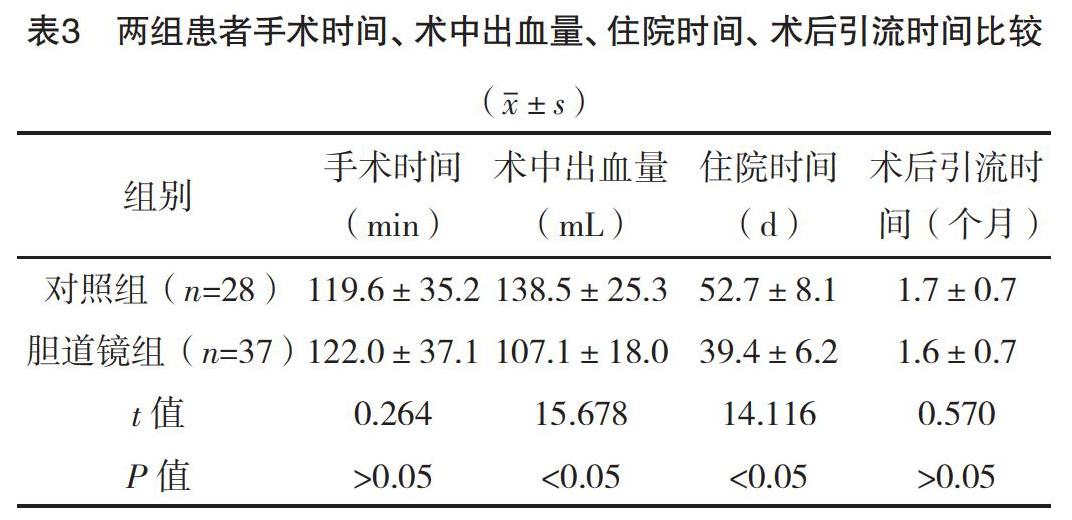
2.3 兩組患者手術時間、術中出血量、住院時間、術后引流時間比較 兩組患者手術時間及術后引流時間比較,差異均無統計學意義(P>0.05);膽道鏡組術中出血量、住院時間均少于對照組,差異均有統計學意義(P<0.05)。見表3。
2.4 兩組患者并發癥發生情況比較 膽道鏡組并發癥總發生率為5.4%,明顯低于對照組的42.9%,差異有統計學意義(字2=6.863,P<0.05)。見表4。
2.5 兩組患者手術前后血清炎性因子水平變化情況比較 術前,兩組患者各項炎性因子水平比較,差異均無統計學意義(P>0.05);術后,兩組患者各項炎性因子水平均低于術前,且膽道鏡組均明顯低于對照組,差異均有統計學意義(P<0.05)。見表5。
3 討論
目前臨床主要有兩種手段治療急性重癥胰腺炎后期并發腹腔膿腫,一種是非手術治療,一種是外科手術治療。前者通過非手術方法使膿腫自行吸收或消失,如應用有效抗生素、全身營養支持等。對于非手術治療無效或效果欠佳患者就需要進行外科手術治療,通過放置引流管對膿腫進行清創、膿液引流[10-11]。但是,諸多研究發現,急性重癥胰腺炎后期并發的腹腔膿腫表面有一層牢固的包膜,非手術治療雖然不會對患者造成外科性創傷,但抗生素治療難以對病灶發揮有效的治療作用[12]。同時急性重癥胰腺炎患者機體營養狀態較差,全身營養支持治療在短期內想要殘余膿腫自行消失或吸收往往難以奏效[13]。腹腔膿腫治療比較理想的措施便是手術清創及術后引流,但患者需經受麻醉及手術的打擊,且膿腔壞死組織碎片等原因極易堵塞引流管,導致術后引流效果并不十分理想[14]。基于上述認識,在治療急性重癥胰腺炎腹腔膿腫患者時,在超聲引導下穿刺放置較大號引流管,竇道可在7~14 d內基本形成,拔除引流管應用膽道鏡進行清創、膿液引流,臨床效果得到極大提升,且降低患者發生并發癥的風險[15]。
應用膽道鏡治療腹腔膿腫的優點:(1)操作簡單易行。根據膿腫特征可行多根引流管,且床旁即可操作超聲引導下穿刺置引流管,引流可多層次、全方位進行。竇道逐級擴張后膽道鏡可直接進入膿腔內,膿腔內的壞死組織及膿液經生理鹽水、甲硝唑進行反復沖洗、清除。同時膽道鏡直視下,殘余膿腫可使用多種方法進行清除[16]。(2)臨床療效確切。由于操作靈活、簡便、膽道鏡鏡身細,可深入感染灶并在適當位置進行清創,對污泥漿樣及舊棉花樣殘余膿腫,可在膽道鏡直視下采用不同方法清除,從而促使引流通暢。此外,對不同時期脫落、液化的壞死組織,膽道鏡可有效、及時的進行清除,且膽道鏡可反復、多次進行清創[17]。(3)醫療安全。大量臨床研究證實,胰腺及胰周大量壞死組織形成后與組織器官界限不清,如腸管、毗鄰的大血管等組織,開腹手術清創過程中,很難在保證徹底清除壞死組織的同時不損傷毗鄰的重要組織器官。而超聲引導下可避開重要的大血管進行腹壁穿刺,安全性高[18]。此外,麻醉及手術創傷會誘發或加重器官功能的應激反應,造成重要器官功能障礙。微創技術可降低器官功能的應激反應,膽道鏡清創微創治療極大避免了傳統開腹手術的諸多弊端。
傳統開腹引流術是經腹腔切口直接置入引流管,抗生素溶液進行局部沖洗的同時,在膿腔內抽吸引流。該手術方式會影響患者的治療效果,且手術切口較大、并發癥較多[19]。而超聲引導下腹腔膿腫穿刺術可準確定位膿腫位置,對膿腫的血流灌注情況、周圍關系可清晰顯示,在此基礎上行穿刺引流、局部沖洗給藥,療效更加確切、穿刺成功率更高[20]。此外,傳統開腹引流術會嚴重損傷患者正常組織,加大出現并發癥的風險,患者術后疼痛程度加重,康復時間有所延長[21]。而超聲引導下穿刺創傷更小、操作更加簡單、并發癥更少、術后疼痛程度較低[16]。本次研究,對照組應用傳統開腹引流治療,膽道鏡組應用膽道鏡引流治療,膽道鏡組總有效率為97.3%,明顯高于對照組的60.7%,差異有統計學意義(P<0.05),說明超聲引導下膽道鏡引流治療優勢更加明顯。膽道鏡組并發癥總發生率為5.4%,明顯低于對照組的42.9%,差異有統計學意義(P<0.05)。且手術后,膽道鏡組IL-8、IL-6、TNF-α、CRP水平均低于對照組,差異均有統計學意義(P<0.05)。超聲引導下膽道鏡引流,患者術后疼痛較低,治療效果得到極大保證,患者炎癥反應有效緩解,降低發生并發癥的風險。
綜上所述,急性重癥胰腺炎腹腔膿腫患者使用膽道鏡治療,與傳統開腹手術相比,膽道鏡臨床效果更佳,患者住院時間有明顯縮短,發生并發癥的人數顯著減少,炎性反應進一步降低,加速患者體征、癥狀恢復,具有較高的應用價值。
參考文獻
[1] Deng L H,Hu C,Cai W H,et al.Plasma cytokines can help to identify the development of severe acute pancreatitis on admission[J].Medicine (Baltimore),2017,96(28):e7312.
[2]陳凱立,張漢洪,林龍,等.血必凈注射液聯合奧曲肽、烏司他丁治療急性重癥胰腺炎的臨床觀察[J].中國藥房,2017,28(32):4540-4544.
[3] Kim Y J,Kim D B,Chung W C,et al.Analysis of factors influencing survival in patients with severe acute pancreatitis.Scand J Gastroenterol,2017,52(8):904-908.
[4]阿不都熱依木·阿不都拉,買買提吐爾遜·吐爾迪,伊斯馬依力·艾麥提,等.超聲引導下經皮穿刺置管引流術治療重癥胰腺炎合并胰周膿腫[J].中國普通外科雜志,2017,26(3):390-395.
[5]丁威威,王凱,劉寶晨,等.胰腺外傷單中心136例診治報告[J].中國實用外科雜志,2018,38(7):782-785.
[6]李錦春,錢傳云,蔡乙明,等.微生態制劑聯合腸內營養對急性重癥胰腺炎患者全身炎癥反應、細菌移位以及免疫功能的影響[J].中國現代醫學雜志,2018,28(6):85-89.
[7]謝沛,劉愛茹,鄭楷煉,等.重癥急性胰腺炎合并腹腔出血和胰周感染[J].中華消化雜志,2018,38(8):564-568.
[8] Thomson A.Call for Subcategory of Severe Acute Pancreatitis: “fulminant Acute Pancreatitis”[J].Crit Care Med,2017,45(2):e241-e242.
[9]楊慧卿,宋文淵,黎東明,等.重癥急性胰腺炎患者感染相關因素分析及護理策略[J].中華醫院感染學雜志,2018,28(20):3115-3119.
[10]張宗祥,金弢,方迪龍,等.外科腹腔感染患者PCT與TNF-α及CRP和IL-6水平與感染程度的研究[J].中華醫院感染學雜志,2017,27(20):4712-4715.
[11]楊國紅,張翠,王曉,等.大承氣湯、大柴胡湯四聯辨證治療胃腸實熱和肝膽濕熱證早期急性胰腺炎及對血清炎癥因子的影響[J].中國實驗方劑學雜志,2018,24(8):165-170.
[12]楊晴,林剛,林周,等.急性胰腺炎患者血清ET、MCP-1、TNF-α、IL-6水平變化及意義[J].山東醫藥,2018,58(41):48-50.
[13]王軍鋒,李娜,羅卿.腹腔鏡手術治療重癥急性胰腺炎及對TNF-α、IL-6和sIL-2R水平的影響[J].中國內鏡雜志,2017,23(11):74-78.
[14]湯國軍,童骎,胡叢崗,等.急性胰腺炎患者腹腔感染血清炎癥因子與Ghrelin及影響因素分析[J].中華醫院感染學雜志,2019,29(4):586-588,593.
[15]蔡陽,陸貝,萬亞鋒,等.腹腔鏡聯合經皮腎鏡胰腺周圍壞死組織清除術八例報告[J].中華肝膽外科雜志,2018,24(5):325-328.
[16]莫永祥,鄭偉良,蔣天業,等.CT引導下穿刺引流與開腹引流術治療重癥急性胰腺炎感染繼發胰腺周圍膿腫的效果比較[J].中華醫院感染學雜志,2017,27(6):1305-1308.
[17] Horibe M,Sasaki M,Sanui M,et al.Continuous Regional Arterial Infusion of Protease Inhibitors Has No Efficacy in the Treatment of Severe Acute Pancreatitis: A Retrospective Multicenter Cohort Study[J].Pancreas,2017,46(4):510-517.
[18]王艷靜,李恒力,許丙輝,等.CT引導下穿刺引流與開腹引流術治療重癥急性胰腺炎感染繼發胰腺周圍膿腫的療效比較[J].廣東醫學,2018,39(17):2589-2593.
[19]李周靖.腹腔鏡手術對重癥急性胰腺炎患者氧代謝狀態及不良應激的影響研究[J].中國醫學創新,2018,15(36):52-55.
[20] Zhang X X,Deng L H,Chen W W,et al.Circulating microRNA 216 as a Marker for the Early Identification of Severe Acute Pancreatitis[J].Am J Med Sci,2017,353(2):178-186.
[21]王光新,李守衛,何天佑.對比分析區域性腹膜后減壓低位引流與開腹引流術治療急性重癥胰腺炎的臨床效果[J].中國醫學創新,2017,14(34):14-17.
(收稿日期:2019-07-08) (本文編輯:姬思雨)

