多胎妊娠經陰道胚芽抽吸法減胎術圍生結局分析
歐妙嫻 梁彩虹 許培 張宇宏 蔣亞玲 黃曉珍 劉明星
輔助生育技術的發展使得多胎妊娠的發生率提高。與自然妊娠2%多胎率的發生率相比,輔助生育技術中多胎妊娠的發生率為21%[1]。多胎妊娠的母嬰均并發癥遠高于單胎妊娠。與單胎妊娠早產率為6.3%,雙胎的早產發生率增加至55.3%,而三胎以上的多胎妊娠早產率高達94.2%[2]。多胎的并發癥如妊娠期糖尿病、高血壓等發生率均高于單胎妊娠[3]。對于孕早期發現的多胎妊娠,可及時行減胎術以減少母嬰不良結局發生。目前的常用的減胎方式為經陰道胚芽抽吸法、經腹部氯化鉀胎兒心內注射、經腹部射頻消融減胎術等。經陰道胚芽抽吸法常應用于孕早期多胎妊娠減胎,氯化鉀減胎多用于孕11 周后尤其是用于胎兒疾病的選擇性減胎,射頻消融術常應用于孕中晚期的單絨雙羊的選擇性減胎術[4]。既往研究主要集中在減胎安全性及剩余胚胎個數的比較,少有研究探討術前胚胎個數、減胎個數的不同對妊娠結局的影響。本文旨在對161例多胎妊娠胚芽抽吸減胎術進行回顧性分析,對術前胎數、減胎個數、減胎后剩余胎數進行亞組分析,探討孕早期經陰道行胚芽抽吸法的圍生結局。
1 資料與方法
1.1 一般資料回顧性分析2008年1月至2018年12月在廣州醫科大學附屬第三醫院(以下稱廣醫三院)就診并行經陰道胚芽抽吸法減胎術的孕婦的臨床資料共167例。其中,6例失訪,不符合納入標準或資料不齊全,共納入161例。納入標準:(1)孕婦因輔助生殖技術規范、母體因素、社會因素等要求減胎;(2)減胎前1 周無生殖道炎癥、全身感染、陰道流血流液等手術禁忌證;(3)經醫院倫理委員會批準且術前充分告知患者病情及風險并簽署手術同意書。排除標準:(1)孕婦孕前合并心臟病、高血壓、糖尿病、宮頸機能不全等會影響妊娠結局者;(2)資料不全或失訪者。
161例患者按減胎前個數、減胎個數、減胎后剩余胎數分為A、B、C 3 組,其中,A 組分為A1 組(減胎術前胚胎個數為2 個)、A2 組(3 個)、A3 組(≥4 個)共3 個亞組,B 組分為B1 組(減胎術中減去胚胎數目為1 個)、B2(≥2 個)兩個亞組,C 組分為C1 組(減胎術后剩余胚胎個數為1 個)、C2 組(2 個)兩個亞組。臨床資料包括女方年齡、BMI、妊娠方式、既往早期流產史(包括自然流產及稽留流產)及早產史。見表1,A、B、C 各亞組間的基本臨床資料差異無統計學意義(P>0.05)。
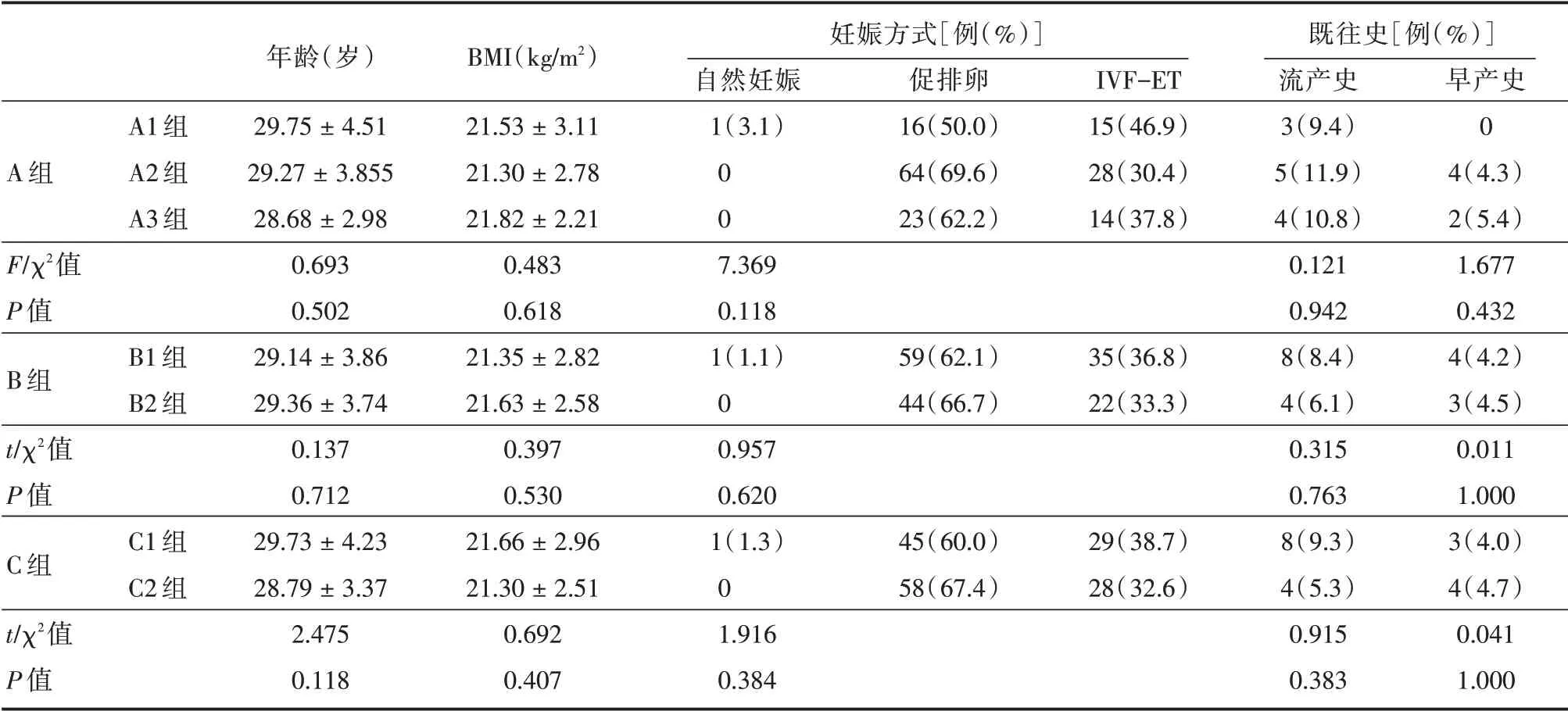
表1 各組患者基線資料比較Tab.1 Comparison of baseline characteristics among different groups
1.2 減胎方法所有患者均在孕6 ~7 周時行經陰道超聲明確宮內妊娠囊個數及絨毛膜性質,確診為宮內大于或等于兩個妊娠囊,且均存在胎心搏動。所有的經陰道胚芽抽吸法由同一名經過專業培訓的醫生進行,術中使用的B 超型號為GE LQGIQE,探頭為頻率為5 ~12 MHz,穿刺針為直徑為330 mm(17G 卵母細胞回取系統,墨西哥制造)。選擇減去胎兒的標準為:(1)根據患者減胎數量要求及絨毛膜性質選擇;(2)心跳相對微弱、頭臀徑或孕囊較小者;(3)距離穿刺點較近或穿刺路徑最容易者。常規陰道消毒鋪巾后,在超聲指引下,將穿刺針穿過孕婦陰道穹隆至目標胎兒部位,確保針尖到達胚胎處后再進行回抽,于胎心搏動處或胚芽組織處負壓抽吸,胎心搏動停止為手術成功,抽出胚胎組織后避免注入生理鹽水或者其他物質。術后患者在門診手術室臥床休息并觀察2 h后方可離院。術后所有孕婦均進行口服抗生素抗感染治療及孕酮安胎治療3 d。
1.3 研究方法本回顧性分析主要分析161例多胎妊娠的經陰道胚芽抽吸法的圍生結局。包括(1)總體流產率、早產率、足月分娩率、抱嬰回家率、剖宮產率、平均分娩孕周、分娩體重、出生身長、低體重兒及極低體重兒發生率;(2)減胎前個數、減胎個數、減胎后剩余個數3 個組的亞組間的流產率、早產率、活產率;(3)剔除流產患者,3 組的亞組間的圍生結局比較,包括分娩孕周、新生兒出生體重、出生頭圍、低體重出生兒、極低體重出生兒、剖宮產率等;(4)通過生存曲線及Long-rank檢驗對減胎個數、減胎后剩余胚胎個數兩組進行分娩孕周的比較。
流產的定義是小于27+6周的妊娠丟失;早產的定義是28周至36+6周之間的分娩;活產的定義是至少有一個活嬰分娩;抱嬰回家的定義是活產孕婦至少有一名活嬰可抱回家;低體重出生兒的定義是出生體質量<2 500 g;極低體重出生兒的定義是出生體質量<1 500 g;自然減胎的定義是整個妊娠過程中出現至少一個胚胎或胎兒的自然減滅。
所有數據來源于廣醫三院婦產科多胎減胎數據庫,由專門一名醫護人員錄入,另一名醫護人員復核。術后第1 天及第3 天行陰道超聲檢查復查被減胎兒及剩余胎兒的情況。所有患者均于術后40 周電話隨診其妊娠結局。
1.4 統計學方法使用IBM SPSS 24 版及Graph-Pad Prism 7.0 版進行統計學分析。其中,符合正態分布的計量資料使用t檢驗及方差分析,不符合正態分布的數據使用非參數檢驗,組間率的比較使用χ2檢驗或Fisher 確切概率法。研究中有統計學差異的減胎個數組及減胎剩余個數組與分娩孕周的關系使用生存曲線分析并使用Long-rank檢驗進行對比分析。P<0.05 認為差異有統計學意義。
2 結果
2.1 孕婦的一般資料及手術指征161例研究對象的平均年齡為(29.23 ± 3.81)歲;BMI 為(21.81 ±2.70)kg/m2;一共有1例(0.6%)為自然妊娠,103例(63.9%)為促排卵妊娠,57例(35.4%)通過體外受精-胚胎移植(IVF-ET)妊娠;有12例(7.5%)患者有既往早期流產史,7例(4.3%)患者有早產史。123例患者減胎指征為輔助生育技術的多胎妊娠,16例患者為母體因素包括身材矮小和既往流產史或早產史,21例患者因為社會或經濟因素,1例患者為其他因素。
2.2 各組減胎術后的圍生結局161例孕婦胚芽抽吸法減胎術的總體流產率為13%,早產率為29.8%,足月分娩率為57.2%,抱嬰回家率為87%,自然減胎率為1.86%,因胎兒疾病進行二次減胎術的發生率為1.86%。 在161例研究對象中,1例四胎減為兩胎術與1例三胎減胎為兩胎術后兩例孕婦在孕8 周時,其中一胎出現自然減胎,即雙胎之一稽留流產,剩余胚胎繼續生長發育;1例雙胎之一孕30 周發生胎死宮內,另一胎孕38 周分娩;3例雙胎之一新生兒出生后1 周內出現嚴重并發癥而死亡,均剩余一嬰健康出院回家;1例雙胎減為一胎新生兒出生后雙足內翻。見表2,對流產率、早產率、足月分娩率等妊娠結局進行亞組比較,A1 組、A2 組、A3 組三組間差異無統計學意義(P>0.05),B1 組、B2 組間差異有統計學意義(P<0.05),C2 組、C2 組間的差異亦有統計學意義(P<0.05)。對B 組及C 組的分娩孕周進行進一步比較,并行Log-rank 檢驗。見圖1,與減1 胎相比,減胎個數為2 胎或2 胎以上者,分娩孕周顯著變大(OR=0.97,95%CI:0.69 ~1.36,P<0.0001)。C 組中,剩余雙胎較剩余單胎分娩者總體分娩孕周顯著減小(OR=1.056,95%CI:0.77 ~1.44,P<0.0001)。見圖2。
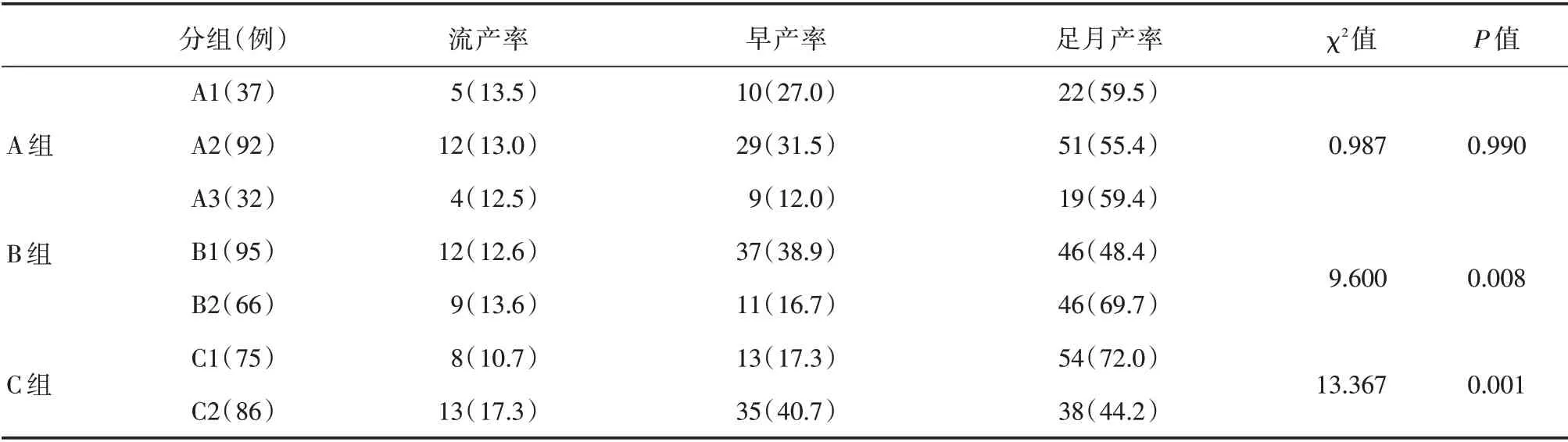
表2 161例患者總體妊娠結局比較Tab.2 Comparison of overall pregnancy outcomes among 161 patients例(%)
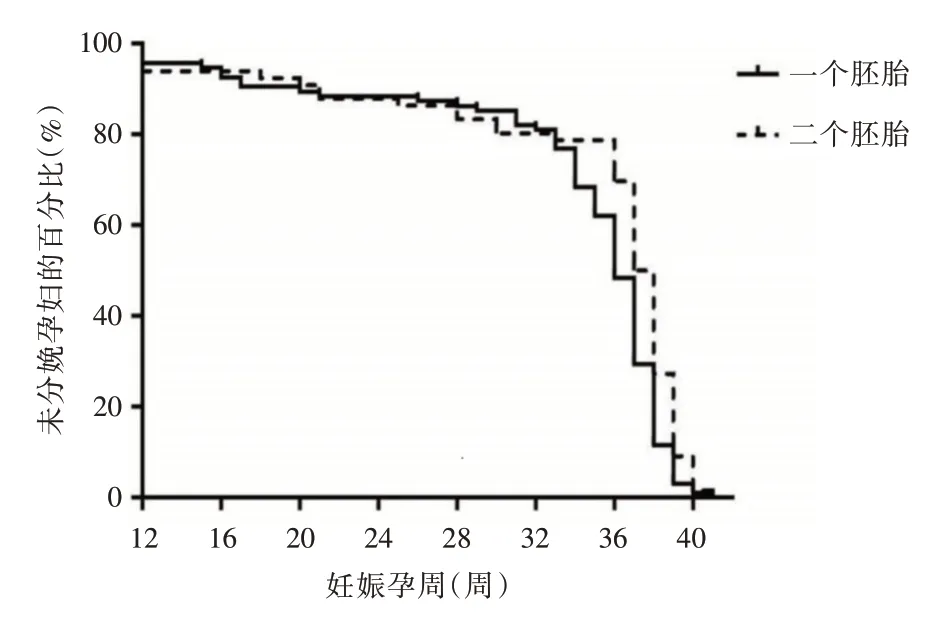
圖1 減胎個數與孕周的關系Fig.1 Correlation of gestation weeks and women undelivered between reducing groups
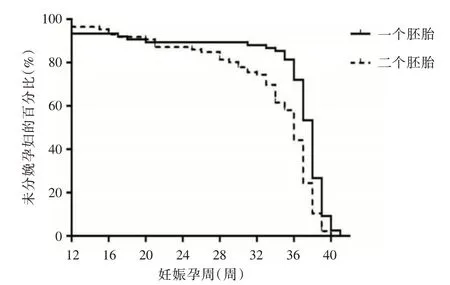
圖2 剩余胚胎個數與孕周關系Fig.2 Correlation of gestation weeks and women undelivered between remaining groups
剔除21例流產的患者,對140例分娩的患者進行剖宮產率、分娩孕周、分娩體重、出生身長、低體重出生兒、極低體重出生兒等圍生結局的比較。分娩的孕婦中,總體剖宮產率為65.7%,平均分娩孕周為(36.85±2.216)周,平均新生兒分娩體質量(2 538.34±575.58)g,平均新生兒出生身長為(46.76±3.46)cm。一共有214例新生兒出生,共有15例極低體重兒(7.0%)、88例低體重兒(41.1%)、111例正常體重兒(51.9%),1例新生兒畸形(0.47%),新生兒死亡率為1.40%。
在A 組中,隨著減胎前個數的增加,分娩孕周變小、分娩體重降低、新生兒出生身長減小、低出生體重兒及極低出生體重兒發生率增加,其中身長、極低出生體重兒發生率差異具有統計學意義(P<0.05)。減胎前為2 個(A1 組)、3 個(A2 組)及3 個以上(A3 組)胚胎組新生兒出生身長分別為(48.07 ± 2.42)、(46.77 ± 3.43)、(45.76 ± 4.01)cm;兩兩比較,A3 與A1 間差異具有統計學意義(P<0.05),A2 組與A1 組、A2 組與A3 組間的差異均無統計學意義(P>0.05)。極低出生體重兒出生率為0、5.9%、14.3%,低出生體重兒出生率為30.0%、42.5%、46.9%,正常體重兒出生率為70%、52.6%、38.8%,兩兩比較,A3 組的極低體重兒出生率大于A1 組,A1 組的正常體重兒出生率大于A3 組,差異有統計學意義(P<0.05);A2 組與A3 組、A2 組與A1 組間差異無統計學意義。見表3。
對140例分娩的研究對象分析,隨著減胎個數增加,剖宮產率減少,分娩孕周增大,差異均有統計學意義(P<0.05);新生兒出生體重增加、身長增加,但兩者差異無統計學意義(P>0.05)。見表4。
對于C 組,剩余雙胎者較單胎者的剖宮產率增加,分娩孕周小,分娩體重減輕,身長短,低出生體重兒及極低出生體重兒發生率增加,差異均具有統計學意義(P<0.05)。見表5。
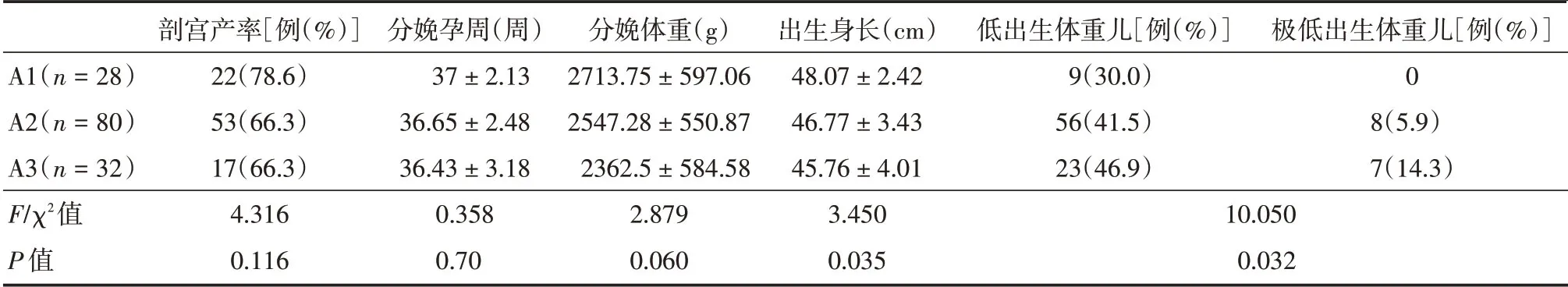
表3 140例患者減胎前個數組的圍生結局比較Tab.3 Comparison of perinatal outcomes among 140 patients by staring number
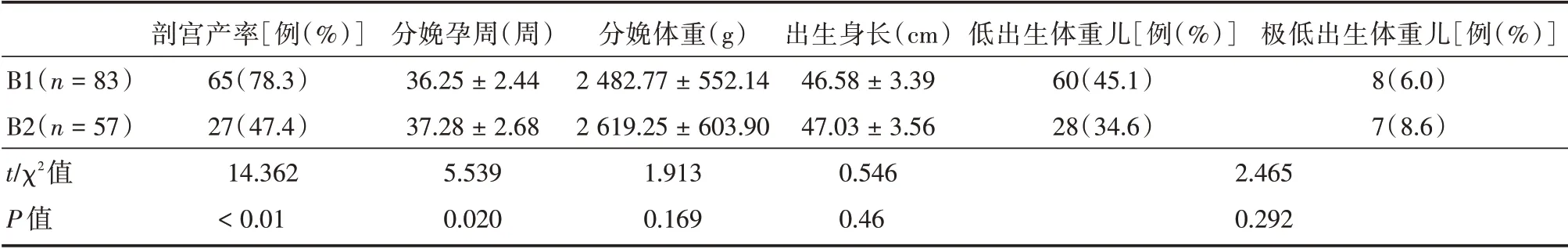
表4 140例減胎個數組的臨床圍生結局比較Tab.4 Comparison of perinatal outcomes among 140 patients by reducing number
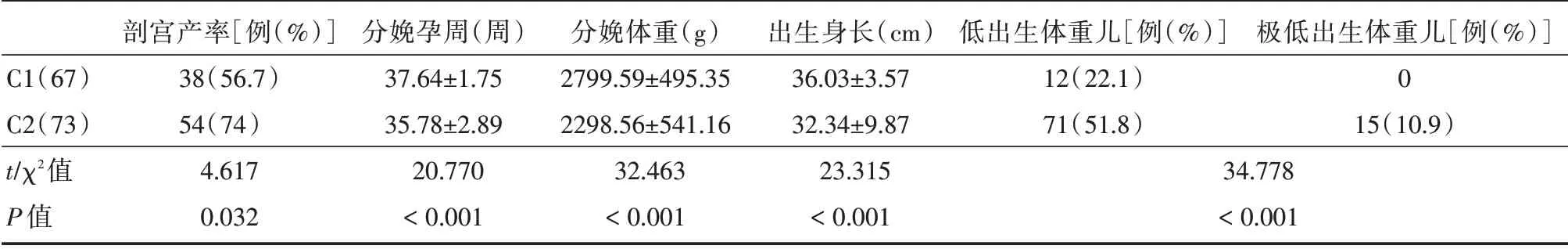
表5 140例剩余胎數個數組的臨床圍生結局比較Tab.5 Comparison of perinatal outcomes among 140 patients by remaining number
3 討論
本研究主要對不同的減胎術前、中、后胚胎個數的流產率及新生兒圍生結局等進行對比。本研究結果表明,流產率與術前胚胎個數無關,與術中減胎個數及術后剩余胚胎個數相關;減胎術前、術中及術后胚胎個數與剩余胚胎的圍生結局相關。
據不同研究報道,多胎妊娠行減胎術的流產率為3.8% ~33.3%[5]。不同研究中流產率的差異可能與胚胎個數比例、減胎方式、手術操作者的技術、納入的標準等差異等相關。在正常人群中,胚胎著床后的自然流產率為25%~31%,其中80%為早期流產[6]。本研究中孕早期胚芽抽吸法總體流產率為13%,與既往研究結果是相符合的。一項多胎妊娠減胎術的研究報道表明,其減胎總體流產率為6.9%,其中減胎術術前胚胎個數為3 個及以上的流產率為6.6%[7]。這與本研究中流產率12.5%~13.5%的結論有差異。差異的原因有3個:前者的減胎方式為氯化鉀減胎術,減胎方式的不同是引起流產率不一致的重要因素;其次,前者減胎的孕周為孕11~14 周;最后,因為不同地區的新生兒救治能力不同,歐洲等地區流產的定義為小于24 周,而本研究中流產的定義為小于28 周。減胎術后單胎妊娠的流產率低于雙胎妊娠,其中三絨毛膜三羊膜囊減為單胎的流產率為3.8% ~11.1%,遠低于減為雙胎的5.3% ~33.3%[8]。本研究減胎后剩余單胎的流產率為10.3%,遠遠低于雙胎17.3%的流產率,這也是與既往研究相符合的。
減胎前、中、后個數對剩余胚胎的圍生結局有影響。術前胚胎個數越多,低出生體重兒及極低出生體重兒發生率越高,減胎前個數大于4 個胚胎的低出生體重兒及極低出生體重兒高達61.2%,這可能通過影響早期胎盤分化影響剩余胚胎的發育。術時減去較多的胚胎使得剩余的胚胎在有限的母體內獲得更佳的生長環境、母體并發癥降低,從而減少早產率及剖宮產率[9]。另外,剩余單胎者剖宮產率低,分娩孕周大,新生兒的平均出生體重、身長等圍生結局也優于雙胎。其中一個原因是由于宮腔容積相對狹窄、宮腔壓力過高,雙胎妊娠存在臍帶纏繞、受壓等可能性更大,而單絨毛膜雙羊膜囊妊娠也可能存在雙胎輸血綜合征、選擇性胎兒生長受限、雙胎貧血-紅細胞增多癥序列征等的嚴重并發癥從而影響新生兒的體重等圍生結局[10]。
既往研究亦證實孕早期行胚芽抽吸法是安全有效的,對于雙絨毛膜三羊膜囊的三胎妊娠,孕早期行胚芽抽吸法將三胎減為雙胎的自然減胎率、分娩周數、新生兒體重、新生兒生長受限、孕期糖尿病及高血壓的并發癥發生率等妊娠結局與未行減胎術的雙胎妊娠均無區別[11]。與氯化鉀減胎術相比,胚芽抽吸法的小于胎齡兒發生率低,而分娩孕周、妊娠丟失率、早產率、妊娠期高血壓及妊娠期糖尿病的發生率相似[12]。文獻報道胚芽抽吸法的流產率為11.1% ~14.4%,氯化鉀減胎術的流產率為6.8% ~9.5%,而射頻消融術為15%[12]。胚芽抽吸法流產率高于氯化鉀減胎術,原因可能與孕早期自然減胎率較高有關,而射頻消融減胎術流產率高于胚芽抽吸法,原因與胎兒存在基礎疾病及單絨雙羊間的特殊血管結構相關。
本研究中選用的減胎方式為胚芽抽吸法減胎。與其他減胎方式相比,孕早期胚芽抽吸法減胎術主要有以下優勢。于倫理及心理方面,胚胎發育時間較短,臟器未成形,患者較容易接受[13]。其次,孕早期胚胎體積較小,減胎后,宮腔容積變化小,胚芽抽吸法避免對宮腔內注射氯化鉀或氯化鈉等物質,對剩余胚胎的生長發育及器官分化影響較小[14]。有實驗認為殘留在宮腔中的氯化鉀可能會影響剩余胚胎及胎盤的正常發育[15]。另外,而氯化鉀減胎術操作相對復雜,需要穿過腹部組織、子宮及羊水向胎心注入氯化鉀殺死胚胎,母親的不適感、注射部位疼痛感、感染及胎膜早破的風險增加[16]。
孕早期胚芽抽吸法減胎存在不足之處。首先,孕11 ~13+6周為第一次產前篩查時間,孕早期未行產前篩查。約2%的胚胎會在孕中晚期的篩查中被發現存在先天性結構異常或染色體異常[17]。如果剩余的胚胎被發現致死性畸形,則需要再次行減胎術或終止妊娠,從而降低了活產率。在本研究中,胚芽抽吸法減胎后因胎兒疾病行二次減胎術的比率為1.86%。其次,孕中晚期仍存在自然減胎的可能。孕早期減胎增加了醫療性干預,也降低了抱嬰回家率[18]。LU 等[19]報道,對于IVF-ET術后的雙絨雙羊雙胎妊娠,早孕期減胎組的抱嬰回家率為83.1%,低于觀察組的92.3%,總體自然減胎率為17.9%,其中10.2%發生在孕13 周以后。研究表明胚芽抽吸法的雙胎減為單胎的自然減胎率為6%,遠高于氯化鉀減胎法的0.8%,造成差異的原因在于后者的減胎時孕周較大,自然減胎率低[20]。在本研究中,孕早期自然減胎率為1.23%,發生率較既往研究低,原因可能是本中心減胎孕周相對較大,部分患者在孕早期可根據超聲發現胚胎發育不良的跡象,從而術中可減去發育落后的胚胎。
本研究存在以下局限。由于多胎妊娠的發病率低,本研究納入的樣本量較小。另外,由于回顧性研究的局限,部分資料存在缺失,未能納入母體孕期并發癥如妊娠期高血壓疾病等及新生兒隨訪結局等進行分析。后期仍需要進一步前瞻性研究證實。
綜上所述,孕早期胚芽抽吸法是輔助生育技術下多胎妊娠的一種有效的補救措施。總體而言,減胎前個數越多,剩余胚胎發生新生兒不良結局的可能性越大,應控制促排卵或移植的胚胎個數,以改善剩余胚胎的圍生期結局;對于已經發育的多胎妊娠,盡量減去盡可能多的胎數,剩余單胎,以降低新生兒不良結局的發生。

