嬰幼兒發育性髖關節發育不良的孕產期致病因素分析
戴建東,張志余,劉艷華,張劍峰,于立群
1唐山市婦幼保健院,河北唐山063000;2華北理工大學公共衛生學院
發育性髖關節發育不良是兒童期常見的一種骨骼肌系統疾病[1],主要由髖臼發育缺陷致使對股骨頭覆蓋不良,導致生物力學長期異常而出現嚴重骨關節炎、股骨頭局灶性壞死、負重去軟骨退變、股骨頭半脫位的一種疾病[2]。發育性髖關節發育不良是一種與出生有關的髖關節發育性病變[3],雖然隨著臨床技術的發展,極大的完善了嬰幼兒髖關節篩查手段,提高了發育性髖關節發育不良的早期診斷率,并早期接受了治療[4],但研究顯示,還有部分髖關節脫位患者沒有及時得到有效治療,導致其在青少年或成人早期出現了疼痛、跛行等癥狀,而隨著病程的延長,大大的增加了其治療難度,不僅給患者自身造成了巨大的生理和心理負擔,還給其家庭乃至社會帶來了巨大的壓力和負擔[5]。所以分析發育性髖關節發育不良的發病因素,以次此提出防治建議,有重要的意義,本研究就分析孕產期因素與發育性髖關節發育不良的相關性,皆在為預防發育性髖關節發育不良提供理論依據,報道如下。
1 資料與方法
1.1 研究對象 選取2016年1月~2018年1月唐山市婦幼保健院、唐山市兒童醫院、唐山市255醫院收治的超聲篩查診斷為發育性髖關節發育不良患兒1 500例(觀察組),男537例、女963例,年齡3周齡~6月齡(1.80±0.71)個月;其中髖關節雙側異常157例,單側異常1 343例;Graf髖關節分型:ⅡB型263例、ⅡC型337例、D型258例、Ⅲ型317例、Ⅳ型325例;另選取以上三家醫院雙側髖關節均正常嬰幼兒1 500例(對照組),男764例、女736例,年齡3周齡~6月齡(1.80±0.67)個月;Graf髖關節分型;Ⅰa型1 242例,Ⅰb 型258例。
1.2 Graf超聲髖關節檢查方法 采用彩色多普勒超聲診斷儀;探頭頻率:5~12 MHz;輔助嬰兒保持平躺狀態,先掃描左髖,再掃描右髖,將超聲探頭置入大粗隆部位,確保其與軀體縱軸平行。獲得標準髖關節冠狀切面超聲圖像后,進行凍結,盂唇、髂骨平面、髂骨轉折點、滑膜折返點、髂骨最低點、骨軟骨交界面、骨性髖臼頂為7個標志性的標準圖像。使用內置的髖關節測量工具進行測量,將基線、骨性髖臼線、軟骨髖臼線劃出,髂骨最低點為骨性髖臼線軸心,切線作向骨性髖臼頂,髂骨轉折點和盂唇中點的連線為軟骨髖臼線,髂骨體的切線或平行線為基線。
1.3 髖關節發育不良的診斷 Graf按照髖關節α、β角和超聲圖像的形態對髖關節分型,骨性髖基線、臼線的夾角為α角,軟骨髖臼線為β角,可分為Ⅰ、ⅡA、ⅡB、ⅡC、D、Ⅲ、Ⅳ七型,Ⅰ型表示正常髖關節(對照組),ⅡA型表示生理性不成熟髖關節(可疑,不納入本研究),ⅡB、ⅡC、D、Ⅲ、Ⅳ五型表示發育性髖關節發育不良髖(觀察組)。任何一側髖關節存在異常均為異常患兒,只有兩側髖關節均正常者才為正常嬰兒,其余情況均記為可疑患兒。
1.4 問卷調查及資料收集 設計制作統一的調查問卷,確定問卷調查員和信息錄入員,并對問卷調查員和信息錄入員進行集中培訓考核,考核合格后方可開展問卷調查和信息錄入。問卷調查內容包括母親孕期補充奶制品、補充維生素AD制劑、孕中晚期有無肌肉痙攣、孕次、產次等情況,以及嬰兒性別、年齡、髖關節發育不良家族史、胎數、宮內體位、羊水量、出生方式、出生時胎齡、喂養方式等情況。完成問卷收集后,對所有問卷進行審核,將不合格問卷剔除。

2 結果
2.1 兩組嬰兒母體孕產期情況 兩組嬰兒母體孕產期情況比較見表1,顯示兩組嬰兒母體孕期補充奶制品數量有統計學差異(P<0.05),兩組母體孕產期補充維生素AD制劑、孕中晚期肌肉痙攣、孕次、產次等情況比較無統計學差異(P均>0.05)。
2.2 兩組嬰兒胚胎期及產后情況 兩組嬰兒胚胎期及產后情況比較見表2,顯示兩組性別、髖關節發育不良家族史、羊水量異常、胎次、出生方式、出生時體質量、出生時胎齡、喂養方式比較差異有統計學意義(P均<0.05),兩組年齡、宮內體位比較無統計學差異(P均>0.05)。
2.3 髖關節發育不良相關影響因素分析 選取兩組母體及嬰兒存在統計學差異的調查項目賦值,進行二分類多因素Logistic回歸分析。母體孕期補充奶制品:每天補充=0,偶爾補充=1, 從不補充=2;嬰兒性別:男=0,女=1;髖關節發育不良家族史:無=0,有1;羊水量:正常=0異常=1;胎次:第1胎=0,第2胎及以上=1;出生方式:順產=0,剖宮 =1,人工助產=2;出生時體質量:<2 500 g=0,2 500~3 999 g=1,≥4 000 g=2,出生時胎齡:<37周=0,37~42 周=1,>42周=2;喂養方式:全母乳喂養=0,混合喂養=1,全人工喂養=2。結果顯示,母體孕期補充奶制品不足、女性、髖關節發育不良家族史、人工助產、出生低體質量、早產、非完全母乳喂養為發育性髖關節發育不良的危險因素。見表3。
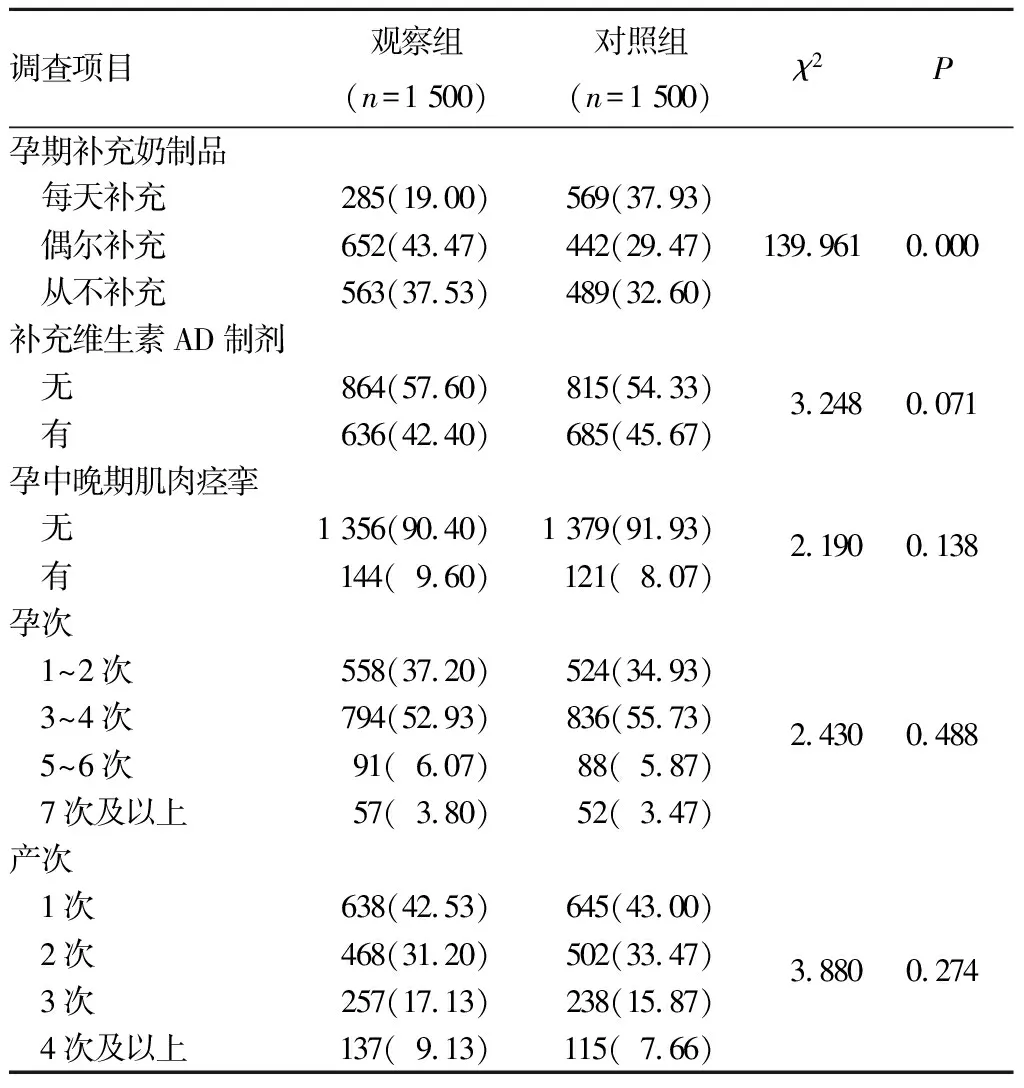
表1 兩組嬰兒母體孕產期情況比較[例(%)]
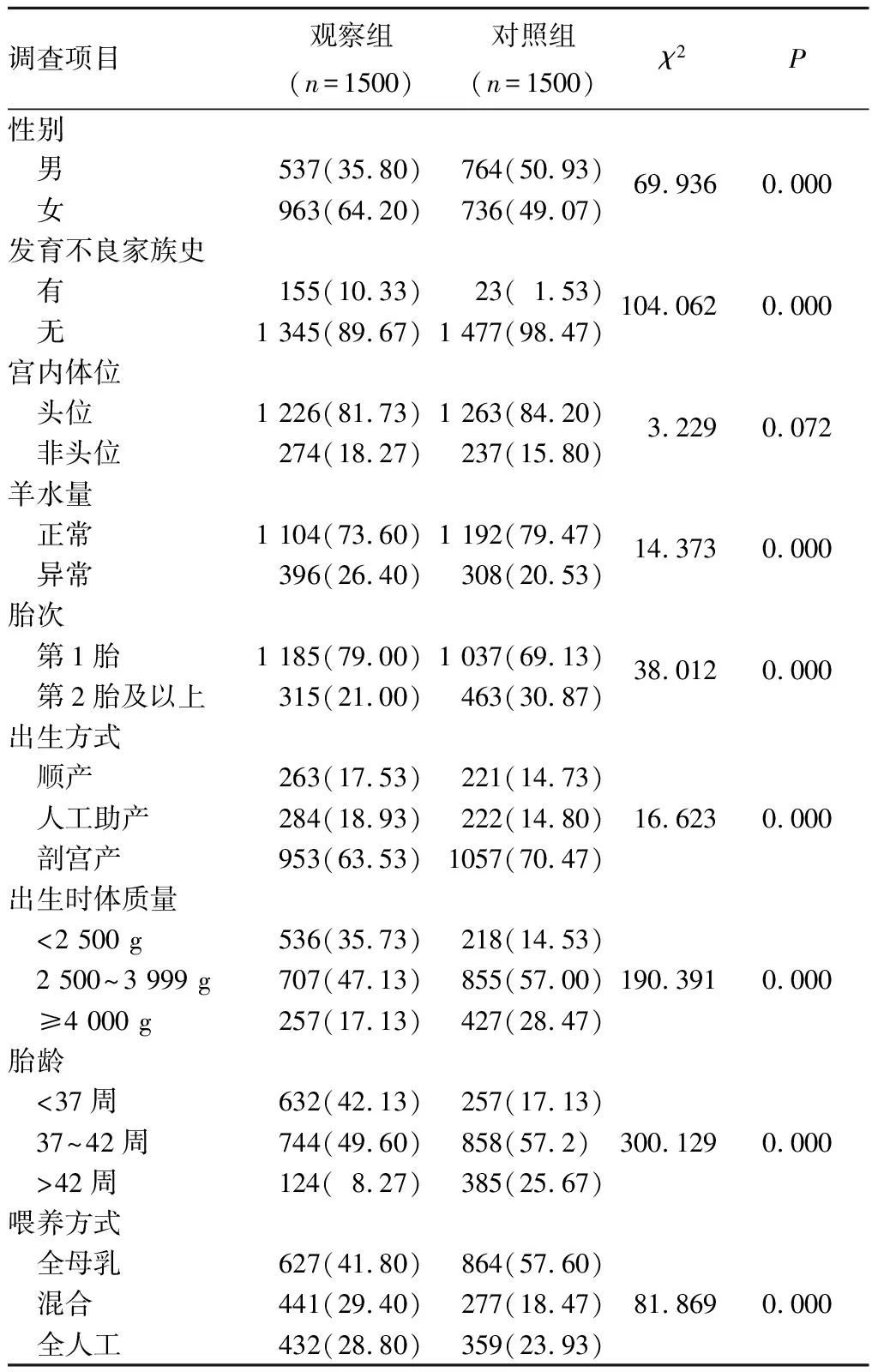
表2 兩組嬰兒胚胎期及產后情況比較[例(%)]
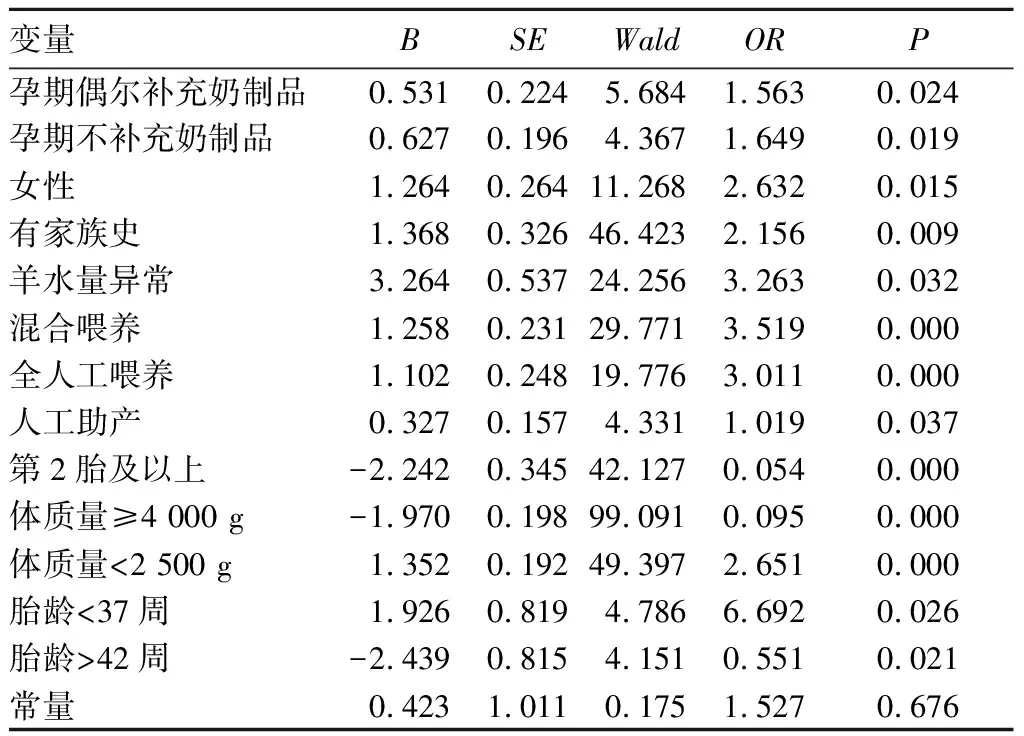
表3 發育性髖關節發育不良影響因素二分類Logistic分析
3 討論
發育性髖關節發育不良是兒童骨科最常見的髖關節疾病,發病率1‰[6],由于該病在嬰兒期的臨床表現不明顯,因此很難早期診斷,而若錯過保守治療的最佳時期[7],則可因沒有將關節畸形及時矯正而留下終身殘疾,對其未來成長有巨大的影響[8]。所以,尋找發育性髖關節發育不良的發病因素,早期進行干預和預防,降低發育性髖關節發育不良發病率,不僅能降低醫療負擔,也可減輕社會負擔,社會效益不言而喻[9]。
以往臨床研究認為,髖關節脫位屬于先天性疾病,因此難以預防,而隨著研究的深入和加大,越來越多的研究報道,髖關節脫位與后天因素有密切關系[10],因此后來將先天性髖脫位稱為發育性髖關節發育不良。一直以來,發育性髖關節發育不良都是流行病學研究的難題,由于各年齡段嬰幼兒發病存在很大差異,且因各醫生的診斷手法不一,診斷經驗不同等原因,極大的限制了發育性髖關節發育不良病因學研究,是發育性髖關節發育不良病因一直存在爭議的主要原因[11]。
研究表明,髖關節發育不良家族史、羊水過少、臀先露分娩、第1胎、女性等因素是發育性髖關節發育不良的主要危險因素[12]。本研究顯示,髖關節發育不良家族史、第1胎、女性嬰兒、羊水量異常與發育性髖關節發育不良密切相關。此結果與既往研究一致。本研究還顯示,生產方式、出生時體質量、出生時胎齡與發育性髖關節發育不良密切相關。出生時體質量輕、胎齡小,胎兒髖關節在母體內未完全發育,出生后易出現髖關節發育不良。第1胎第1產、巨大兒可出現胎兒通過產道困難,以及人工助產的牽拉扭轉,均導致髖關節損傷。研究顯示,嬰兒出生體重<3 kg,其發育性髖關節發育不良的發生率會明顯下降;初產婦生產嬰兒發育性髖關節發育不良的發生率明顯高于多產婦[13]。目前,臨床關于嬰兒出生體重對發育性髖關節發育不良的影響也存在爭議[14]。有研究認為,胎兒體重過大,其發育的子宮空間相對狹小,可能影響髖關節的正常發育。也有學者研究顯示,嬰幼兒出生時體質量>3 500 g,其發育性髖關節發育不良的發病率為6.4‰;若體質量為2 500~3 499 g,其發育性髖關節發育不良發病率為6.7‰;若體質量<2 500 g,其發育性髖關節發育不良發病率為4.1‰;不同體質量胎兒發育性髖關節發育不良發病率無統計學差異。
近年來,有關發育性髖關節發育不良的病因研究多集中于環境變化、氣候變化、羊水、胎位、性別、遺傳、激素、機械等,鮮有研究報道哺乳期胎兒的喂養方式、母體在孕期營養素的攝入對發育性髖關節發育不良發病率的影響。本研究結果顯示,人工混合喂養的嬰幼兒發育性髖關節發育不良發病率比母乳喂養要高,分析是母乳含有豐富的營養成分,有適當的糖類、脂肪酸、氨基酸比例,對嬰兒生長最為適合,而配方奶粉卻不十分全面,且其利用率也沒有母乳高。孕期經常補充奶制品和純母乳的喂養方式為發育性髖關節發育不良的保護因素,孕期偶爾補充奶制品產婦的胎兒發育性髖關節發育不良發病率比經常補充奶制品高,說明孕期經常喝奶對降低先天性髖關節發育不良具有顯著作用。此外,研究也顯示,孕期牛奶攝入量低較攝入量高孕婦的胎兒發育更加遲緩,對此筆者建議孕婦孕期可常飲牛奶,并在哺乳期盡可能選擇純母乳喂養,以降低發育性髖關節發育不良發生率。
綜上所述,孕產期諸多因素與發育性髖關節發育不良具有相關性,臨床應采取相應措施進行干預。

