生物可吸收材料在內踝骨折治療中的應用
吳崇昊
踝關節是小腿的脛骨與腓骨最下端與腳部結合的骨骼點,對于人體站立行走具有主要支撐作用,內踝部位一旦發生骨折,將嚴重影響踝關節內側的穩定性,造成行走障礙等功能性障礙[1]。切開復位內固定手術有助于重建骨折端生理解剖結構、促進內側踝關節功能恢復,是骨折治療的常用方案[2]。用于固定的醫療器械主要為空心螺釘和骨固定棒,傳統的材質為不銹鋼和鈦合金材料,然而金屬固定物的術后并發癥較多、術后恢復緩慢[3],而近年來發展的生物可吸收固定物密度與骨密度接近、易于吸收,可顯著減少異物反應、縮短恢復時間[4]。本研究探討分析生物可吸收材料在內踝骨折手術治療中的應用價值,現報告如下:
1 資料與方法
1.1 一般資料 選取本醫院骨科2017 年10 月- 2019 年1 月收治的48 例內踝骨折患者作為研究對象。①納入標準:經CT/MRI檢查,均證實為內踝骨折,符合Lauge-Hansen分型標準;患者致傷原因為交通傷、墜落傷、重物砸傷等導致的內踝外傷;患者對研究目的、方法、意義詳細了解,自愿選擇固定材料,簽訂研究同意書;研究經醫學倫理委員會批準。②排除標準:排除切開復位內固定手術的禁忌癥情形;合并精神疾病、嚴重軀體疾病(如惡性腫瘤、肝腎功能不全)的患者;排除未接受隨訪調查或研究中途退出的病例。采用隨機數表法將48 例患者分為兩組,每組24 例,對照組患者使用金屬材料固定,男性18 例,女性6 例,年齡20~62歲,平均年齡(45.7±5.2)歲,開放性骨折4 例、閉合性骨折20 例;觀察組患者選用生物可吸收材料固定,男性16 例,女性8 例,年齡22~64 歲,平均年齡(46.0±5.5)歲,開放性骨折5 例、閉合性骨折19 例。兩組患者的年齡、性別、骨折性質等一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
1.2 方法 手術前對患者進行神經阻滯麻醉或腰麻聯合硬膜外麻醉,麻醉起效后取仰臥位,應用止血帶壓迫止血并進行手術。入路,傳統內踝骨折選擇踝關節前內側弧形切口,沿骨表面剝離,充分暴露骨折端,避免傷及大隱靜脈,前踝解剖復位及內踝解剖復位為標準應用點式復位鉗進行復位,復位滿意后,克氏針臨時固定,垂直于骨折線方向打導引針,鉆孔,觀察組患者擰入生物可吸收材質螺釘進行內固定,對照組患者選用金屬空心螺釘固定,術中透視見骨折復位良好,逐層縫合傷口,完成手術。手術中使用的可吸收骨釘、固定棒品牌為日本GRAND FIX剛子(國械注進20163461470)。
1.3 觀察指標 研究涉及的觀察指標包括骨折愈合時間、全足負重下床行走時間、異物反應率和AOFAS評分。①異物反應包括輕度反應如切口紅腫、瘙癢、積液反應;嚴重反應如骨折畸形愈合、感染、愈合延遲、移位、固定斷裂等,均參照患者主訴、體查、實驗室檢查結果和影像學檢查結果確定。②內踝功能評分參考AOFAS標準,包括疼痛(40 分)、自主活動和支撐(10 分)、最大步行距離(5 分)、地面步行(5 分)、步態(8 分)、屈曲伸展(8 分)、內翻外翻(6 分)、后足穩定性(8分)、足對線(10 分),每項采取分級評分,等級越高,評分越高,表示內踝功能越好,根據總分將內踝功能評定為優(90~100 分)、良(75~89 分)、可(50~74 分)、差(<50 分)。
1.4 統計學方法 利用SPSS 21.0 統計學軟件對數據進行分析處理,計數資料采用卡方檢驗,計量資料進行t檢驗;組內兩組資料配對比較采用ANOVA單因素方差分析,P<0.05 表示差異有統計學意義。
2 結 果
2.1 兩組患者的手術指標比較 觀察組患者的骨折愈合時間、全足負重下地行走時間均少于對照組,差異均有統計學意義(P<0.05),見表1。
表1 兩組患者骨折愈合時間、負重行走時間比較周)

表1 兩組患者骨折愈合時間、負重行走時間比較周)
組別 n 骨折愈合時間 全足負重下地行走時間觀察組 24 10.2±0.6 11.7±1.3對照組 24 12.7±0.8 14.1±1.5 t 12.247 5.923 P 0.000 0.000
2.2 兩組患者內側踝關節功能的恢復情況比較 治療前,兩組患者AOFAS評分比較差異無統計學意義(P>0.05);治療6 個月后,兩組患者AOFAS評分均較治療前明顯提高(P<0.05),但治療后觀察組患者AOFAS評分顯著高于對照組(P<0.05)。見表2。
表2 兩組患者AOFAS評分比較,分)
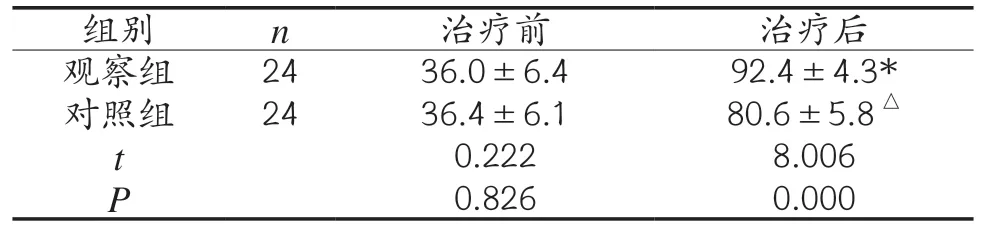
表2 兩組患者AOFAS評分比較,分)
注:同組資料兩兩配對比較,與治療前AOFAS評分相比,*觀察組P<0.05;△對照組P<0.05
組別 n 治療前 治療后觀察組 24 36.0±6.4 92.4±4.3*對照組 24 36.4±6.1 80.6±5.8△t 0.222 8.006 P 0.826 0.000
2.3 兩組患者的并發癥發生率比較 在隨訪期間,觀察組患者出現切口反應性積液1 例,異物反應率為4.2%(1/24),對照組患者出現切口紅腫2 例、瘙癢2 例、反應性積液4 例,異物反應率為33.3%(8/24),觀察組患者的異物反應率顯著低于對照組(χ2=4.923,P<0.05)。
3 討 論
內踝骨折是較為常見的骨折類型,發生率約占全身骨折的8%~10%,內踝部位功能性關節較多、關節分布復雜,在外力沖擊下發生骨折,會出現多種不規則骨折塊,治療難度大[5]。
臨床一般采取切開復位及內固定手術治療內踝骨折,主要固定物包括空心螺釘和固定棒,固定物傳統材質為不銹鋼和鈦合金材料,這種金屬螺釘比固定棒密度大、耐壓性能好,但金屬固定物一般需要經過二次手術取出,金屬材料的生物相容性也較差,可能出現電離反應、異物反應,患者骨折愈合及內踝功能恢復速度慢、并發癥多[6]。
近年來,生物可吸收固定物具有生物相容性好、可吸收等優勢,已經替代了金屬固定物并被廣泛應用于頭面骨及松質骨如踝關節的骨科固定手術中。日本公司研發的生物可吸收螺釘以左旋乳酸為原材料經高壓、高熱制成,初始強度不遜于金屬材質。特別適用于粉碎性骨折的固定、內踝功能恢復快,較金屬螺釘具有如下優點:強度與松質骨相當,生物耐受性好,在人體強度下維持時間大幅提高[7];可被人體吸收或自行降解,無需二次手術,對骨折愈合和塑形影響微小[8];具有良好的生物相容性,機體排異反應、炎癥反應小[9];生物可吸收材質在X線下無顯影,不會給骨折部位的影像學觀察帶來干擾,有助于準確判定骨折愈合情況[10]。本研究結果也顯示,觀察組患者的骨折愈合時間、全足負重下地行走時間、治療后美國足踝醫師學會(AOFAS)評分改善水平和異物反應率均顯著優于對照組(P<0.05),這也證實了生物可吸收固定物在臨床應用中具備上述優勢,表明在內踝骨折的內固定手術中,生物可吸收材料對于患者術后恢復及內踝功能改善顯著。
綜上所述,在內踝骨折的內固定手術中,生物可吸收材料具有生物相容性好、可吸收分解、對骨折部位愈合和塑形影響小等優點,患者術后恢復快、痛苦小、內側踝關節功能改善顯著,值得臨床推廣應用。

