早期下床護理干預對取LIMA行CABG術后肺部并發癥的影響
薄 磊
在心胸外科手術中,冠狀動脈搭橋術(CABG)應用較為普遍。冠狀動脈搭橋手術作為開胸手術的范疇,肺部并發癥是冠狀動脈搭橋術后并發癥的第二位[1],同時也是開胸手術圍手術期常見并發癥之一。在手術過程中,術者往往會選擇左乳內動脈(LIMA)作為理想的血管橋,左乳內動脈因其有較高的中、遠期通暢率,是公認的“金血管橋”[2]。但是乳內動脈采備過程中造成的胸膜破損會顯著增加術后早期胸腔積液的可能,胸腔積液、肺不張以及胸腔引流管刺激疼痛等原因可導致術后肺功能的低下[3],會在不同程度上增加此類CABG術后肺部康復不良的發生率。目前快速康復外科(FTS)理念廣泛應用于臨床,而術后早期下床活動是快速康復理念中一個很重要的環節[4]。冠狀動脈搭橋手術作為一種開胸手術,若患者不能夠行有效咳嗽、咳痰等,必然會對肺部康復情況產生影響。在護理工作中,因CABG術后患者受開胸手術及下肢取血管傷口的疼痛影響,下肢傷口滲血、腫脹,加之高齡導致的麻醉劑代謝緩慢、心功能差不能耐受缺氧、術后急性心肌梗死的發生等,均會對CABG術后早期下床活動產生限制,不利于肺功能的恢復。本文就我院收治的行CABG術后患者開展篩選和研究,分析早期下床護理干預的效果,報道如下:
1 資料與方法
1.1 一般資料 選擇于2018 年2 月-2019 年2 月到本醫院接受體外循環下行CABG手術治療患者100 例,隨機數表法分為對照組與觀察組,各50例。①納入標準:均為體外循環下行冠狀動脈搭橋(CABG)的患者;術中血管搭橋數為1~5 支,均有取左乳內動脈作為左前降支的血管橋,即LIMALAD;已簽署知情同意書,經醫院醫學倫理委員會審批的患者。②排除標準:具有腦梗塞病史、吸煙史、術前存在肺部感染及礦廠工作史等既往史;出現精神癥狀,如譫妄患者;術后心功能差,恢復不佳;依從性較差,不配合治療的患者。對照組患者中男性28 例,女性22 例,年齡40~65 歲,平均年齡(52.36±2.03)歲;觀察組患者中男性29 例,女性21 例,年齡41~65 歲,平均年齡(51.42± 2.01)歲。所選擇的患者,認知能力良好且配合早期下床活動,組間資料差異無統計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 對照組 患者接受常規肺部護理措施:術后3~6 h,患者神志清楚,自主呼吸恢復良好 ,四肢肌力恢復至3~4 級且肌力對稱,血流動力學穩定,予快速拔除氣管插管;在做好疼痛護理的基礎上,護理人員指導患者有效深呼吸、咳嗽咳痰,必要時予胸帶保護傷口;教會患者縮唇及腹式呼吸;運用呼吸訓練器進行肺功能鍛煉;痰液黏稠者,霧化吸入,1~3 次;聽診后加強對有痰鳴音的部位翻身拍背;遵醫囑每日應用多頻振動排痰儀,有利于患者痰液順利咳出。由于取左乳內動脈行CABG術后存在左側胸腔積液的可能,術中手術醫生通常會放置左胸腔引流管。從術后護理角度,護理人員應加強擠捏左胸腔引流管,保持管道通暢的同時協助患者左側翻身或取左側臥位,便于左側胸腔積液的引流。
1.2.2 觀察組 患者在對照組的基礎上,制定早期下床活動計劃,其主要內容包括:①信心的建立:由于患者手術后的舒適度改變和環境影響,內心很容易滋生焦慮、悲觀及無家屬陪伴帶來的孤獨感等負性情緒。因此,護理人員首要的是為患者予以心理護理,幫助患者樹立戰勝疾病的信心,建立良好的護患關系。為其解釋早期下床活動的原因和益處、目的、注意事項等,主動與患者積極進行言語交流,在交流過程中了解患者內心真實想法和心態,給予其充足的信心和鼓勵,增加患者早期下床活動的參與度和配合度。②心功能的評估:由于是心臟手術后的患者,除了一般評估之外,護理人員還需每日關注超聲心動圖檢查結果,監測患者心功能術后恢復情況,查看支持心功能的藥物劑量、種類有無增減。有無CABG術后ST段的壓低或抬高,CK-MB、TNI升高及心律失常的發生。③下床時間選擇和具體方法:若術后24~48 h病情穩定,護理人員則需要鼓勵其盡早下床進行活動,每日均由呼吸治療師評估患者是否可以早期下床活動。具體方法:早期下床開始時可指導在床上坐起,休息2~3 min,如果患者主訴無頭暈、視力模糊、心悸、疲勞等不適感,則可移動到床沿,護理人員站在床旁,予以攙扶,幫助離開床行站立,結合患者肌力恢復情況以及耐受程度確定站立時間,通常是第一次3~5 min,之后協助患者坐于床旁椅子,每日1~2 次訓練,根據病情恢復情況漸漸增加活動量。平均早期下床活動時間控制在1.5 h,避免患者過分疲勞。④營養支持:鼓勵患者進食,遵醫囑使用胃腸動力藥物。關注患者的生化指標,及時補充蛋白質和增加飲食的多樣性,有益于傷口的愈合和滿足患者下床活動的能量消耗。⑤嚴密觀察患者生命體征:如心率快、呼吸急促、頻率快、指脈氧飽和度下降等。詢問患者有無疲憊等不舒適感,分別記錄患者下床后5 min、15 min、30 min的生命體征。⑥合理安排睡眠:白天督促患者進行下床活動,協助患者穿好病員服,保護患者隱私。下床活動期間護理人員可指導患者有效咳嗽咳痰,予患者叩背。盡量避免患者白天休息時間過多;晚夜間調整監護儀報警音量,減小室內噪音,調暗光線亮度,為患者營造良好的睡眠環境。告知患者安心休息,必要時予鎮靜催眠的藥物,保證患者睡眠充足。
1.3 觀察指標 觀察統計兩組患者下床前2 h以及下床后2 h指脈氧飽和度以及肺不張發生率、肺部感染發生率、氧合指數、肺活量(用力吸氣肺活量)情況,并予以對比分析。
1.4 統計學方法 數據資料均納入SPSS 21.0 統計學軟件進行分析,計量資料采用t檢驗,計數資料采用χ2檢驗,P<0.05 表示差異具有統計學意義。
2 結 果
2.1 兩組患者不同時間指脈氧飽和度情況比較 下床前2 h組間對比指脈氧飽和度指標無明顯差異(P>0.05),下床后2 h組間對比上述指標,顯示觀察組患者顯著優于對照組(P<0.05),表明下床活動對于患者指脈氧飽和度的改善有立竿見影的效果,見表1。
表1 兩組患者不同時間指脈氧飽和度情況比較()

表1 兩組患者不同時間指脈氧飽和度情況比較()
組別 n 下床前2 h(%) 下床后2 h(%)觀察組 50 92.20±1.28 99.36±1.36對照組 50 92.25±1.26 94.03±1.20 t 0.197 20.779 P 0.844 0.001
2.2 兩組患者氧合指數以及肺活量情況比較 觀察組患者氧合指數以及肺活量情況均顯著優于對照組(P<0.05),表明早期下床活動可增加術后患者肺活量,有利于肺功能的恢復。見表2。
表2 兩組患者氧合指數以及肺活量情況比較(

表2 兩組患者氧合指數以及肺活量情況比較(
組別 n 氧合指數 用力吸氣肺活量(L)觀察組 50 296.31±26.92 1.81±0.49對照組 50 243.52±20.35 1.55±0.39 t 11.061 10.839 P 0.001 0.001
2.3 兩組患者肺不張以及肺部感染發生率比較 觀察組患者肺不張以及肺部感染發生率均明顯低于對照組(P<0.05),見表3。
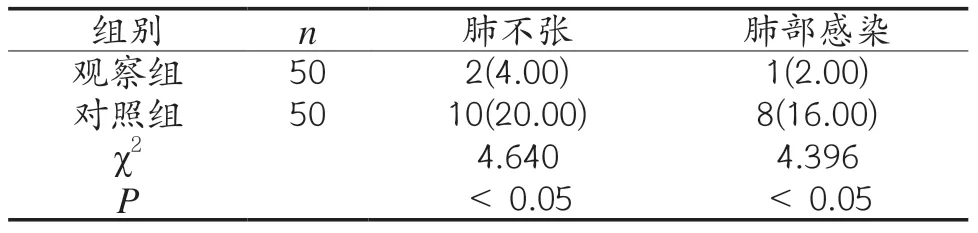
表3 兩組患者肺不張以及肺部感染發生率比較 例(%)
3 討 論
冠狀動脈粥樣硬化性心臟病往往需要接受手術方式進行治療,常見的有CABG術。患者對快速優質的醫療需求與日俱增,為患者提供最合適的、最優質的服務,最大的益處和最小的損傷是當今外科護理發展的方向,而探尋快速的術后康復方法無疑是至關重要的,也是大勢所趨[5]。而促進康復的一項重要環節便是早期進行下床活動。本研究結果顯示,觀察組患者肺不張及肺部感染發生率以及下床后2 h指脈氧飽和度情況、氧合指數、肺活量均顯著優于對照組(P<0.05),提示對接受CABG術進行治療的患者行早期下床護理干預的效果令人滿意。早期下床護理干預針對取左乳內動脈行CABG術后患者實施后,可增加肺活量,改善肺換氣功能,降低肺部并發癥的發生率;另外由于CABG手術的患者存在下肢取血管的傷口,術后的早期活動有利于關節穩定和肌肉張力的保持,避免關節僵硬以及肌肉萎縮等并發癥的出現[6]。幫助改善下肢肌力,從而預防肌肉出現萎縮現象。
綜上所述,對接受CABG術治療的患者,予以早期下床護理干預,可有效改善指脈氧飽和度,增加肺活量,促進患者肺功能康復并降低肺不張及肺部感染的發生率,在臨床護理中值得進一步推廣與應用。

