快速康復外科護理在胸腔鏡肺癌根治術圍術期中的應用效果
卞瑞娟
河南溫縣人民醫院心胸外科 溫縣 454850
選取2017-11—2019-03間在我院接受胸腔鏡肺癌根治術的72例患者,圍術期分別予以常規護理和快速康復外科護理。現對效果進行比較,報告如下。
1 資料與方法
1.1一般資料本組72例患者均依據術前胸部CT平掃、增強及纖維支氣管鏡活檢明確診斷,并符合胸腔鏡下肺癌根治術的指征[1]。術前未接受放化療。均在靜吸復合麻醉下實施胸腔鏡下肺癌根治術。排除合并意識障礙及中途退出、死亡或隨訪資料不全的患者。患者及家屬簽署知情同意書,獲院醫學倫理委員會批準。隨機分為2組,每組36例。對照組:男19例,女17例;年齡45~68歲,平均58.90歲。觀察組:男20例,女16例;年齡46~67歲,平均58.28歲。2組患者的基線資料比較,差異無統計學意義(P>0.05),有可比性。
1.2圍術期護理方法對照組行常規護理,觀察組實施快速康復外科護理。
1.2.1 常規護理 指導患者進行有效咳痰,加強呼吸功能鍛煉。囑有煙酒嗜好者嚴格戒煙、忌酒。術前8~12 h禁食、禁飲,遵醫囑完善常規術前準備。術中嚴密監測患者生命體征,配合醫生完成腹腔鏡肺葉切除以及淋巴結清掃。術后依據視覺模擬VAS評分法對患者術后疼痛情況進行評定。VAS評分≥4分,遵醫囑肌注鹽酸哌替啶75~100 mg。嚴密監測患者呼吸頻率、節律、幅度,及體溫、血壓、指氧飽和度等生命體征。術后12 h囑患者可適當進流食。保持胸腔引流通暢。檢查水封瓶是否漏氣、穩固。記錄引流液量、顏色等,嚴格無菌操作。引流量<100 mL/d時,可拔除胸腔引流管。做好營養支持護理。
1.2.2 快速康復外科護理 (1)術前護理:受疾病和面臨麻醉和手術的影響,患者易出現焦慮、恐懼、抑郁等不良心理。護理人員與患者通過耐心細致的溝通了解其內心活動,掌握其不良心理的程度和誘因,及時開展個性化的心理疏導和宣教工作。耐心講解胸腔鏡手術的安全性和先進性。可邀請同病區術后恢復滿意的患者與其分享成功經驗, 給予患者正向激勵,緩解其焦慮等不良心理。對術后可能出現的不適、處理方法,以及留置各管道的重要性和預防脫管等注意事項進行健康宣教,提升患者治療配合度[2]。將術前禁食、禁水時間縮短至術前6 h,術前2 h補充適量葡萄糖液體,預防發生低血糖。(2)術中護理:保持手術室溫度適宜。輸液、沖洗液均預先加溫至37 ℃左右,預防發生低體溫。準確傳遞手術器械和熟練進行巡回,嚴密監測患者的生命體征。(3)術后護理:返回病房4 h后,可囑患者口服溫開水100 mL。若無異常,術后6h后可進米湯250 mL。術后24 h可進清淡易消化普食。患者生命體征平穩后,將床頭適當抬高,指導其行有效呼吸和咳嗽及在床上行簡單上肢肘關節的屈伸、腕關節屈伸旋轉等被動或主動訓練。根據身體恢復進程逐步增加活動量和范圍。胸腔閉式引流瓶無漏氣,胸水量<200 mL/d,無血性、膿性、乳糜胸腔積液,胸片提示肺基本復張時,可遵醫囑拔除胸管[3]。術后視生命體征、引流情況嚴格控制液體輸入量,以<1 000 mL為控制目標。盡早拔除尿管、恢復自主排尿和下床活動。做好疼痛評估,視覺模擬疼痛(VAS)評分>5分時,可囑醫囑使用口服止痛藥。
1.3觀察指標(1)肛門恢復排氣時間、胸管留置時間、住院時間。(2)術后24 h和48 h的VAS評分。(3)并發癥。

2 結果
2.1術后肛門恢復排氣等指標觀察組患者術后肛門恢復排氣時間、胸管留置時間、下床活動時間和住院時間均短于對照組,差異均有統計學意義(P<0.05)。見表1。觀察組術后24 h及48 h的VAS評分分別為(2.56±0.32)分、(2.24±0.30)分,均低于對照組的(3.42±0.62)分、(3.12±0.84)分。差異均有統計學意義(P<0.05)。

表1 2組患者肛門排氣時間等指標比較
注:組間比較,*P<0.05
2.2并發癥觀察組患者術后并發癥發生率低于對照組,差異有統計學意義(P<0.05)。見表2。
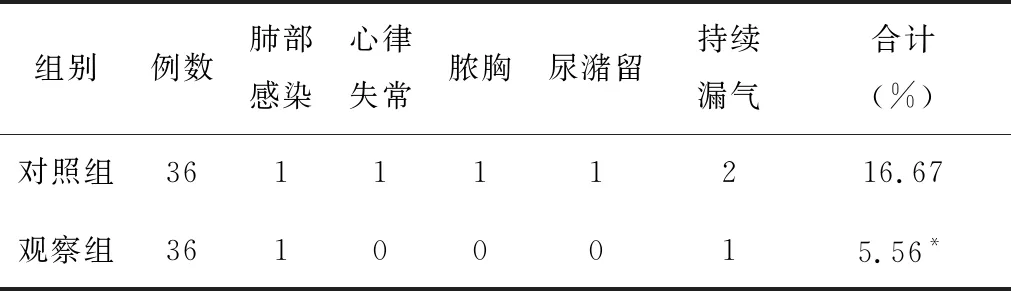
表2 2組術后并發癥比較
注:組間比較,*P<0.05
3 討論
加速康復外科是以患者獲得快速康復為目的,圍手術期采用一系列經循證醫學證實有效的優化處理措施,以減少患者的創傷應激反應,從而加快其術后恢復進程[4]。我們對接受胸腔鏡肺癌根治術的患者,圍術期開展加速康復外科護理。患者術后疼痛輕,可早期下床活動,促進了胃腸功能的恢復、縮短了胸管留置時間、減少了術后肺部感染及心血管等風險及住院時間,獲得了滿意的效果。今后仍需進一步行多學科合作,大樣本、多中心的臨床研究,使患者最大化受益[5]。

