不同類型腦出血患者血清PCT水平的差異與臨床意義
徐祖清,王 梟,王詩洋,劉 悅,范路梅
(深圳市龍華中心醫院ICU科,廣東 深圳 518000)
腦出血主要是指腦實質內部的出血,根據發病機制,可分為自發性腦出血和創傷性腦出血,其中自發性腦出血在臨床及生活中均較常見,其又可根據病因分為高血壓腦出血及動脈瘤腦出血等。無論何種類型腦出血,發病多急驟、迅速,可影響多器官的功能,且致死率高,給整個社會及患者家屬均帶來沉重負擔。
1 資料與方法
1.1 一般資料
選取2019年1月~2019年07月我院重癥醫學科收治的腦出血患者共59例,其中男40例,女19例,根據受傷機制、出血原因不同,分為三組,其中A組為高血壓腦出血,B組為動脈瘤破裂腦出血,C組為創傷性腦出血,入組患者均符合腦出血診斷標準,并經由頭顱CT、CTA等檢查確診。
1.2 方法
患者在入ICU的12小時內、應用抗菌藥物治療前,抽取靜脈血3.0 mL,離心取上清液保存待測。PCT檢測采用化學發光檢測。
1.3 統計學方法
所有數據均采用SPSS 25.0軟件進行統計分析,數據以(±s)表示,三組不同類型腦出血,組間血清PCT水平比較采用t檢驗。
2 結 果
三組不同類型腦出血患者血清PCT水平的檢測結果。見表1。
表1 組不同類型腦出血患者血清PCT水平的檢測結果(±s)
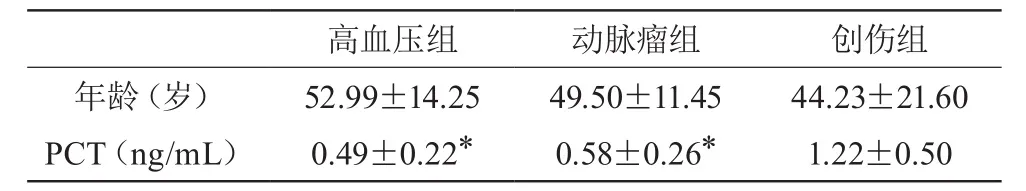
表1 組不同類型腦出血患者血清PCT水平的檢測結果(±s)
注:高血壓組、動脈瘤組與創傷組比較*p<0.05。
高血壓組 動脈瘤組 創傷組年齡(歲) 52.99±14.25 49.50±11.45 44.23±21.60 PCT(ng/mL) 0.49±0.22* 0.58±0.26* 1.22±0.50
從表中可以看出,創傷性腦出血患者的血清 PCT 水平明顯高于高血壓腦出血組,比較結果,差異有統計學意義(P<0.05);創傷性腦出血患者的血清PCT水平明顯高于動脈瘤腦出血組,比較,差異有統計學意義(P<0.05);高血壓組及動脈瘤組間比較血清PCT水平無明顯差異,差異無統計學意義(P>0.05)。各組間發病年齡比較,差異無統計學意義(P>0.05)。
3 討 論
原發性腦出血,也稱為自發性腦出血,在急性腦血管疾病的發生中,其致死率為最高,在急性期有高達將近30%~40%的死亡率。原發性腦出血的發病機制多為動脈瘤破裂出血、高血壓動脈粥樣硬化,而這些始動因素中,如動脈粥樣硬化即為一種慢性炎癥性的病變, 當患者突發腦出血后,體內壞死的腦組織可激發炎癥反應發生,導致炎癥因子大量合成并釋放,與此同時,已存在的動脈粥樣硬化參與在炎癥反應的推動下,進一步促使炎癥細胞的趨化并加強炎癥帶來的損傷,導致細胞死亡,形成惡性循環,進一步加重腦損傷。可見,炎癥因子在原發性腦出血的發生及發展過程中起到至關重要的作用,炎癥指標與原發性腦出血的發生、進展及預后有著密不可分的關系。同時已有越來越多的報道及研究指出炎癥因子已成為可用來評估及預測腦出血病情預后的重要指標[2]。
目前亦有研究[3]發現,創傷患者相對于非創傷患者而言,血清PCT水平明顯升高,在臨床工作中也有報道稱[4],創傷性腦出血患者即使未合并感染,也有血清PCT水平升高的現象,且與創傷嚴重程度呈正比,考慮與可能與機體中出現全身性非感染性炎癥反應相關,從而導致血清PCT水平升高。
綜上所述,創傷性腦出血患者血清PCT水平明顯高于非創傷性腦出血患者,而高血壓腦出血與動脈瘤腦出血PCT無明顯差異,可能與上述機制有著緊密的相關性,腦出血發生的機制以及PCT升高的水平可能對于腦出血患者的病情評估起到一定的指導價值。

