麻醉深度對腹腔鏡膽囊切除術術后疼痛的影響
鄧茹云
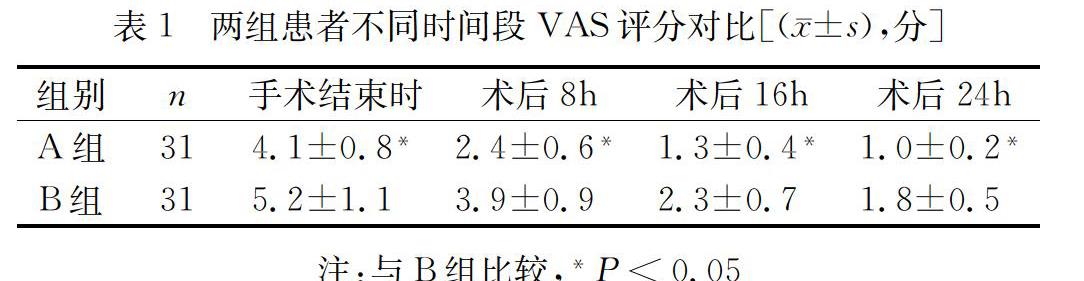
【摘 要】目的:探究麻醉深度對腹腔鏡膽囊切除術術后疼痛的影響。方法:研究對象為62例行腹腔鏡膽囊切除術患者,均給予靜脈全身麻醉處理,分為兩組,根據腦電雙頻指數(BIS)監測麻醉深度,A組(31例)BIS為35~44,B組(31例)BIS為45~55,對兩組術后疼痛情況進行對比。結果:A組不同時間段的VAS評分均低于B組,差異有統計學意義(P<0.05)。A組不良反應率為6.5%,B組不良反應率為16.1%,差異有統計學意義(P<0.05)。結論:在腹腔鏡膽囊切除術患者中給予BIS為35~44的麻醉深度處理,術后疼痛程度較輕,需要的鎮痛藥物較少,不良反應少,在臨床上的應用價值較高。
【關鍵詞】麻醉深度;腹腔鏡;膽囊切除術;術后疼痛
通常情況下患者在術后會出現疼痛癥狀,會給患者造成不適感,并容易引起機體應激反應,從而導致系統功能失衡,對術后恢復造成一定影響[1]。因而需要重視術后鎮痛,對術后疼痛進行有效的預防,并給予相應措施緩解疼痛,減少應激反應。腹腔鏡膽囊切除術具有創傷小、出血少、術后恢復快等優點,在臨床上的應用比較廣泛,但是術后也會存在不同程度的疼痛癥狀[2]。而麻醉深度與對術后疼痛有著密切關系,通過BIS對麻醉深度進行監測,并探究不同麻醉深度對術后疼痛的影響,以便選擇合適的麻醉深度,確保麻醉質量與預后效果。在本次研究中,對62例患者進行分析,現報道如下。
1 資料與方法
1.1 一般資料
研究對象為62例行腹腔鏡膽囊切除術患者,在2017年12月至2018年12月時間段中入選。均給予靜脈全身麻醉處理,分為兩組,根據腦電雙頻指數(BIS)監測麻醉深度,A組(31例)BIS為35~44,B組(31例)BIS為45~55。A組中,男性與女性患者分別為19例、12例,平均年齡為(45.7±3.6)歲。B組中,男性與女性患者分別為18例、13例,平均年齡為(46.2±3.9)歲。一般資料對比顯示,兩組具有可比性。所有患者均簽署知情同意書,排除嚴重臟器疾病者、癌癥患者、患有精神疾病者、麻醉藥物過敏者等。
1.2 方法
所有患者在給予手術治療的時候,需要開放外周靜脈通道,及時給予平衡鹽輸注,對患者呼吸、血壓、脈搏、心電圖等指征進行密切觀察,并對BIS進行監測處理。在麻醉誘導期,需要給予0.05mg/kg咪達唑侖、2mg/kg異丙酚、0.15mg/kg順式阿曲庫銨與2μg/kg芬太尼進行處理,確保呼末二氧化碳分壓控制在35~45mmHg。在麻醉維持期,每小時給予2~3mg/kg異丙酚處理,每分鐘給予0.2~0.3μg/kg瑞芬太尼處理,并間斷采用順式阿曲庫銨。所有患者均通過瑞芬太尼與異丙酚輸注速度來控制BIS值,A組BIS控制在35~44,B組BIS控制在45~55。如果患者收縮壓超過140mmHg,需要給予5~15μg/min硝酸甘油靜脈泵注;心率超過85次/min,給予5mg艾司洛爾靜脈治療。在縫皮的時候終止麻醉。術后需要及時給予鎮痛處理,可以給予5μg/mL芬太尼與50μg/mL托烷司瓊的混合液100mL靜脈滴注,速度控制在2mL/h。
1.3 觀察指標
在患者手術結束時、術后8h、術后16h、術后24h幾個時間段中對患者視覺模擬評分(VAS),了解患者疼痛程度。如果患者VAS評分超過3分,需要靜脈給予5mg地佐辛處理。統計患者不良反應情況(如惡心嘔吐),一旦出現惡心嘔吐情況需要給予5mg托烷司瓊治療。
1.4 統計學分析
采用SPSS 21.0統計學軟件進行分析,采用均數±標準差表示計量數據,行t檢驗。P<0.05表示差異具有統計學意義。
2 結果
2.1 兩組患者不同時間段VAS評分對比
A組不同時間段的VAS評分均低于B組,差異有統計學意義(P<0.05)。如表1所示。
2.2 兩組患者不良反應率對比
A組出現嘔吐惡心2例,不良反應率為6.5%,B組出現嘔吐惡心5例,不良反應率為16.1%,差異有統計學意義(P<0.05)。
3 討論
腹腔鏡膽囊切除術在臨床上的應用比較廣泛,其具有手術時間短、術后恢復迅速、創傷小等優點,但是,術中二氧化碳氣腹會引起應激反應,部分會導致體內分泌、免疫系統與呼吸循環等出現損害[3]。腹腔鏡膽囊切除術后患者通常會出現不同程度的疼痛癥狀,主要是內臟、切口或肩部引起的疼痛,疼痛的機制較多,可能與化學刺激、氣腹建立、切口損傷等有關。術后疼痛會導致患者心理不佳,出現應激反應,容易引發并發癥,對患者術后康復會造成一定的影響。研究顯示,不同麻醉深度與術后疼痛程度具有密切關系,需要對麻醉深度對術后疼痛的影響進行深入研究,以便控制合理的麻醉深度,對應激反應進行有效的抑制,提高手術安全性,促使患者術后盡早康復。
通過不同麻醉深度來緩解術后疼痛的機制還不夠明確,相關研究者認為其可能與較低的麻醉深度能夠有效中止不良刺激有關,從而可以對術后疼痛進行緩解[4]。麻醉深度的控制主要是依靠麻醉藥物與使用劑量,其中異丙酚、瑞芬太尼等藥物具有較好的鎮痛效果,能夠有效緩解術后疼痛情況。隨著麻醉藥物劑量的不斷增加,患者術后疼痛也會隨之發生改變[5]。
在本次研究中,對62例患者進行分析,A組患者各個時間段的VAS評分低于B組,且不良反應率低于B組,表明在腹腔鏡膽囊切除術患者中采用BIS為35~44的麻醉深度進行麻醉處理,其術后疼痛癥狀會顯著減輕,不良反應少。
綜上所述,在腹腔鏡膽囊切除術患者中給予BIS為35~44的麻醉深度處理,術后疼痛程度較輕,需要的鎮痛藥物較少,不良反應少,在臨床上的應用價值較高。
參考文獻
[1] 覃瀟茗,向前,周杰,等.腹腔鏡膽囊切除術與傳統開腹膽囊切除術的成本-效用分析[J].中國全科醫學,2014,17(33):3938-3943.
[2] 張裴森,何春梅,黃麗蓉.全憑靜脈麻醉和靜吸復合麻醉對糖尿病膽囊切除術患者血流動力學及血漿腫瘤壞死因子α與白介素6水平的影響[J].糖尿病新世界,2016,19(23):86-87.
[3] 王福榮.腹腔鏡膽囊切除術對膽結石治療效果分析[J].當代醫學,2013,19(03):3-4.
[4] 王敬秋.研究不同麻醉方式對于腹腔鏡膽囊切除術糖尿病患者術中血糖產生的影響[J].糖尿病新世界,2016,19(12):122-123.
[5] 姜伯彬.不同麻醉方法對高齡腹腔鏡膽囊切除術患者的精神狀態及胃腸動力影響的對比分析[J].實用婦科內分泌雜志(電子版),2017,04(23):52-53.

