經尿道前列腺電切術與傳統開放性手術對良性前列腺增生的療效比較
易超
(商城縣人民醫院 外二科,河南 信陽 465350)
前列腺增生是一組以尿失禁、尿頻、排尿困難為表現的良性疾病,是導致男性排尿障礙的常見原因,隨著人口老齡化加劇,該病患病率不斷提高,導致患者生活質量較差[1]。手術是臨床常用治療手段,傳統開放性手術是以往常用術式,雖可改善臨床癥狀,但術后易引起性功能障礙等并發癥,影響患者預后。經尿道前列腺電切術屬于微創手術,近年來逐漸應用于臨床。本研究進一步探討經尿道前列腺電切術治療良性前列腺增生的臨床效果。
1 資料與方法
1.1 一般資料回顧性分析2016年2月至2018年3月在商城縣人民醫院接受手術治療的90例良性前列腺增生患者臨床資料,依據手術方式分為兩組,各45例。開放組年齡27~74歲,平均(48.81±5.54)歲,前列腺體積(56.15±10.36)cm3;電切組年齡25~75歲,平均(48.76±5.38)歲,前列腺體積(56.11±10.32)cm3。兩組年齡及前列腺體積差異無統計學意義(均P>0.05)。本研究經醫院醫學倫理委員會審批。患者均對本研究知情同意。
1.2 治療方法(1)開放組接受傳統開放性手術治療。患者取仰臥位,行硬膜外麻醉后,于下腹部正中做一道切口,逐層切開皮下組織,返折腹膜并將其向上推,充分顯露膀胱后,切開膀胱,將其包膜分離后充分顯露前列腺,將肥大的病灶組織切除。病灶組織完全切除后,于膀胱頸第5、7點行8字縫合止血,并于恥骨后放置引流管進行引流。術畢無明顯出血后,常規縫合切口。(2)電切組接受經尿道前列腺電切術。硬膜外麻醉后患者呈仰臥位,取膀胱截石位,直視下在尿道內插入電切鏡,探查精阜形態、位置及前列腺增生情況,并在電切鏡內插入26Fr電切刀,切割標志做于前列腺第5、7點處,電切鏡下切除兩側葉、中葉、頂葉處腺體,電凝止血后,修整前列腺頂部,切除組織,使用排空器吸出,使用沖洗器沖洗膀胱后,電切鏡下探查無前列腺體組織殘留及活動性出血后,常規放置引流管,退出操作儀器,術畢。術后隨訪6個月。
1.3 觀察指標(1)性功能:采用國際勃起功能指數(Internatial Index of Erectile Function,IIEF-5)[2]評估兩組患者術后6個月的性功能情況,該評估量表主要從性滿意度、性欲、性功能、勃起功能等幾項內容對性功能進行評估,中間值為21分,分值越低表明勃起功能障礙越嚴重。(2)臨床癥狀:采用國際前列腺癥狀評分表(international prostate symptom score,IPSS)[3]進行評估,滿分35分,1~7分輕度,9~19分為中度,20~35分為重度,分值越高,尿路癥狀越嚴重。(3)記錄兩組術后逆行射精、射精疼痛及精量減少等事件發生率。
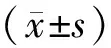
2 結果
2.1 性功能、前列腺癥狀評分與開放組比,電切組IPSS評分低,IIEF-5評分高,差異有統計學意義(均P<0.05)。見表1。
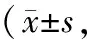
表1 兩組IIEF-5與IPSS評分對比分)
2.2 術后并發癥兩組術后逆行射精、射精疼痛及精量減少等發生率差異無統計學意義(均P>0.05)。見表2。

表2 兩組術后并發癥發生情況對比[n(%)]
3 討論
前列腺增生是泌尿系統常見疾病,具有較高的患病率,患者若不接受規范治療,可導致性功能降低,影響男性身心健康。既往臨床常采用開放性手術治療,術后雖可改善患者排尿障礙,但手術切口較大,止血較為困難,且易造成陰莖海綿神經受損,損傷直腸陰莖血管,導致術后出現性功能障礙,影響患者生活。因此,尋求更加安全有效的治療方式非常重要。
近年來經尿道前列腺電切術逐漸應用于疾病治療中,操作便捷,創傷小[4]。本研究結果顯示,術后電切組IIEF-5、IPSS評分均優于開放組,提示經尿道前列腺電切術較開放性手術對患者性功能影響小,臨床癥狀改善更明顯。其原因可能在于,經尿道前列腺電切術作用原理是將前列腺組織內有機分子鍵利用高頻電流打斷,從而阻斷病變組織生長,使其汽化和電凝,且主要作用于組織表面,溫度易于控制,可有效避免對周圍組織的熱損傷,降低勃起神經血管損傷及包膜切穿等,從而降低對性功能的影響[5]。另外,本研究顯示,電切組治療后仍有逆行射精、射精疼痛及精量減少等不良事件發生,其原因可能在于術中破壞了膀胱頸的完整性,術后由于膀胱頸關閉不嚴,從而導致射精運動時精液流入膀胱,引起逆行射精,且術中由于前列腺組織被大量切除,導致前列腺液分泌量減少,精液量受到影響[6]。通過本研究可得出以下幾點注意事項:(1)術中根據患者實際情況,可考慮保留部分內括約肌,最大程度地保留膀胱頸完整性,預防逆行射精事件發生;(2)術中最大程度保留包膜的完整性,避免發生穿刺,減輕對性功能的影響;(3)對于前列腺體積較大者,術中可進行分次手術,無需將前列腺切除至包膜,從而降低包膜損傷,減少對患者性功能的影響。
綜上所述,對于良性前列腺增生患者,經尿道前列腺電切術可有效提高治療效果,減輕患者臨床癥狀,減少對性功能的影響。

