首診眼科石骨癥1例
李玲婧,羅燕
石骨癥(osteopetrosis),又名大理石骨病、廣泛性脆性骨質硬化、先天性骨硬化,是一種少見的骨發育障礙性疾病[1]。1904年由Albers-Schonberg發現,又叫Albers-Schonberg病。此病罕見,病情發展兇險,屬于遺傳性疾病,遺傳方式分為常染色體隱性遺傳、常染色體隱性遺傳中間型和常染色體顯性遺傳[2]。筆者收治1例表現為雙眼先天性視神經萎縮的石骨癥患者,對病例及診治情況報告如下。
1 臨床資料
患兒,男,4歲。因家長發現患兒視力不佳2年余,于2019年1月15日來云南中醫藥大學第一附屬醫院眼科就診。家長代述患兒2歲時發現其視力不佳,容易碰撞摔跤,即至外院就診,經眼科檢查后診斷為“雙眼先天性視神經萎縮”,未予任何治療,同年患兒至北京某醫院就診,診斷同前,予針灸治療1d,之后未予特殊處理,目前患兒視力仍不佳。既往史:患兒8個月時因高燒發現腦積水,有“氨芐青霉素”過敏史。眼部檢查:視力不合作,雙眼追物不良,雙眼瞼啟閉自如,刺激征(-),雙眼結膜無充血及分泌物,角膜透明,Kp(-),前房中深,細胞(-),Tyndall(-),虹膜紋理清晰,雙側瞳孔等大等圓,直徑約3 mm,對光反射稍遲鈍;雙眼晶狀體無混濁,玻璃體無混濁。眼底:雙眼底視盤邊清色蒼白,C/D約0.6,血管走形正常,A:V=2:3,AV交叉壓跡(-),視網膜顏色未見異常。眼壓:右眼12 mm Hg(1 mm Hg=0.133 kPa),左眼13 mm Hg。全身檢查:發育不良,營養消瘦,頭發稀少,智力遲緩,不斷重復說話,方顱,齲齒嚴重,無牙胚,余無特殊。舌質淡,苔薄,脈細。專科檢查,眼底照相:雙眼杯盤比增大(圖1);眼B超:雙眼后節(-);視盤OCT:雙眼平均纖維層厚度變薄;閃光VEP:雙眼潛伏期延遲,左眼振幅值稍降低。外院顱腦MRI提示:顱腦MRI平掃未見異常。胸片示:(1)心、肺、隔未見明顯異常;(2)頸椎、胸椎及部分腰椎、肋骨、胸骨異常改變,多考慮為遺傳代謝性骨病,以石骨癥可能性較大(圖2)。心電圖:竇性心律不齊,HR:99次/分。實驗室結果提示:白細胞輕度增高,血紅蛋白、紅細胞、肝腎功基本正常。經兒科醫師會診,結合相關檢查,初步診斷:石骨癥不排除,考慮由石骨癥引起的雙眼先天性視神經萎縮,建議進一步檢查。
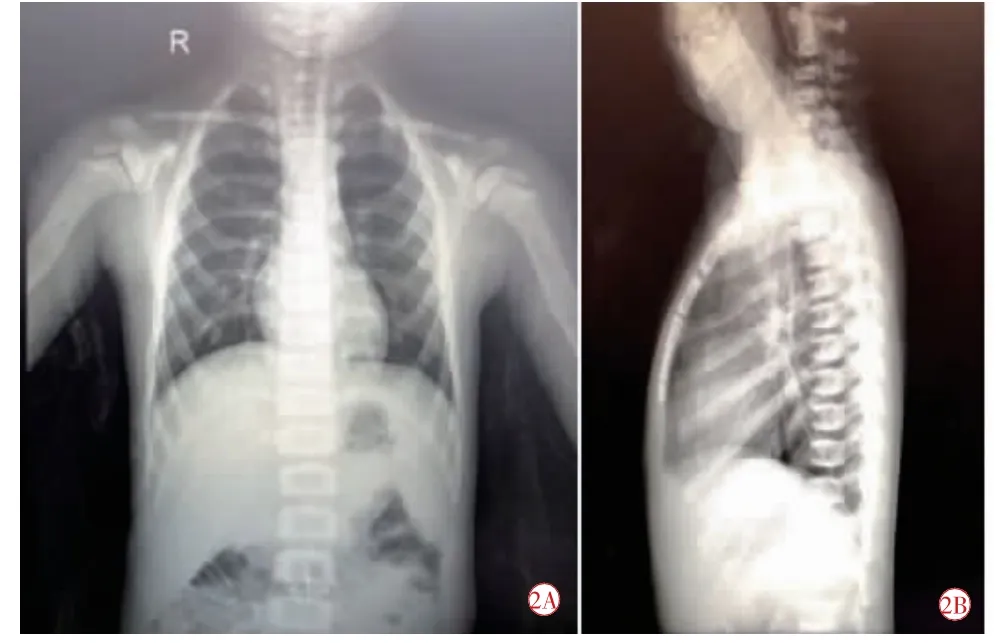
圖2 患兒骨骼胸腹部X線圖。2A正位;2B側位。頸椎、胸椎及部分腰椎、肋骨、胸骨邊緣增厚,密度增高
西醫診斷:(1)雙眼先天性視神經萎縮;(2)骨質石化病(大理石骨病)? 中醫診斷:雙眼青盲(脾腎兩虛)。予中西醫結合治療。西醫予營養神經、改善循環等對癥支持治療,具體藥物:0.9%氯化鈉注射液2 ml+注射用鼠神經生長因子30 μg (皮下注射,每日1次);中醫治則:健脾補腎,活血養血,方藥:參苓白術散加減(黨參5 g、茯苓6 g、炒白術6 g、陳皮6 g、當歸5 g、川芎5 g、焦山楂5 g、炒麥芽5 g、火麻仁9 g、桔梗5 g、炒枳殼5 g、炙甘草3 g,配方顆粒,開水沖服,每日1劑,每日3次);配以針刺治療,眼針(雙側睛明、攢竹、魚腰、絲竹空、瞳子髎、陽白、四白、承泣),普通針刺(雙側太沖、昆侖、太溪、三陰交、養老、合谷、曲池、豐隆、太陽),頭皮針(頭維、目窗、百會、四神聰),靈龜八法開穴(雙側公孫、內關、后溪、申脈、足臨泣、外關、列缺、照海),電針(雙側足三里、光明),穴位貼敷、隔物灸法、眼周穴位按摩、耳穴壓豆,均每日1次。經治療12 d,患兒病情好轉出院。出院情況:家長發現患兒視力較前有改善,日常活動較前靈活,碰撞物體次數較前減少。舌質淡,苔薄,脈細。出院繼服中藥參苓白術散7劑(配方顆粒,開水沖服,每日1劑,每日3次),口服甲鈷胺膠囊(500 μg,每日3次)以鞏固病情。隨訪:出院半個月后患兒再次就診,家長代述發現患兒視力較前有所改善,行動較前自如。
基因學檢測: 相關遺傳病基因全外顯子組家系檢測(Trio)結果提示,受檢者患兒攜帶CLCN7基因一個雜合致病變異和一個臨床意義未明的雜合變異;其母親檢測到攜帶CLCN7基因一個雜合致病變異,與其小孩相同;其父親亦檢測到攜帶CLCN7基因一個臨床意義未明的雜合變異,與其小孩相同。結合先證者及其父母檢測結果可知,上述變異分別遺傳自其父母親,確診為石骨癥(表1)。
2 討論
石骨癥是一種少見的遺傳性疾病,臨床并不多見,容易出現漏診。主要表現為泛發性、脆性骨硬化,易骨折[3],可影響全身骨骼,無性別差異,或伴有進行性貧血,肝脾腫大,從嬰兒到成年人均可發病。臨床上常分為兩型:(1)輕型,又稱良性型,多見于青少年及成年人,預后較好。患者早期可有不同程度的貧血和腦神經受壓癥狀或無明顯癥狀,到成年后常因X線檢查才被發現,可有血酸性磷酸酶升高。(2)重型,又稱惡性型,常見于嬰幼兒病人,發病早,進展快,多有血源關系,且神經系統與血液系統常受累。表現為貧血出血、肝脾增大,這是因為全身性骨髓腔縮小或閉塞引起造血障礙所致。神經系統表現為腦水腫、視力下降或失明、眼球震顫、巨頭癥、斜視、面神經麻痹、耳聾、腦積水、顱內出血、精神遲鈍、癲癇及三叉神經受損、視神經萎縮等。關于視力障礙及視神經萎縮,一般認為視神經管狹窄導致視神經受壓所致。也有人認為是原發性視神經脫髓鞘,繼發于視網膜靜脈受壓發生視盤水腫及視神經萎縮或原發性顱內壓增高與腦積水等原因。診斷主要通過臨床癥狀、X線片和基因檢測,還可以通過其家族史發現其他病例。有時需要通過生化和免疫學檢查結合CT、X線片才能確定其分型。同時要和某些化學元素中毒如:磷、鉛、氟中毒及成骨性骨轉移相鑒別。惡性型臨床表現復雜,診斷較困難,注意要和地中海貧血、白血病、牙克綜合征及骨髓纖維化相鑒別。
由眼科首診發現石骨癥的報道較少,本例患者以視力不佳為主訴,雙眼底視盤邊清色蒼白,C/D約0.6,X線提示全身骨骼異常改變,既往有高燒,腦積水病史,結合基因檢測提示,考慮是由石骨癥引發的雙眼先天性視神經萎縮。
石骨癥發生在眼部的主覺癥狀及體征主要是由于顱骨骨質增生,顱神經通路狹窄所造成的眼肌麻痹,特別是第三、四顱神經麻痹和眼球不固定的震顫是常見癥狀,突眼的發生是由于眶骨疾病所致,可導致暴露性角膜炎。視神經萎縮是眼部最嚴重的并發癥,由于直接壓迫眶骨壓迫視神經,也可以繼發于慢性視乳頭水腫而致視神經萎縮,也可以由于視神經感染而萎縮,這種患者往往有慢性腦膜炎(通常繼發于慢性骨髓炎)。視神經損害具體機制并不完全清楚,動物實驗顯示:視神經輕微受壓導致局部缺血,持續嚴重受壓將導致脫髓鞘病變,軸索變性[4-5]。一個潛在的機制認為[6-7]:可能是直接的骨性壓迫,也可能是枕骨孔的狹窄所致靜脈回流受阻、視神經表面的靜脈壓升高,導致視乳頭水腫和最終的視神經萎縮。另外,枕骨孔受阻致顱內壓升高也有同樣作用。

表1 患兒基因檢測結果(2019-2-23)
有人提出采取視神經減壓術來挽救視力[8]。有報道采用視神經減壓術治療6例石骨癥患者挽救其視力,結果5例術后視力明顯改善,1例無改善無并發癥。但也有人對此手術治療效果提出質疑。
采用針藥聯合治療青盲,以防視神經進一步萎縮,對其殘余的視神經纖維可能會起到相對穩定的治療作用。但石骨癥是一種全身性的疾病,預后差,其引起的視神經的損害不可估測,本病例報道的相關文獻少,發病機制尚不明確,病例在臨床上罕見,目前此患者仍在進一步觀察之中。此病例也提醒各位眼科醫師,在診療疾病過程中,除了掌握診斷疾病本身的專業知識,也要熟悉各種全身疾病的眼部表現,以免漏診,延誤病情。

