控制性階梯式減壓術治療重型顱腦損傷的臨床觀察
羅鵬羽

【摘? 要】目的:探究控制性階梯式減壓術治療重型顱腦損傷的臨床效果。方法:選擇在本院進行治療的重型顱腦損傷患者,人數為105例,按照入院順序分組原則,其中53例進行控制性階梯式減壓術治療(觀察組)、另一組52例進行傳統大骨瓣減壓術治療(對照組),將各組指標進行比較。結果:觀察組死亡率低于對照組,P<0.05。觀察組重型顱腦損傷患者治療后3天、治療后14天、治療后1個月GCS評分與對照組相比存在差異,(P<0.05)。觀察組重型顱腦損傷患者并發癥發生率低于對照組,P<0.05。觀察組重型顱腦損傷患者術中腦膨出、術區積液、感染發生率均低于對照組,P<0.05。結論:控制性階梯式減壓術治療重型顱腦損傷臨床效果顯著,且安全性高,值得研究和推廣。
【關鍵詞】控制性階梯式減壓術;治療;重型顱腦損傷;臨床效果
在神經外科常見急癥中,顱腦損傷十分常見,其病理過程復雜且多變,病情進展迅速,若治療不及時,易增加其死亡風險。目前臨床對于重型顱腦損傷一般以外科手術治療為主,其中傳統大骨瓣減壓術為常見術式,但由于急性期手術存在進展性遠隔部位顱內血腫風險,可能導致預后極度不良[1-3]。目前發現該風險與過度快速減壓有一定的相關性[4-5],有學者提出了階梯式減壓的手術方式[6]。本次研究通過對控制性階梯式減壓術治療重型顱腦損傷臨床效果進行分析,并探討效果,具體見下文。
1 資料/方法
1.1基線資料
選取收取時間段在2018年5月至2019年10月在本院進行治療的重型顱腦損傷患者,105例患者中,53例為觀察組、52例為對照組。
納入標準:具有明確的頭部創傷史,且受傷至入院時間小于等于3小時;均為首次發生腦外傷,經顱腦CT檢查可見存在腦挫裂傷灶或(和)硬膜下血腫,符合指南所限定的手術指征[7];GCS5-12分;患者家屬均同意參與研究。
排除標準:開放性顱腦損傷;既往存在顱內腫瘤病史、顱內感染病史、腦血管病史;GCS>12分或<5分;循環衰竭或心肺復蘇術后無法撤除血管活性藥物;有明顯凝血功能障礙。
觀察組年齡18歲-71歲之間,平均44.67±1.25歲,其中男40例、女13例。
對照組年齡19歲-71歲之間,平均45.03±1.66歲,其中男40例、女12例。
兩組年齡、性別、術前GCS評分等方面比較,P>0.05,即差異無統計學意義。
1.2方法
對照組方法
實施傳統大骨瓣減壓術:取患者額顳頂標準大骨瓣減壓頭皮切口,將骨瓣取下后,以放射狀將硬膜剪開,并清除失活腦組織和顱內血腫,從而有效降低顱內壓。
觀察組方法
實施控制性階梯式減壓術:采用CODMAN腦室型顱內壓監測器,將探頭置于手術對側側腦室前角,并對初始顱內壓進行記錄;與傳統方式相同,切開患者頭皮,并在腦損傷最嚴重部位或者顳部進行鉆孔,并將骨窗擴大至4cm×4cm,然后剪開硬膜,與顱內壓監測器檢測結果結合,緩慢、逐步降低顱內壓力,再將骨瓣迅速去除,將骨窗擴大,直至12cm×15cm,其后按照顱底-顳-額-頂的順序分次切開硬腦膜,將血腫及失活組織分塊清除;在完全而充分切 開硬膜后,檢查顱內有無殘余血腫,若出現明顯的腦腫脹,切除非功能區域腦組織,以達到減壓目的,若顱內壓持續小于20mmHg,采用人工硬膜擴大修補硬腦膜,并放置引流管,最后關顱[8-9]。術后給予其抗生素抗感染治療。
1.3觀察指標
兩組指標比較,包含:GCS評分、術中腦膨出及術后并發癥情況。
1.4統計學方法
選用SPSS20.0軟件分析數據,計量資料用±進行統計描述、組間比較用T檢驗;計數資料采用百分比進行描述、采用卡方/X2檢驗,以P<0.05作為差異有統計學意義。
2 結果
2.1比較兩組死亡率
觀察組死亡12例,死亡率為22.64%。
對照組死亡28例,死亡率為53.85%
觀察組死亡率低于對照組,P<0.05。
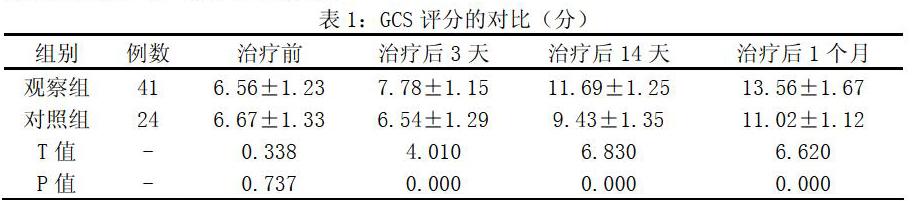
2.2對比2組GCS評分
觀察組重型顱腦損傷患者治療后3天、治療后14天、治療后1個月GCS評分與對照組相比存在差異,(P<0.05)。見表1:
2.3分析并發癥情況
觀察組重型顱腦損傷患者并發癥發生率低于對照組,P<0.05。如表2:
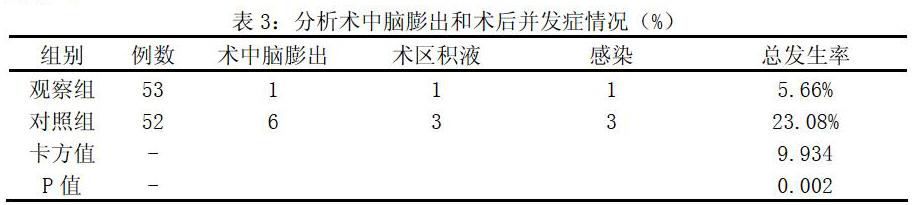
2.4術中腦膨出和術后并發癥情況
觀察組重型顱腦損傷患者術中腦膨出、術區積液、感染發生率均低于對照組,P<0.05。如表3:
3 討論
重型顱腦損傷是神經外科常見急癥,其所引發的顱內壓增高引起繼發性腦損傷,比如腦疝和腦缺血,導致病情加重[10]。目前臨床對于該疾病一般以大骨瓣減壓術治療為主,該種方式能夠將壞死腦組織和血腫徹底清除,降低顱壓[11];但該術式在治療后可能術區積液、感染、腦膨出等并發癥,尤其是術中急性腦膨出,對預后十分不利。而控制性階梯式減壓術是傳統大骨瓣減壓術的改良版,其能夠在短時間持續和緩慢的降低顱內壓,降低顱內血腫風險;同時在手術中分次和逐步將硬腦膜剪開,能夠逐步和緩慢的降低顱內壓,能夠減少術中急性腦膨出的發生,而且可以降低腦血管因扭曲、變形和牽拉而增加術后腦血管損傷的風險,故能夠有效預防術后腦梗死形成[12]。
本文研究數據顯示,觀察組死亡率低于對照組,P<0.05。觀察組重型顱腦損傷患者治療后3天、治療后14天、治療后1個月GCS評分與對照組相比存在差異,(P<0.05)。觀察組重型顱腦損傷患者并發癥發生率低于對照組,P<0.05。觀察組重型顱腦損傷患者術中腦膨出、術區積液、感染發生率均低于對照組,P<0.05。
綜上所述,控制性階梯式減壓術治療重型顱腦損傷臨床效果顯著,且安全性高,值得進一步推廣與探究。
參考文獻
[1] Su TM, Lee TH, Chen WF, Lee TC, Cheng CH. Contralateral acute epidural hematoma after decompressive surgery of acute subdural hematoma: clinicalfeatures and outcome. J Trauma. 2008 Dec;65(6):1298-302.
[2] LIANG WEN, QUAN-CHENG LI, SHU-CHAO WANG, et al. Contralateral haematoma secondary to decompressive craniectomy performed for severe head trauma: A descriptive study of 15 cases. Brain Injury, March 2013; 27(3): 286–292
[3] Satoru Takeuchi, MD, Yoshio Takasato, MD,, et al. Postoperative computed tomography after surgery for head trauma. J Trauma Acute Care Surg, 2012;73:1258.
[4] Rasmussen, M., et al. (2004). "Craniotomy for supratentorial brain tumors: risk factors for brain swelling after opening the dura mater." J Neurosurg 101(4): 621-626.
[5] Iversen, B. N., et al. (2008). "The relationship between intracranial pressure and the degree of brain swelling in patients subjected to infratentorial surgery." Acta Neurochir (Wien) 150(4): 337-344; discussion 344.
[6] Alves, O. L. and R. Bullock (2003). ""Basal durotomy" to prevent massive intra-operative traumatic brain swelling." Acta Neurochir (Wien) 145(7): 583-586; discussion 586.
[7] 中國醫師協會神經外科醫師分會, 中國神經創傷專家委員會. 中國顱腦創傷外科手術指南[J]. 中華神經創傷外科電子雜志, 2015, 001(001):P.59-60.
[8] 楊楊,毛更生,宋玥嬌, 等.重組人促紅細胞生成素聯合預見性雙側去骨瓣減壓術對重型顱腦損傷的療效[J].神經損傷與功能重建,2019,14(6):278-280,298.
[9] 陳華瑩,陳同,洪景車, 等.重型顱腦損傷患者改良大骨瓣減壓術中采用漸進減壓對神經功能、遠期預后及并發癥的影響[J].中國綜合臨床,2019,35(1):81-85.
[10] 王小言,夏鷹,金虎, 等.腦脊液循環重建輔助治療重型顱腦損傷的療效及其對顱內壓和神經元特異性烯醇化酶、超氧化物歧化酶、腦利鈉肽的影響[J].安徽醫藥,2019,23(8):1520-1525.
[11] D. James Cooper, M.D.,et al,Decompressive Craniectomy in Diffuse Traumatic Brain Injury,nejm,2011. vol. 364 no. 16.
[12] 魯華山,李敏,滿明昊, 等.創傷性顱腦損傷患者去骨瓣減壓術的骨瓣面積與創傷后正常壓力腦積水的關系[J].中華神經外科雜志,2019,35(2):149-152.

