產科臨床護理路徑在妊娠期糖尿病孕婦中的應用效果觀察
宋美娜 曲靜
[摘要] 目的 探討產科臨床護理路徑對妊娠期糖尿病(GDM)患者的應用效果。方法 2017年1月—2019年4月選取該院收治的76例GDM孕婦隨機將患者納入對照組(n=38)和觀察組(n=38),給予對照組患者基礎產科護理,而觀察組在對照組基礎上實施臨床護理路徑,比較兩組血糖控制水平、剖宮產、母乳喂養、產后出血情況。結果 觀察組空腹血糖(FBG)、餐后2 h血糖、糖化血紅蛋白水平及胰島素抵抗指數均優于對照組,差異有統計學意義(P<0.05);兩組空腹胰島素水平比較,差異無統計學意義(P>0.05);觀察組母乳喂養率、產后出血發生率均優于對照組,差異有統計學意義(P<0.05);兩組剖宮產發生率比較,差異無統計學意義(P>0.05)。結論 給予GDM患者在常規護理基礎上,增加臨床護理路徑能夠有效控制GDM患者血糖水平、優化胰島素抵抗指數、促進母嬰健康,具有臨床推廣價值。
[關鍵詞] 產科;臨床護理路徑;妊娠期糖尿病
妊娠期糖尿病(GDM)是指孕婦在懷孕前只有潛在的糖耐量減退或者糖代謝完全正常,而懷孕后突然出現糖尿病。雖然大多數GDM患者在產后能夠自動恢復正常,但此病屬于高危妊娠疾病,改變孕婦機體代謝,增加妊娠期風險以及患者未來患上2型糖尿病的風險,能夠導致胎兒先天性畸形、死胎[1],增加子代肥胖、胰島素抵抗的發生概率,甚至增加子代成年后代謝性疾病的發生概率。據統計我國GDM發生率在1%~5%之間[2],由于近年來人們飲食習慣、生活方式的改變以及二胎孕產婦數量增加,GDM有逐年增加的趨勢,加強GDM圍生期護理有重要意義。該研究2017年1月—2019年4月對該院收治的76例GDM患者實施產科臨床護理路徑,并對效果進行觀察,取得預期的效果,現報道如下。
1? 資料與方法
1.1? 一般資料
以該院收治76例GDM患者為護理觀察對象,按照隨機數表法分為對照組38例和觀察組38例。觀察組:年齡21~43歲,平均年齡(32.3±4.6)歲;初產婦24例,經產婦14例;妊娠25~40周,平均妊娠(32.1±3.2)周。對照組:年齡22~41歲,平均年齡(31.7±3.8)歲;初產婦26例,經產婦12例;妊娠24~39周,平均妊娠(31.7±3.1)周。統計分析兩組患者的一般資料,組間差異無統計學意義(P>0.05),具有可比性。
1.2? 護理方法
對照組:給予GDM患者常規護理和相關健康宣教。具體措施包括觀察生命體征變化,了解病情和過敏史,對患者進行飲食護理、癥狀護理和健康指導,指導患者合理用藥等護理措施[3]。
觀察組:在常規產科護理基礎上實施臨床護理路徑。內容有:①入院第1天,向患者及家屬介紹相關醫務人員、病區環境、住院制度、探視制度等,介紹GDM相關知識和自測胎動方法,并引導患者完成臍血流、胎心檢測,以及肝腎功能和3大常規檢查。根據患者身體情況制定飲食計劃和運動計劃,并動態檢測患者血糖水平,必要時根據醫囑給予患者藥物干預。飲食方面指導患者少食多餐,按4~6餐/d進食,減少富含根莖類的蔬菜及碳水化合物的食物,增加含糖分較少的蔬菜、瓜果、豆制品等[4] ,避免進食辛辣、油膩類食物[5]。運動方面指導患者進行適當運動,餐后30 min進行散步或其他輕度有氧運動30~40 min,控制心率不超過120次/min[6]。②入院第2天,評測患者遵醫行為(飲食、運動、自測胎動)、饑餓感和低血糖反應情況、GDM知識掌握程度,有針對性地繼續對患者進行GDM知識宣教,并講解GDM對母嬰危害、血糖水平控制標準、藥物治療方法、飲食療法、運動療法[7]。完善血糖、胎心、臍血流監測和尿常規檢查。評估患者焦慮情況,根據患者焦慮程度給予個性化心理護理,介紹成功案例,幫助患者樹立信心,緩解患者負面心理情緒,提高患者治療依從性。③入院第3~7天,檢查三餐后1.5~2 h尿常規,如果尿酮體陽性需要調整飲食計劃。指導患者使用胰島素的方法并督促患者自行練習注射,提醒患者注意注射部位、用藥劑量等。④出院宣教,評測患者GDM相關知識的掌握情況,對患者未掌握知識繼續宣教,引導患者養成健康的生活方式,保證足夠睡眠時間,進行適當體育運動,堅持糖尿病飲食計劃,按時進行胰島素注射,定期檢測血糖和胎動,遇到低血糖情況及時處理,定期到醫院進行復查和產檢。
1.3? 觀察指標
主要包括:①空腹血糖(FBG)、餐后2 h血糖(2 hPG)、糖化血紅蛋白(HbA1c)、空腹胰島素(FINS)水平,計算出胰島素抵抗指數(HOMA-IR)。其中,胰島素抵抗指數=(空腹胰島素×空腹血糖÷22.5)。②剖宮產發生率、母乳喂養率、產后出血發生率。
1.4? 統計方法
采用SPSS 22.0統計學分析數據,計量資料(x±s)及計數資料[n(%)]分別采用t檢驗和χ2檢驗,P<0.05為差異有統計學意義。
2? 結果
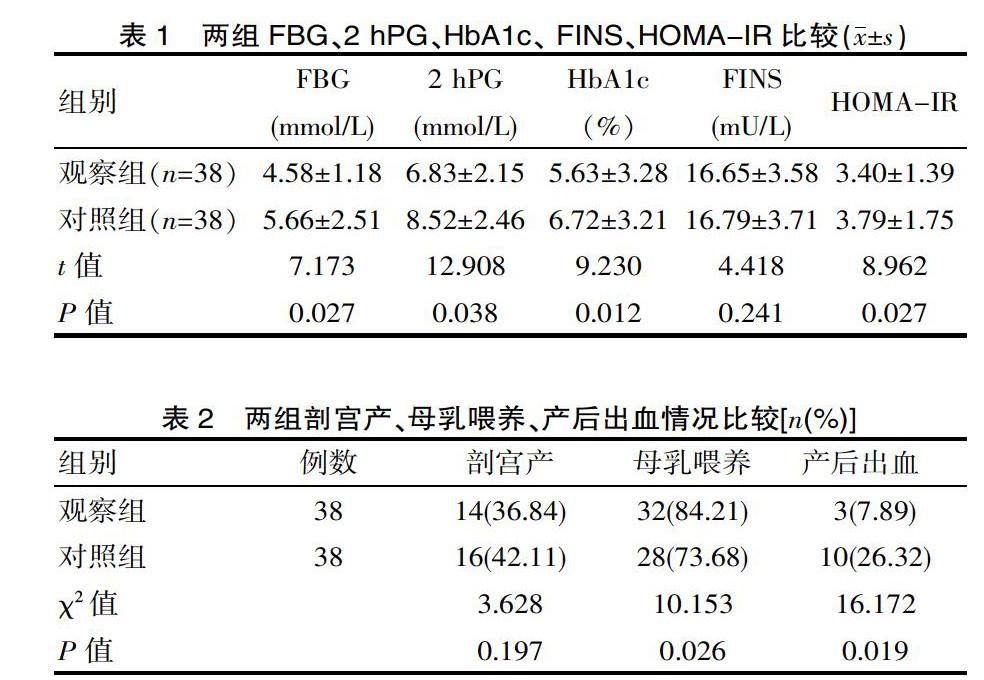
對比兩組的FBG、2 hPG、HbA1c水平及HOMA-IR,觀察組均優于對照組,組間差異有統計學意義(P<0.05),而兩組FINS水平比較,差異無統計學意義(P>0.05),見表1。對比兩組母乳喂養率、產后出血發生率,觀察組均優于對照組,組間差異有統計學意義(P<0.05),而兩組剖宮產發生率比較,差異有統計學意義(P>0.05),見表2。
3? 討論
妊娠期間,孕婦胎盤能夠產生一些阻礙胰島素分泌的激素,導致孕婦胰島素分泌減少,造成大多數孕婦在妊娠期都會出現血糖升高的現象。如果孕婦存在飲食結構不合理、體重超標、有糖尿病家族遺傳史、孕齡偏大、缺少運動、有不良情緒等情況,可能導致孕婦患上妊娠期糖尿病,嚴重影響母嬰健康。妊娠期糖尿病患者治療過程中,給予患者有效的護理干預有助于控制血糖水平和改善胰島素抵抗,降低孕婦產后發展成2型糖尿病發展的概率。臨床護理路徑與常規護理模式相比,具有規范化、標準化、個性化的優點:①臨床護理路徑表使護理流程清晰明了,減少了護理工作可能出現的盲目性、主觀性、隨意性,減少了護理工作中的失誤和紕漏,提高了護理工作效率。②規范診療行為,既縮短患者平均住院時間[8],節約衛生資源,又控制醫療成本,在經濟上給患者和醫院帶來雙贏的結果,對緩解醫患矛盾起到積極作用。③護理模式從“以患者疾病為中心”轉變為“以滿足患者需求為中心”,變被動護理為主動護理,促進了護患溝通,盡可能為患者提供個性化服務,提高了護理工作的滿意度,并提高了患者的治療依從性,有助于提高護理質量。
該研究結果表明,對GDM患者實施產科臨床護理路徑后,觀察組FBG、2 hPG、HbA1c水平、HOMA-IR、母乳喂養率、產后出血發生率均優于對照組,兩組差異有統計學意義(P<0.05)。
綜上所述,對于GDM患者實施產科臨床護理路徑相比傳統的常規產科護理模式,護理效果顯著改善,能夠優化胰島素抵抗指數和降低血糖水平,改善母嬰預后,值得臨床應用和推廣。
[參考文獻]
[1]? 李萍,張桂花.臨床護理路徑在初診妊娠期糖尿病患者中的臨床應用效果[J].中國現代藥物應用,2015,9(12):224-225.
[2]? 陳玉嬋,李冬玲,羅麗宇.產科臨床護理路徑在妊娠期糖尿病孕婦中的應用效果[J].中華現代護理雜志,2014, 20(19):2359-2361.
[3]? 朱陳燕.臨床護理路徑在初診妊娠期糖尿病的應用效果分析[J].臨床醫學研究與實踐,2016,1(12): 110-111.
[4]? 孔令燕.臨床護理路徑在初診妊娠期糖尿病患者中的應用[J].齊魯護理雜志,2018,24(5):110-112.
[5]? 王萍.臨床護理路徑對初診妊娠期糖尿病患者血糖控制水平及護理滿意度的影響[J].糖尿病新世界,2017,20(17): 143-144.
[6]? 陳曉玲.護理臨床路徑在妊娠期糖尿病孕婦運用后的效果評價[J].糖尿病新世界,2017,20(5):103-104.
[7]? 楊華紅.臨床護理路徑在妊娠糖尿病患者中的應用效果分析[J].國際醫藥衛生導報,2015,21(18): 2792-2794.
[8]? 王華英.妊娠期糖尿病孕婦應用臨床路徑優化護理的效果研究[J].按摩與康復醫學,2015,6(12):97-98.應用臨床路徑優化護理的效果研究[J].按摩與康復醫學,2015,6(12):97-98.
(收稿日期:2020-01-03)

