小切口微創手術治療小兒疝氣的療效及安全性分析
高增華
(太和縣皮條孫鎮衛生院,安徽 阜陽 236600)
1 資料與方法
1.1 一般資料
選擇2018年10月~2019年10月在我院手術治療疝氣的患兒88例,采用隨機數字表法將其分為觀察組(n=44)與對照組(n=44)。對照組,男31例,女13例。年齡0.5~13周歲,中位年齡(6.62±3.61)周歲。觀察組,男29例,女15例。年齡0.6~12周歲,中位年齡(6.82±3.67)周歲。2組患兒基線資料進行統計分析,差異無統計學意義(P>0.05)。
1.2 方法
對照組采用傳統手術治療:行全身麻醉,患兒取仰臥位;對手術部位進行常規消毒后,在皮橫紋下做一2.5~3.0 cm橫向切口;分離皮下組織,充分暴露精索;鎖定病灶部位,縱行切開疝囊,并進行剝離;縫合傷口,并使用無菌敷貼覆蓋傷口。術后常規使用抗生素治療3~5 d,以預防傷口感染。
觀察組實施小切口微創手術模式,患兒麻醉后取仰臥位,將其臀部位置墊高,在疝氣位置上方皮膚橫紋處作5~20 mm切口,逐層分離后予行小切口微創手術,將患兒疝囊予以剝離,并將疝囊實施高位結扎,鈍性分離后逐層縫合[1]。術后常規使用抗生素治療3~5 d,以預防傷口感染。
1.3 觀察指標
對比小兒疝氣手術相關指標(包括手術時長、術中出血量、限制活動時長、住院時長)、術后不良反應發生率(包括陰囊腫脹、腹脹、鞘膜積液、復發)。
1.4 統計學方法
數據均采用SPSS 20.0軟件予以對比分析,手術相關指標行t檢驗方式,采用(均數±標準差)表示。術后不良反應發生率行卡方檢驗,采用(%)表示。P<0.05存在統計學意義。
2 結 果
2.1 小兒疝氣手術相關指標對比
觀察組手術時長、限制活動時長、住院時長均短于對照組,與對照組相比,觀察組術中出血量較少,差異有統計學意義(P<0.05)。見表1。
2.2 小兒疝氣術后不良反應發生情況對比
觀察組術后不良反應發生率明顯低于對照組,差異有統計學意義(P<0.05)。見表2。
表1 2組小兒疝氣手術相關指標對比()
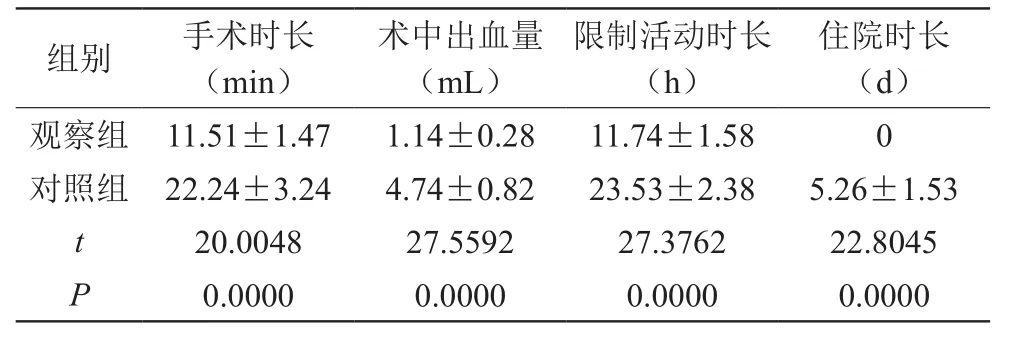
表1 2組小兒疝氣手術相關指標對比()
組別 手術時長(min)術中出血量(mL)限制活動時長(h)住院時長(d)觀察組 11.51±1.47 1.14±0.28 11.74±1.58 0對照組 22.24±3.24 4.74±0.82 23.53±2.38 5.26±1.53 t 20.0048 27.5592 27.3762 22.8045 P 0.0000 0.0000 0.0000 0.0000
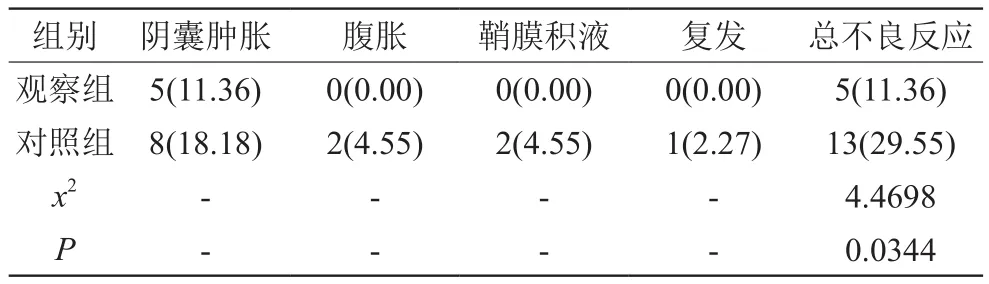
表2 2組疝氣術后不良反應發生情況對比[n(%)]
3 討 論
疝氣作為小兒常見疾病,常規手術應用開腹術式,其手術切口在15厘米左右,且根據患兒疝囊實際情況,部分患兒手術切口甚至達到22厘米,患兒術后極易發生疼痛、感染、出血等問題。傳統手術模式時間較長,患兒麻醉藥物應用量較大,其神經系統發育尚未成熟,對患兒的生長發育造成不良影響。小切口微創手術模式對于小兒疝氣治療十分必要,本研究中采用的小切口微創手術方式,手術切口一般在1 cm,部分患兒切口達到2厘米,與傳統開腹模式相比,小切口微創手術對患兒的創傷較小,患兒術后恢復效果顯著。同時,小切口微創手術時間較短,患兒術中出血量較少,因此不會對患兒身體發育造成影響。此外,根據研究顯示,小切口微創手術,僅有少部分患兒發生陰囊腫脹,且腫脹程度較輕,無需治療可自行痊愈。
總而言之,小切口微創手術在小兒疝氣治療方面具有臨床推廣應用價值。

