改良右半結腸切除術治療右半結腸癌患者的價值研究
覃 春
(象州縣人民醫院,廣西 來賓 545800)
臨床上一種發生于結腸部位的消化道惡性腫瘤,多發生于中年人群。其發病率和死亡率都比較高,嚴重影響了患者生命健康[1]。臨床癥狀主要表現為:腹脹,便秘,血便等,嚴重者會導致患者消化功能減弱。目前醫學上主要運用傳統手術進行治療,但是由于患者在傳統手術術后具有腸胃功能恢復較慢,手術創口比較大等缺點,其治療效果不佳。伴隨醫學技術進步,對右半結腸癌患者進行改良右半結腸切除術治療效果顯著,本文為探討改良右半結腸切除術的應用價值,進行如下分析:
1 資料與方法
1.1 一般資料
樣本抽取時間:2016年9月~2019年8月3日,樣本來源:抽取我院收治的右半結腸癌患者的臨床資料進行分析,共87例,分為常規組與治療組,常規組男21例,女22例,年齡43~73歲,平均年齡為(59.62±9.20),病程為1~7個月,平均病程為(3.96±2.18)個月,治療組男2 3 例,女2 1 例,年齡4 4 ~7 8 歲,平均年齡為(5 9.1 3±3.6 8),病程為2 ~6 個月,平均病程為(3.73±1.99)個月,常規組與治療組患者一般資料在年齡性別病程差異不顯著,無統計學意義(P>0.05)。
1.2 方法
給予對照組患者傳統手術進行治療,即主要措施包括:患者在手術前應對各種檢查項目進行完善,并提前做好禁止飲食飲水和灌腸等術前準備。此外,醫護人員還應對患者進行仰臥位姿勢的指導,并結合患者腫瘤的生長位置以及大小等情況確定手術切口,手術進行時應對患者靜脈全身麻醉,切除存在腫瘤部位的結腸系膜。最后清點合腹[2]。治療組則實施改良右半結腸切除手術。具體方法如下:首先醫護人員應使患者處于仰臥體位的姿勢,隨后行氣管進行全部麻醉,在患者右側腹部位置作一切口,然后醫護人員在于回結腸末端和橫結腸位置進行結扎操作,并將腫瘤放入封閉腔內,其次,醫護人員遵循由內至外原則對大網膜進行分離一直到最右端。隨后醫護人員進行血管結扎操作,并清除幽門下區和十二指腸淋巴結,并找到結腸根部,對其系膜切開后進行分離,逐漸使筋膜剝離。最后,對患者進行結腸吻合術治療,逐層對手術切口進行縫合,手術結束后,應給予患者一定的藥物指導治療。
1.3 觀察指標
觀察比較兩組患者治療后術中出血量、腸道恢復時間、淋巴結清除數量和并發癥發生率以及患者治療有效率。
1.4 療效判定標準
治療有效率判定標準[3]:治療有效率判定分為痊愈、有效、無效。痊愈:治療后,患者腹痛或便秘等臨床癥狀完全消失,病情恢復優異,未出現并發癥。有效:治療后,患者腹痛或便秘等臨床癥狀逐漸好轉,有較輕輕度并發癥。無效:患者經過治療,腹痛。便血等癥狀并未有任何影響,治療有效率=(痊愈數+有效數)/總例數×100%。
1.5 統計學分析
以SPSS 21.0統計學軟件作為分析標準,x2檢驗方式計算計數資料,()體現計量資料,t檢驗,P<0.05表示組間數據差異對比具有統計學意義。
2 結 果
2.1 比較兩組患者觀察指標
治療后,治療組患者術中出血量、腸道恢復時間、淋巴結清除數量顯著優于常規組,兩組數據對比具有統計學意義(P<0.05);數據見表1。
表1 比較兩組患者觀察指標
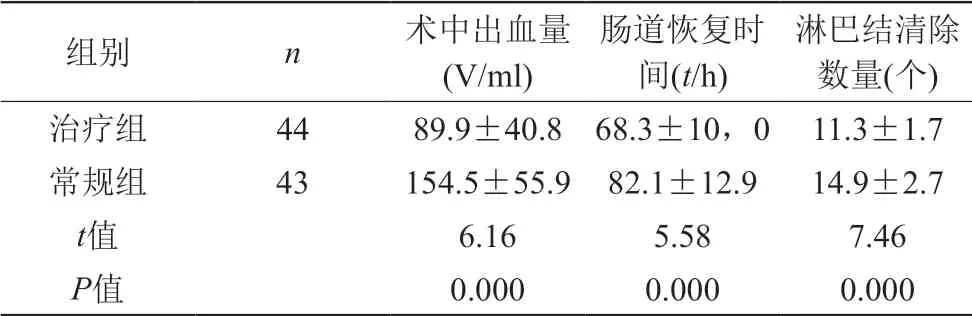
表1 比較兩組患者觀察指標
淋巴結清除數量(個)治療組 44 89.9±40.8 68.3±10,0 11.3±1.7常規組 43 154.5±55.9 82.1±12.9 14.9±2.7 t值 6.16 5.58 7.46 P值 0.000 0.000 0.000組別 n 術中出血量(V/ml)腸道恢復時間(t/h)
2.2 比較兩組并發癥發生率
治療后,治療組患者并發癥發生率明顯低于常規組,數據差異顯著,對比具有統計學意義(P<0.05)。數據見表2。

表2 比較兩組并發癥發生率[n(%)]
2.3 比較兩組患者治療有效率
治療后,治療組患者有效率(97.72%)顯著高于常規組患者有效率(76.74%),兩組數據差異顯著,對比具有統計學意義,(P<0.05)。數據見表3。
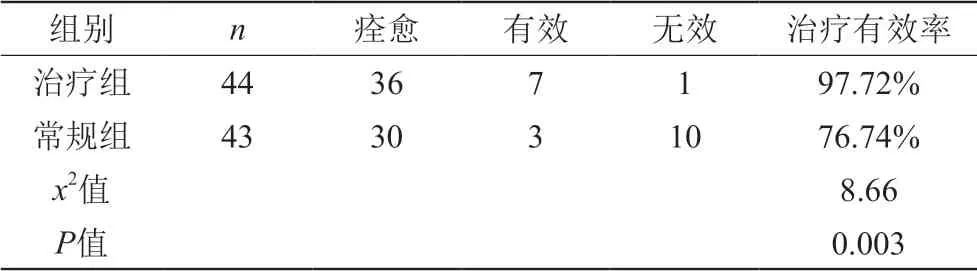
表3 比較兩組患者治療有效率
3 討 論
治療右半結腸癌的傳統手術是指將右半結腸進行分離,但是由于右半結腸結構比較復雜化和淋巴結清掃范圍比較廣,所以血管分支和主干進行分離過程中易使癌細胞通過血液進行傳播,從一定程度上又會使病情惡化。傳統手術在患者進行手術后也會產生出血量較多和創口較大等不良現狀,且存活率和復發率都比較高[4]。改良右半結腸切除術能夠在很大程度上抑制癌細胞通過血液傳播,并且能夠整體性切除腫瘤的所在位置,以達到徹底清除細胞的效果。此外,由于右側結腸淋巴結和血管處于平行位置,為了避免傳播癌細胞,手術中將對血管根部、右側結腸等進行清除,從而減少感染等并發癥的產生,提高存活率[5]。本文通過分析得出:治療組手術時間、腸胃恢復時間、術中出血量均優于常規組,此外,治療組治療有效率(97.72%)明顯高于常規組(76.74%),數據差異顯著,對比有統計學意義(P<0.05)。
綜上所述:應用改良右半結腸切除術治療右半結腸癌療效顯著,值得推廣。具有安全性、有效性等特點。

