高血壓患者血壓晝夜節律與心肌缺血及心率變異性相關性分析
陳雪麗,陳業群
(汕頭大學醫學院第一附屬醫院 1.心電圖室,2.心血管內科,廣東 汕頭 515041)
目前臨床對于高血壓的監測主要依靠診室測量血壓和自測血壓,具有一定的局限性,不能很好地反映患者血壓的晝夜節律變化和波動情況,而動態血壓監測通過24 h固定地測量血壓,具有很好的重復性和真實性,能反映24 h的血壓總體水平,還能顯示其波動和晝夜節律,在高血壓診治方面更有意義[1]。人體正常的血壓晝夜節律每天呈兩峰一谷、白天高、夜間低的杓型曲線變化[2],有研究表明血壓晝夜節律的改變可使心肌缺血發生的風險增加[3],還與自主神經功能紊亂、心率變異性相關,增加心血管風險[4]。本文回顧性分析在汕頭大學醫學院第一附屬醫院就診的246例高血壓患者病例資料,探討高血壓患者血壓晝夜節律改變是否增加心肌缺血發生風險,以及與心率變異性是否存在相關性。
1 資料與方法
1.1 一般資料
選取2018年1—12月在汕頭大學醫學院第一附屬醫院就診的高血壓患者246例。納入標準:(1)符合中國高血壓防治指南(2018年修訂版)高血壓診斷標準[5],收縮壓≥140 mmHg(1 mmHg=0.133 kPa)和(或)舒張壓≥90 mmHg,服用降壓藥血壓正常者也納入;(2)行24 h動態血壓監測及24 h動態心電圖檢查。排除標準:(1)繼發性高血壓病;(2)有效血壓監測次數少于應測次數的80%;(3)24 h動態血壓監測及24 h動態心電圖檢查不同步。
1.2 方法
采用日本愛安德株式會社生產的TM-2430型動態血壓監護儀及中國北京世紀今科醫療器械有限公司生產的MIC-12H-3L型動態心電圖系統。記錄患者動態血壓節律類型、心肌缺血發生情況和心率變異性時域指標。SDNN:全部正常竇性心搏間期(NN)的標準差;RMSSD:全程相鄰NN間期之差的均方根值;PNN50:NN50除以總的NN間期個數、乘以100,其中NN50是全部NN間期中相鄰的NN間期之差大于50 ms的心搏數[6]。根據夜間血壓(主要為收縮壓)下降率分為杓型組(下降10%~20%)、非杓型組(下降<10%)、超杓型組(下降>20%)和反杓型組(夜間血壓不下降反而較日間血壓升高)[7]。
心肌缺血診斷標準[8]:(1)心電圖基線ST段呈下斜或水平型下降≥0.1 mV,若是基線的ST段已經壓低的患者,需在壓低的基礎上再降低≥0.1 mV;(2)ST段下降的持續時間超過1 min。根據心肌缺血發生的時長,將心肌缺血發生情況分為無、間歇性、全程性心肌缺血。
1.3 統計學分析
應用SPSS 22.0統計軟件進行分析,符合正態分布的計量資料以±s表示,組間比較用t檢驗;計數資料以例數或百分率表示,組間比較用χ2檢驗。動態血壓分型和心率變異性指標的關系采用單因素方差分析,通過logistic逐步回歸分析篩選心肌缺血發生的相關因素。以P<0.05為差異有統計學意義。
2 結果
2.1 高血壓患者基線資料
高血壓患者各亞組間的年齡、性別比例、血壓差異沒有統計學意義(P>0.05),見表1。

表1 高血壓患者基線資料
2.2 高血壓患者心肌缺血發生情況
杓型病例數占總病例數的19.5%,而非杓型(包括非杓型、反杓型、超杓型)病例數占80.5%。不同血壓晝夜節律組間心肌缺血的發生差異沒有統計學意義(χ2=8.325,P>0.05)。見表2。
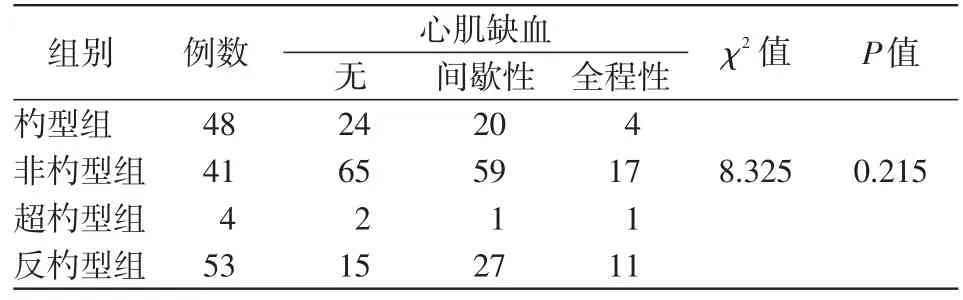
表2 高血壓患者心肌缺血發生情況 (例)
2.3 高血壓患者心率變異性分析
不同血壓晝夜節律高血壓患者組間的RMSSD差異有統計學意義(F=2.777,P=0.042),見表3。
2.4 高血壓患者心肌缺血相關因素
Logistic逐步回歸分析得出高血壓患者舒張壓升高可能是間歇性心肌缺血的危險因素(OR=1.055,95%CI:1.003~1.110,P=0.036),男性可能是間歇性心肌缺血的保護因素(OR=0.533,95%CI:0.301~0.944,P=0.031),表4;收縮壓升高可能是全程性心肌缺血發生的危險因素(OR=1.048,95%CI:1.012~1.086,P=0.008),表5。
表3 高血壓患者心率變異性分析 (±s)
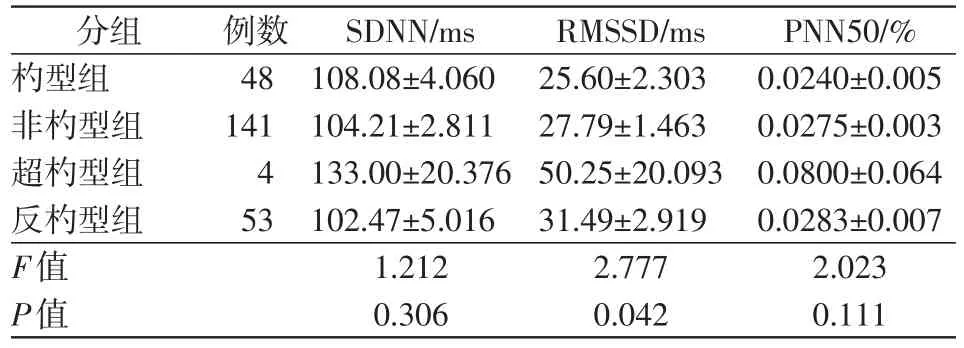
表3 高血壓患者心率變異性分析 (±s)
分組杓型組非杓型組超杓型組反杓型組F值P值例數48 141 4 53 SDNN/ms 108.08±4.060 104.21±2.811 133.00±20.376 102.47±5.016 1.212 0.306 RMSSD/ms 25.60±2.303 27.79±1.463 50.25±20.093 31.49±2.919 2.777 0.042 PNN50/%0.0240±0.005 0.0275±0.003 0.0800±0.064 0.0283±0.007 2.023 0.111
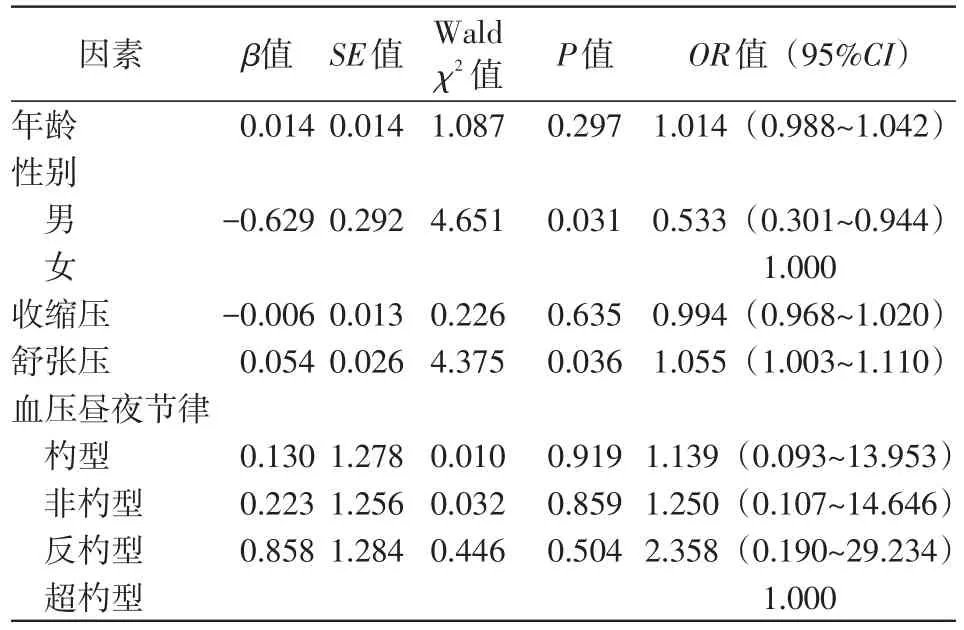
表4 間歇性心肌缺血發生相關因素分析
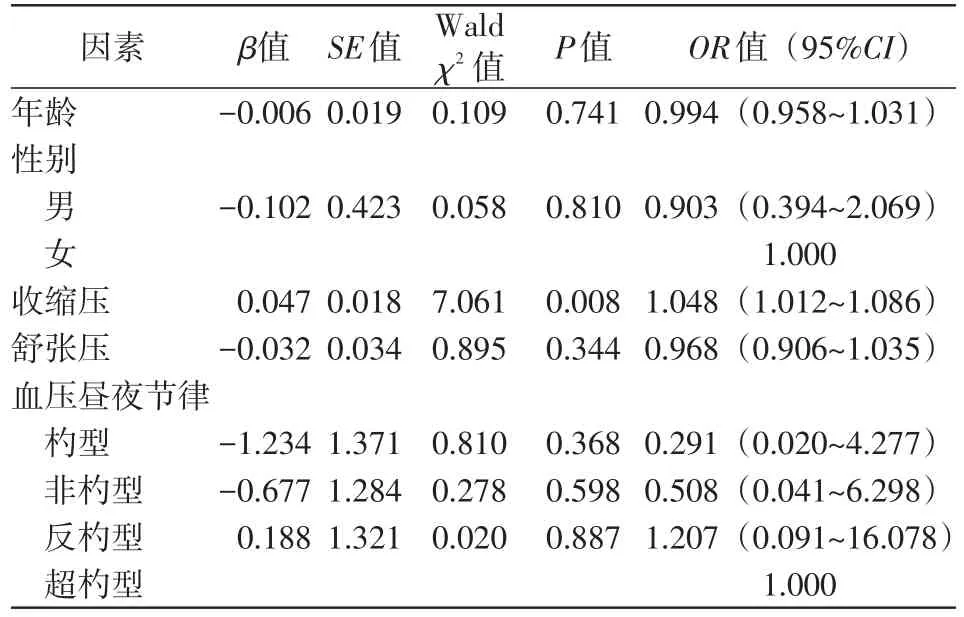
表5 全程性心肌缺血發生影響因素分析
3 討論
正常生理條件下,血壓晝夜節律受患者的神經、內分泌、環境及行為變化的影響。本研究發現入組的高血壓患者非杓型(包括非杓型、反杓型、超杓型)病例數占總病例數的80.5%,提示高血壓可能是發生血壓晝夜節律改變的影響因素。目前血壓晝夜節律發生改變的機制尚不明確,高血壓影響血壓晝夜節律的可能原因有:(1)夜間心臟每搏輸出量及心率下降不明顯和(或)外周阻力明顯增高,導致高血壓患者夜間血壓下降不明顯;(2)動脈粥樣硬化擾亂血壓的晝夜自我調節系統,超敏的頸動脈血管加壓感受器使夜間血壓持續升高;(3)血管壁長時間處于高水平血壓的沖擊,使血管內皮功能受損,血管內皮合成、釋放的舒縮血管活性物質失衡,內皮依賴性的血管擴張不良,使血壓進一步升高,促進了心、腦、腎等靶器官損害,導致自主神經失衡加重,從而造成血壓晝夜節律消失更明顯[9]。
心率變異性分析是判斷自主神經活動的常用定量指標,心率變異性降低是預測心臟病患者死亡的獨立危險因子[9]。本研究發現不同血壓晝夜節律高血壓患者的心率變異性時域指標RMSSD差異有統計學意義,分析原因可能是血壓晝夜節律與心率變異性均與自主神經功能有密切關系,高血壓患者自主神經功能障礙導致了血壓晝夜節律和心率變異性的改變[4]。不同血壓晝夜節律患者的SDNN和PNN50指標差異沒有統計學意義,其原因可能是不同的時域分析指標針對不同的自主神經。擴充樣本數并對時域分析指標進行深入的研究將是接下來的研究方向。
研究中我們發現不同血壓晝夜節律高血壓患者組間心肌缺血的發生差異并沒有統計學意義,而平均血壓水平升高可能是心肌缺血的危險因素,男性可能是間歇性心肌缺血的保護因素。國內外研究發現心肌缺血發生與多個因素有關,年齡、性別、吸煙、高血壓、糖尿病、血脂紊亂、BMI水平等是高危因素[10-12],Wright等[13]研究證實高血壓病人強化降壓(收縮壓降至120 mmHg)顯著優于傳統降壓(收縮壓降至140 mmHg)。這與我們研究結果相符。湯春光等[14]研究發現高血壓患者血壓晝夜節律改變與左心室肥厚發生有關,而左心室肥厚是被認為是心肌缺血發生的危險因素,血壓晝夜節律改變可能通過促使左心室肥厚而間接促進心肌缺血的發生。但目前沒有直接的文獻證據證實血壓晝夜節律和心肌缺血之間存在直接的相關性。
綜上所述,血壓晝夜節律類型改變可能與心率變異性變化有關;平均血壓水平升高可能是高血壓患者心肌缺血的危險因素,男性可能是間歇性心肌缺血的保護因素;血壓晝夜節律類型與高血壓患者心肌缺血的發生無相關性。

