芍藥湯合痛瀉要方治療慢性潰瘍性結腸炎療效分析
趙巧莉
(河南省上蔡縣人民醫院消化內科,河南 上蔡 463800)
慢性潰瘍性結腸炎(Ulcerative colitis ,UC)是一種慢性非特異性結腸炎,20~30歲人群是發生該病的主要人群。病變部位主要位于直腸、乙狀結腸,可延伸至整個結腸。主要有便血、嘔吐、腹瀉、高熱等癥狀,持續時間長,反復發作。如不及時采取規范的治療措施就會并發腸穿孔、息肉、大出血、中毒性結腸擴張等并發癥,嚴重影響患者身心健康[1]。本研究用芍藥湯合痛瀉要方治療UC效果較好,報道如下。
1 臨床資料
共96例,均為2018年1月至2019年1月我院收治的UC患者,隨機分為實驗組和對照組各48例。對照組男26例,女22例;年齡20~71歲,平均(44.5±2.7)歲;病程1.5~8年,平均(4.1±1.2)年。實驗組男28例,女20例;年齡21~70歲,平均(44.4±2.8)歲;病程1.4~8年,平均(4.0±1.1)年。兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。
納入標準:①經結腸鏡、纖維鏡檢查確診為UC;②有膿血便、嘔吐、腹瀉等癥狀;③意識清晰、溝通能力正常;④知情同意。
排除標準:①精神疾病、意識障礙;②合并有嚴重并發癥;③肝腎功能嚴重不全;④哺乳期婦女、孕婦;⑤近2周接受影響觀察結果方案治療。
2 治療方法
對照組用西藥常規治療。柳氮磺胺吡啶腸溶片0.5g,口服,每天3次;每晚睡前先排空二便,給予2%甲硝唑100mL聯合地塞米松5.0mg灌腸,治療1個月。
實驗組用芍藥湯合痛瀉要方治療。白芍25g,炒白術25g,木香20g,炒萊菔子15g,陳皮15g,枳殼15g,黃芩15g,白頭翁12g,地榆10g,柴胡10g,甘草10g,防風10g,槐花10g,黃連6g。便血嚴重加黃柏15g,腹脹加牡丹皮10g、丹參10g;食滯去甘草加山楂15g。每日1劑,水煎取汁300mL,早晚飯前各服用150mL,治療1個月。
3 觀察指標
血清中腫瘤壞死因子(TNF-α)、白介素-8(IL-8)水平,生活質量(SF-36評分),不良反應(乏力、頭暈、惡心嘔吐、失眠)。SF-36評分范圍0~100分,得分越高表示生活質量越高。
4 療效標準
治愈:結腸鏡檢查炎性病灶完全消失,黏膜恢復正常,臨床癥狀均完全消失。有效:結腸鏡檢查炎性病灶明顯縮小,臨床癥狀部分消失。無效:未達到“有效”標準。
5 治療結果
兩組總有效率及不良反應比較見表1。
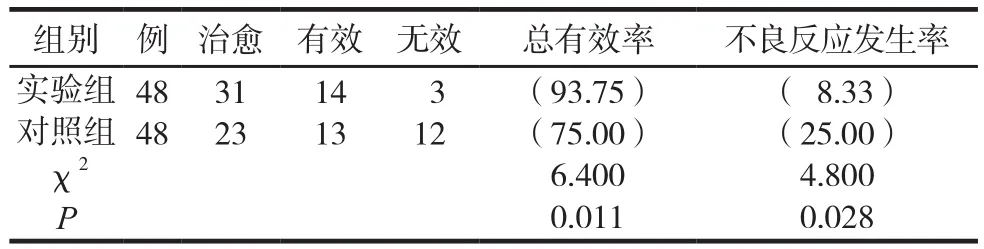
表1 兩組總有效率、不良反應比較 例(%)
兩組SF-36評分、IL-8、TNF-α指標比較見表2。
表2 兩組SF-36評分、IL-8、TNF-α指標比較 (±s)
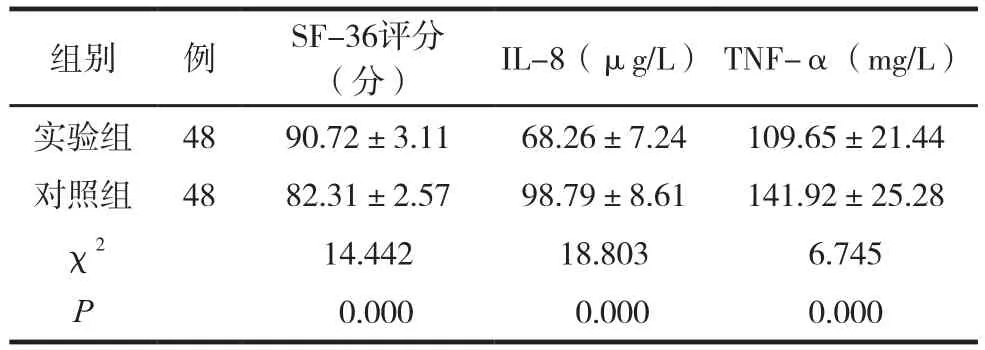
表2 兩組SF-36評分、IL-8、TNF-α指標比較 (±s)
組別 例 SF-36評分(分) IL-8(μg/L) TNF-α(mg/L)109.65±21.44 141.92±25.28 6.745 0.000實驗組對照組48 48 χ2 P 90.72±3.11 82.31±2.57 14.442 0.000 68.26±7.24 98.79±8.61 18.803 0.000
6 討 論
UC是消化內科常見病,在各個年齡段均有發生,與生活習慣、環境、家族遺傳、免疫系統、心理因素等有關。病程漫長,反復發作會引起多種并發癥,嚴重者有癌變的可能,威脅患者生命安全[2]。目前臨床尚無標準的治療方案,西醫主要采用免疫抑制劑、灌腸、水楊酸制劑等進行對癥治療,整體療效還有待提高[3]。
UC屬中醫“腸癖”“滯下”“泄瀉”范疇。因情志郁結、飲食不節、七情內傷、外感邪毒、脾胃虛弱導致臟器功能紊亂、濕熱停滯于大腸、腸道功能失調。芍藥湯聯合痛瀉要方中白芍養血斂陰、調和氣血、柔肝止痛;炒白術利水燥濕、健脾益氣,能夠調節腸道功能,增強機體免疫力;木香健脾消滯、行氣止痛,能有效改善腹瀉、腹痛等癥狀[4];白頭翁清熱解毒,涼血止痢;黃連、黃芪清熱燥濕、補氣固表、托毒排膿、瀉火解毒,可有效抑制IL-8、TNF-α類炎性因子,保護腸道黏膜,減輕炎性反應[5];炒萊菔子、陳皮、柴胡、枳殼消食除脹,健脾潤燥,和解表里;防風勝濕止痛,祛風解表;槐花清熱涼血、潤腸通便,有消炎抑菌的功效,可減輕炎性反應;甘草調和藥性,益胃和中。諸藥合用,共奏調和氣血、健運脾胃、瀉火解毒之效[6]。
綜上所述,芍藥湯合痛瀉要方治療UC療效較好且安全。

