超聲引導下神經阻滯復合全麻在全髖關節置換手術中應用
明 文 東
(延津縣人民醫院麻醉科 新鄉 453200)
全髖關節置換手術為臨床常見手術,采用該手術治療的患者中大多數為老年患者,其生理狀態較差,手術及麻醉風險高,選擇合適麻醉方式對降低手術風險、改善患者預后具有重要意義[1]。相關研究表明,區域麻醉及神經阻滯在老年患者手術麻醉中具有一定優勢,采用超聲引導下神經阻滯可提高麻醉效果[2]。基于此,本研究選取我院全髖關節置換手術患者92例,分組探究超聲引導下神經阻滯復合全麻的應用效果,報告如下。
1 資料與方法
1.1 一般資料
選取2017年2月~2018年6月于我院擇期進行全髖關節置換手術患者92例,根據麻醉方案不同分為對照組和研究組各46例。其中對照組男27例,女19例;年齡57~84歲,平均(68.73±5.27)歲;體質量46~71 kg,平均(59.86±5.04)kg。研究組男25例,女21例;年齡58~85歲,平均(69.42±5.14)歲;體質量45~72 kg,平均(60.28±5.43)kg。兩組基線資料無顯著差異(P>0.05),本研究經我院倫理委員會審批通過。
1.2 選例標準
(1)納入:符合全髖關節置換手術指征;ASA分級Ⅱ~Ⅲ級;對本研究藥物無過敏;知曉本研究,已簽署同意書。(2)排除:凝血功能障礙者;意識或認知功能障礙者;感染性疾病患者;嚴重心腦血管疾病者。
1.3 方法
(1)對照組采用氣管插管全麻:首先進行麻醉誘導,靜脈注射丙泊酚0.5~1.0mg/kg、咪唑安定0.03mg/kg、順式阿曲庫銨0.2mg/kg、芬太尼2~3μg/kg;麻醉維持采用七氟烷吸入及丙泊酚靜脈持續注入,間斷注射2mg順式阿曲庫銨及25~30μg芬太尼。(2)研究組采用超聲引導下神經阻滯復合全麻:首先行超聲引導下腰叢神經阻滯,穿刺點取L3與L4間旁開約4cm處,超聲探頭(頻率2~5MHz)與脊柱垂直平面,清晰顯示L4~L5與L3~L4橫突、下方腰大肌圖像,隨后進行穿刺,針尖抵達目標神經叢時回抽,無血液回流后注入5ml1%利多卡因與0.25%布比卡因混合液,若無不良反應則再次注入20ml混合液;隨后行超聲引導下骶叢神經阻滯,常規探尋骶叢神經,同法注入上述混合液5ml、10ml;確認神經阻滯成功后20min,靜脈注入丙泊酚1~1.5mg/kg、芬太尼1μg/kg,術中間斷追加丙泊酚及芬太尼,并持續吸入七氟烷。兩組術中均參照腦電雙頻指數調整麻醉藥物用量,腦電雙頻指數保持40~49范圍內。
1.4 觀察指標
(1)兩組丙泊酚用量、蘇醒時間、拔管后30min疼痛程度,疼痛程度采用視覺模擬評分法(VAS)評估,分值0~10分,得分越高疼痛感越重;(2)兩組不良發生發生率。
1.5 統計學方法
2 結果
2.1 麻醉效果比較
研究組丙泊酚用量、蘇醒時間、拔管后30min VAS評分均較對照組少(P<0.05),見表1。
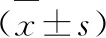
表1 兩組麻醉效果對比
2.2 不良反應
研究組不良反應總發生率(2.17%)較對照組(17.39%)低(P<0.05),見表2。

表2 兩組不良反應發生率對比[n(%)]
3 討論
目前,氣管插管全麻在全髖關節置換手術應用較為廣泛,具有鎮痛、鎮靜效果好等優勢,但其對患者術中應激反應影響較大,術后蘇醒時間長,且對患者術后認知功能具有一定影響。近年來,超聲引導下神經阻滯在外科手術中的應用逐漸廣泛,有研究報道,腰骶叢神經阻滯對呼吸、循環等生理狀態影響較輕,在老年髖關節置換術中的優勢更為突出[3]。此外,腰叢神經對大腿前方及內外側感覺起支配作用,骶叢神經支配著臀部及大腿后方感覺,對二者進行阻滯能基本滿足髖部手術需求。李圣君等[4]研究顯示,超聲引導下神經阻滯復合喉罩全身麻醉能有效改善老年膝關節手術后鎮痛效果。本研究結果顯示,研究丙泊酚用量少于對照組,蘇醒時間短于對照組,拔管后30 min VAS評分低于對照組,且不良反應總發生率明顯低于對照組(P<0.05)。分析其原因在于超聲引導下神經阻滯復合全麻能夠實現精準定位,穿刺針可準確抵達目標神經叢,不僅能提高麻醉效果,且能減少麻醉藥物用量,同時能避免損傷組織及神經,有助于降低術后并發癥發生率,更適合在全髖關節置換手術中應用[5]。
綜上可知,超聲引導下神經阻滯復合全麻在全髖關節置換手術中的應用效果顯著,主要體現在能減少麻醉藥物用量、降低術后疼痛程度、減少不良反應發生及縮短患者術后恢復時間等方面,具有較高推廣價值。

