血清陰性類風濕關節炎與骨關節炎的肌骨超聲比較觀察
李青津 張艷青 蔡小平
(珠海市香洲區人民醫院,廣東 珠海 519000)
血清陰性類風濕關節炎、骨關節炎均屬于骨科常見疾病,前者是自身免疫性炎性疾病,主要表現為侵襲性關節病變,明顯提升關節畸形或者功能喪失發生的幾率;而后者是非炎癥性疾病,主要表現為骨增生、關節軟損傷等,直接影響患者的生活質量,受到醫療界中重點關注[1]。由于兩種疾病的臨床癥狀較為相似,且多發生于中老年人,使診斷過程中極易發生混淆現象,從而耽誤最佳治療時機,給患者帶來極大痛苦[2]。隨著醫療水平與影像學技術的迅猛發展,肌骨超聲被廣泛應用于臨床,在肌骨疾病的診斷中具有重要作用,受到醫療界重點關注[3]。本文旨在探討肌骨超聲運用于血清陰性類風濕關節炎與骨關節炎鑒別診斷中的價值。
1 資料與方法
1.1一般資料 選擇2019年1—12月于我院收治的血清陰性類風濕關節炎患者13例為A組,選擇同一時間收治的骨關節炎患者17例為B組。A組男8例,女5例;年齡52~76歲,平均(64.79±2.36)歲;病程1~6年,平均(4.33±1.09)年。B組男10例,女7例;年齡51~76歲,平均(64.90±2.14)歲;病程1~6年,平均(4.18±1.11)年。納入標準[4]:患者基礎信息齊全,參與整個實驗過程;疾病符合臨床診斷標準,并經過實驗室與病理檢查等確診;患者、家屬完全了解實驗環節,簽訂知情書。剔除標準:經檢查顯示惡性腫瘤、肝腎疾病、其他關節疾病、器官功能異常者;存在肌骨超聲禁忌癥者;存在精神方面疾病者。兩組患者一般資料比較差異無統計學意義(P>0.05)。
1.2方法 儀器選擇GE E9,飛利浦affiniti50,探頭頻率調整成7.5~12.0 MHz,同時利用骨骼肌肉低速血流條件,對所有實驗對象的近端指間關節、腕關節、雙手掌指關節。指導患者將雙手伸直放在檢查臺,對其第1~5掌指關節、近端指間關節的背側、掌側實施橫切、縱切探查,同時檢查其關節面、骨面、肌腱、關節腔、滑膜等,記錄最厚位置滑膜的厚度,選擇彩色多普勒超聲檢查患者滑膜內部血流信號等。
1.3觀察指標 觀察所有實驗對象的檢查結果,記錄兩組關節積液、滑膜炎、肌腱腱鞘炎、關節間隙狹窄、骨贅、骨侵蝕的檢出情況,同時記錄其滑膜厚度,并對其血流信號進行評分調查,對比兩組診斷結果。血流信號[5]:無血流信號為0分;存在1~2處點狀血流信號為1分;3~4處點狀血流信號,同時分布小于1/2滑膜面為2分;具備豐富網狀血流信號,分布超出1/2滑膜面為3分。
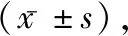
2 結 果
2.1兩組檢查結果比較 兩組的關節間隙狹窄、骨贅對比差異無統計學意義(P>0.05),但A組的關節積液、滑膜炎、肌腱腱鞘炎、骨侵蝕均高出B組(P<0.05)。見表1。

表1 兩組檢查結果比較[n(%)]
2.2兩組滑膜厚度、血流信號評分狀況比較 A組滑膜厚度(4.23±1.01)mm、血流信號評分(1.38±0.36)分,均高出B組滑膜厚度(1.57±0.42)mm、血流信號評分為0分,差異有統計學意義(χ2=9.843、15.893,P<0.05)。
3 討 論
目前臨床多選擇影像學技術診斷骨科疾病,其中以CT、X線、MRI等檢查較為常見,其中X線在軟組織顯像過程中效果較差,直接影響檢查結果;CT在軟組織與橫斷面的顯像中效果不明顯,誤診漏診的幾率較大;而MRI的檢查費用較為昂貴,且診斷時間較長,加上檢查禁忌癥較多,不利于疾病的鑒別診斷[6]。近年來,隨著影像學技術的進步發展,肌骨超聲被廣泛應用于臨床,成為關節炎疾病診斷中主要方式,具備方便、簡單、無創等優勢,經過檢查能夠清楚觀察到患者肌肉、血流、骨骼、周圍神經等情況,明顯提升診斷結果的準確性[7]。
本文結果顯示,兩組的關節間隙狹窄、骨贅對比差異無統計學意義(P>0.05),但A組的關節積液、滑膜炎、肌腱腱鞘炎、骨侵蝕均高出B組(P<0.05);A組的滑膜厚度、血流信號評分均高出B組(P<0.05)。提示兩組經過肌骨超聲檢查的結果存在一定差異,能夠準確分辨疾病,為患者后續治療方案的選擇提供前提。滑膜厚度的變化屬于血清陰性類風濕關節炎的早期病理現象,當關節炎患者出現急性發作后,其關節腔中炎性細胞對滑膜組織進行浸潤,促進滑膜增生,加上炎性分泌物可造成關節積液產生,隨著患者病情不斷發展,炎癥反應隨之加重,同時對患者滑膜組織、關節軟骨造成傷害,引發新生血管,從而檢出血流信號。而血清陰性類風濕關節炎患者出現關節積液、內部血流、滑膜增生的現象更為嚴重,因此證實血流信號、滑膜厚度等均是評估疾病嚴重程度的主要指標,其中血流信號能夠體現出患者炎癥的活動性[8]。因此肌骨超聲運用于血清陰性類風濕關節炎與骨關節炎鑒別診斷中效果顯著,經過檢查可全面掌握患者的滑膜厚度與血流狀況,為后續治療方案的選擇提供參考依據,值得臨床推廣使用。

