腦小血管病合并直立性低血壓患者認知功能狀態研究
楊毅,張擁波
腦小血管病(cerebral small vessel disease,CSVD)指腦內小血管(包括小動脈、微小動脈、小靜脈、毛細血管)病變導致的一類疾病。CSVD是血管性認知障礙的主要誘因,常見于老年人,臨床可根據影像學檢查對CSVD進行評分:≥1個腔隙灶的無癥狀腔隙性腦梗死計1分;深部白質的腦室旁腦白質病變(Fazekas量表評分為2~3分)計1分;≥1個腦微出血灶計1分;擴大的血管周圍間隙計1分,評分范圍為0~4分,CSVD總評分越高表明患者病情越嚴重[1]。近年直立性低血壓(orthostatic hypotension,OH)發病率較高,尤其是高齡人群,其中>70歲人群OH發病率高達30%,且OH可增加心腦血管疾病發生風險[2]。目前關于CSVD合并OH患者認知障礙是否加重的研究報道較少。本研究旨在探討CSVD合并OH患者認知障礙狀態,現報道如下。
1 資料與方法
1.1 OH診斷標準 受試者仰臥休息5 min后,靜態站立 3 min 出現收縮壓至少下降 20 mm Hg(1 mm Hg=0.133 kPa)或舒張壓至少下降 10 mm Hg。
1.2 納入與排除標準 納入標準:(1)入院時完善顱腦磁共振成像(MRI)、CT血管造影(CTA)或顱腦磁共振血管造影(MRA)檢查,CSVD總評分≥1分;(2)完成簡易智力狀態檢查量表(MMSE)、蒙特利爾認知評估量表(MoCA)測評;(3)有臥位、站立位血壓測量結果。排除標準:(1)感染、自身免疫性疾病、腫瘤、代謝性疾病、遺傳性疾病、中毒、創傷等導致的腦白質病變者;(2)既往有腦梗死或腦出血病史者;(3)合并認知障礙及焦慮、抑郁等精神疾病者;(4)近期服用改善認知功能及精神疾病的藥物者;(5)合并急性心功能不全、心臟瓣膜病、高血壓、惡性心律失常者;(6)合并顱內血管或鎖骨下動脈重度狹窄或閉塞者;(7)合并嚴重全身性疾病者。
1.3 一般資料 選取2017年1月—2019年9月首都醫科大學附屬北京友誼醫院神經內科收治的CSVD患者84例,均符合《中國腦小血管病診治共識》[3]中的CSVD診斷標準。根據OH發生情況將所有患者分為CSVD+OH組48例和CSVD組36例;另選取本院同期體檢健康者34例作為對照組。三組受試者性別、年齡、受教育年限≤12年者所占比例、吸煙率及糖尿病、高脂血癥、高血壓發生率比較,差異無統計學意義(P>0.05,見表1),具有可比性。本研究已經首都醫科大學附屬北京友誼醫院醫學倫理委員會審核批準。
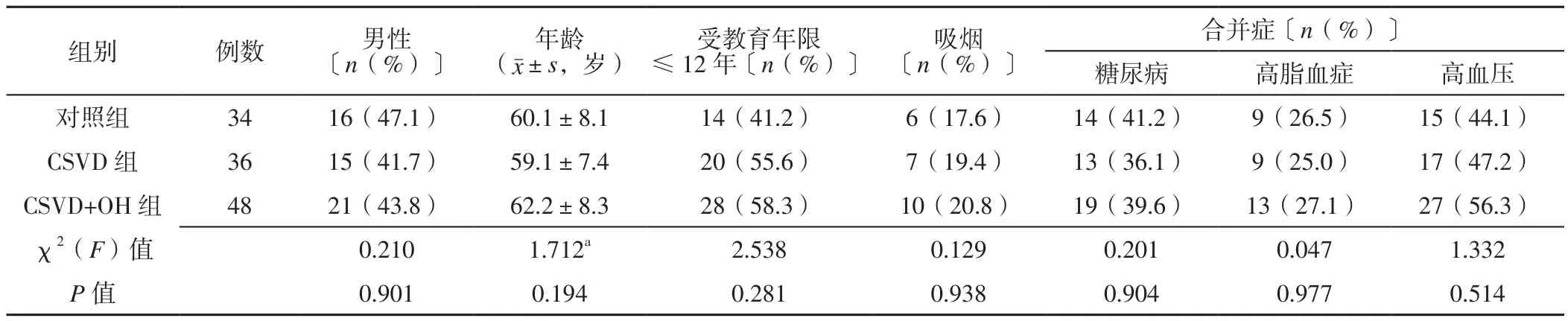
表1 三組一般資料比較Table 1 Comparison of general information in the three groups
1.4 觀察指標 分別采用MMSE、MoCA評估三組受試者認知功能,其中MMSE包括定向力(時間、空間)、瞬時記憶、注意力和計算力、延遲記憶、命名、復述、閱讀、理解、書寫、視空間,總分30分;MoCA包括視空間與執行功能、命名、注意力、語言、抽象、延遲回憶、定向力,總分30分,其中受教育年限≤12年者在MoCA總分上加1分。
1.5 統計學方法 采用SPSS 23.0統計學軟件進行數據處理。計量資料以(± s)表示,多組間比較采用單因素方差分析,組間兩兩比較采用SNK-q檢驗;計數資料以相對數表示,組間比較采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 MMSE各亞項評分及總分 三組時間定向力、空間定向力、瞬時記憶、命名、復述、閱讀、理解、書寫評分比較,差異無統計學意義(P>0.05)。三組注意力和計算力、延遲記憶、視空間評分及MMSE總分比較,差異有統計學意義(P<0.05);其中CSVD+OH組、CSVD組注意力和計算力、延遲記憶、視空間評分及MMSE總分低于對照組,差異有統計學意義(P<0.05,見表 2)。
2.2 MoCA各亞項評分及總分 三組語言、抽象、定向力評分比較,差異無統計學意義(P>0.05)。三組視空間與執行功能、命名、注意力、延遲回憶評分及MoCA總分比較,差異有統計學意義(P<0.05);其中CSVD+OH組和CSVD組視空間與執行功能、命名、注意力、延遲回憶評分及MoCA總分低于對照組,CSVD+OH組視空間與執行功能、延遲回憶評分及MoCA總分低于CSVD組,差異有統計學意義(P<0.05,見表3)。
表2 三組MMSE各亞項評分及總分比較(±s,分)Table 2 Comparison of subitem score and total score of MMSE in the three groups
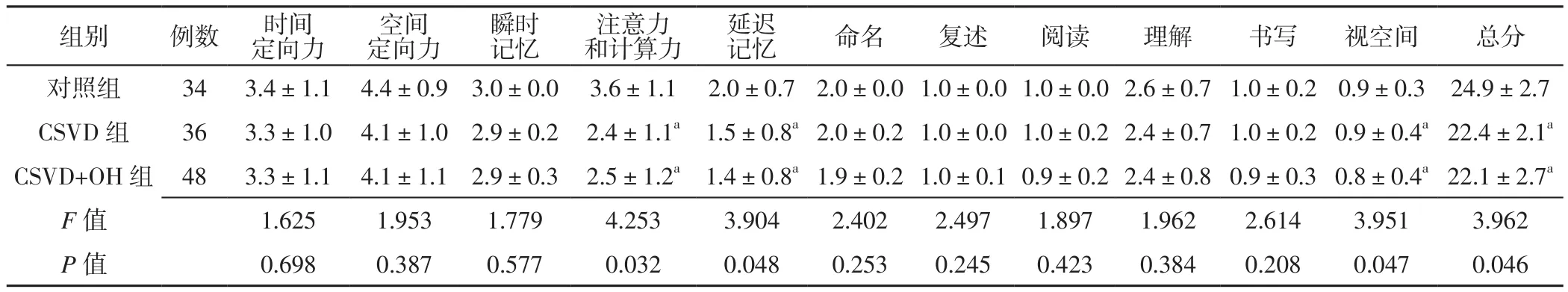
表2 三組MMSE各亞項評分及總分比較(±s,分)Table 2 Comparison of subitem score and total score of MMSE in the three groups
注:與對照組比較,aP<0.05
組別 例數 時間定向力空間定向力瞬時記憶注意力和計算力延遲記憶命名復述閱讀理解書寫視空間總分對照組 34 3.4±1.1 4.4±0.9 3.0±0.0 3.6±1.1 2.0±0.7 2.0±0.0 1.0±0.0 1.0±0.0 2.6±0.7 1.0±0.2 0.9±0.3 24.9±2.7 CSVD 組 36 3.3±1.0 4.1±1.0 2.9±0.2 2.4±1.1a 1.5±0.8a2.0±0.2 1.0±0.0 1.0±0.2 2.4±0.7 1.0±0.2 0.9±0.4a22.4±2.1a CSVD+OH 組 48 3.3±1.1 4.1±1.1 2.9±0.3 2.5±1.2a 1.4±0.8a1.9±0.2 1.0±0.1 0.9±0.2 2.4±0.8 0.9±0.3 0.8±0.4a22.1±2.7a F值 1.625 1.953 1.779 4.253 3.904 2.402 2.497 1.897 1.962 2.614 3.951 3.962 P值 0.698 0.387 0.577 0.032 0.048 0.253 0.245 0.423 0.384 0.208 0.047 0.046
表3 三組MoCA各亞項評分及總分比較(±s,分)Table 3 Comparison of subitem score and total score of MoCA in the three groups
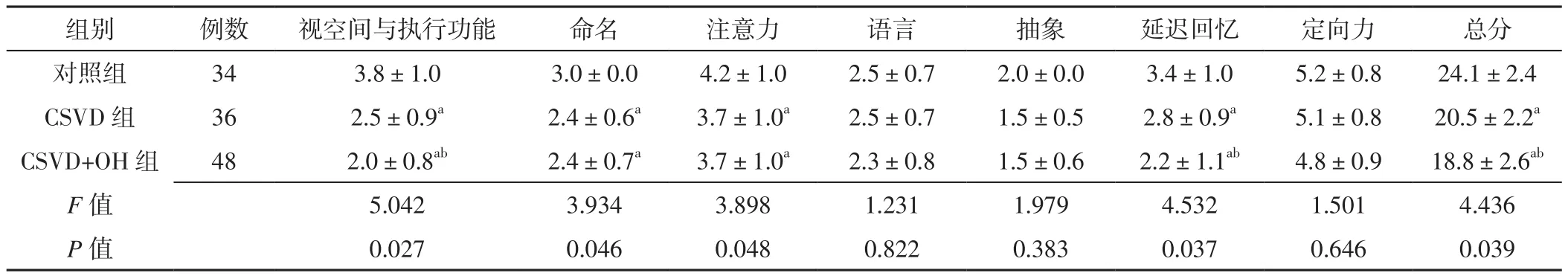
表3 三組MoCA各亞項評分及總分比較(±s,分)Table 3 Comparison of subitem score and total score of MoCA in the three groups
注:與對照組比較,aP<0.05;與CSVD組比較,bP<0.05
組別 例數 視空間與執行功能 命名 注意力 語言 抽象 延遲回憶 定向力 總分對照組 34 3.8±1.0 3.0±0.0 4.2±1.0 2.5±0.7 2.0±0.0 3.4±1.0 5.2±0.8 24.1±2.4 CSVD組 36 2.5±0.9a 2.4±0.6a 3.7±1.0a 2.5±0.7 1.5±0.5 2.8±0.9a 5.1±0.8 20.5±2.2a CSVD+OH組 48 2.0±0.8ab 2.4±0.7a 3.7±1.0a 2.3±0.8 1.5±0.6 2.2±1.1ab 4.8±0.9 18.8±2.6ab F值 5.042 3.934 3.898 1.231 1.979 4.532 1.501 4.436 P值 0.027 0.046 0.048 0.822 0.383 0.037 0.646 0.039
3 討論
臨床上CSVD因起病隱匿、病情進展慢而被忽視,但其可增加血管性癡呆發生風險,且以執行能力受損較突出[4]。老年人常因動脈粥樣硬化致血管反應性降低而出現OH,其病因可根據人體由臥位轉為站立位時的心率變化分為神經源性和非神經源性,其中非神經源性疾病較易糾正,神經源性疾病通常不可逆,如帕金森病、路易體癡呆、多系統萎縮、周圍神經病等[5]。OH的發病機制有血管動脈粥樣硬化、自主神經功能降低、有效循環血容量不足、自身免疫紊亂等,由于動脈粥樣硬化和腦灌注不足等原因破壞血管壁結構,使顱內血管順應性下降,進而加重CSVD臨床癥狀,當OH頻繁出現時可導致認知障礙[6-7]。目前關于OH與認知功能的研究較多,但因研究方法、隨訪時間、分組方式、研究對象人口學特征及認知功能檢測方式不同,OH與認知功能降低的相關性不盡相同。因此,探討CSVD合并OH患者認知功能狀態尤其重要。
本研究結果顯示,與對照組比較,CSVD+OH組和CSVD組注意力和計算力、延遲記憶、視空間評分及MMSE總分較低,但CSVD+OH組和CSVD組定向力(時間、空間)、瞬時記憶、計算力和注意力、延遲記憶、命名、復述、閱讀、理解、書寫、視空間評分及MMSE總分間均無統計學差異,與相關研究結果一致[8-9],可見通過MMSE并未顯示出CSVD+OH組和CSVD組認知功能的差異,考慮與MMSE診斷輕度認知障礙的靈敏度較低有關。研究表明,CSVD病灶多分布在額葉、顳葉、枕葉、基底核區、腦室旁及深部腦白質區,累及病灶越多,對額葉-皮質下環路的影響越大,越早出現認知障礙[10]。本研究進一步采用MoCA評估三組認知功能,結果顯示,CSVD+OH組和CSVD組視空間與執行功能、命名、注意力、延遲回憶評分及MoCA總分低于對照組,CSVD+OH組視空間與執行功能、延遲回憶評分及MoCA總分低于CSVD組,可見相較于CSVD患者,CSVD+OH患者認知障礙更明顯,以視空間與執行功能、延遲回憶能力下降明顯,與相關研究結果一致[11-13]。
綜上所述,與單純CSVD患者相比,CSVD合并OH患者認知障礙更明顯,其中以視空間與執行功能、延遲回憶能力下降為主,因此臨床應加強對CSVD合并OH患者的重視,積極予以藥物或生活方式干預以預防認知障礙進一步加重。但本研究尚存在一定不足:(1)本研究為回顧性研究,數據均來自單中心數據庫,可能存在選擇性偏倚;(2)本研究為橫斷面研究,僅能判斷CSVD合并OH患者認知障礙更明顯,并不能說明OH可導致認知障礙,需設計前瞻性研究并進行多因素分析以進一步觀察OH與認知障礙的關系。
作者貢獻:楊毅進行文章的構思與設計,研究的實施與可行性分析,數據的收集、整理、分析,結果分析與解釋并撰寫論文;張擁波進行論文的修訂,負責文章的質量控制及審校,并對文章整體負責、監督管理。
本文無利益沖突。

