切開掛線術與切開引流術治療肛周膿腫的療效對比研究
陳 旭,劉 鈺
(靖江市中醫院肛腸科,江蘇 泰州 214500)
肛周膿腫是因直腸及肛管間隙處發生急性化膿性感染而引起,繼而發展至膿腫,病情進展較快,若不能盡早治療,極易使患者發生中毒性休克,累及生命。針對該病臨床多以手術為主,包括切開掛線術及切開引流術等[1]。為進一步探究上述手術方法在肝周膿腫中所發揮的臨床療效,本科室對40例患病者實施切開掛線術,并將治療成果與常規組比較,現做如下報告。
1 資料與方法
1.1 一般資料
擇選2018年12月~2019年12月本科室收診的80例患肛周膿腫患者開展研究。按照入院順序劃分為常規組(n=40)和研究組(n=40),常規組男28例,女12例;年齡21~63歲,平均(40.5±10.2)歲;膿腫類型:高位馬蹄形17例、中直腸后間隙14例、坐骨直腸間隙9例;研究組男28例,女12例;年齡22~60歲,平均(41.3±10.2)歲;膿腫類型:高位馬蹄形16例、中直腸后間隙13例、坐骨直腸間隙11例。對兩組基線資料采取獨立樣本檢測對比,差異無統計學意義(P>0.05),具有比較價值。
1.2 方法
常規組采用切開引流術:取截石位后實施麻醉,麻醉方式:(1)靜脈麻醉加局麻、(2)腰麻。于膿腫波動顯著處作一切口,使用止血鉗實施分離及擴張操作,以便排出膿液,隨后觀察膿腫發展趨勢,并實施分離等。基于刮匙協助下清除殘余組織,然后用雙氧水對膿腔實施反復沖洗,同時在探針引導下完成勘察,需要注意,探針穿出時應途徑最薄部位,切開內口并實施修剪,維持梭形狀,以免液體有效流出,最后止血包扎。
研究組實施切開掛線術:與常規組相同,取截石位后實施麻醉,麻醉方式:(1)靜脈麻醉加局麻、(2)腰麻。于內鏡指引下勘察病灶情況,在膿腫顯著位置行切口,以清除膿液,隨后對膿腫分布狀況實施分析,掃刮壞死組織,并用生理鹽水清洗,清洗至顏色清澈時停止。如若探針勘察顯示內口模糊,此時需要借助食指再次探查,探針穿出最薄位置,將皮筋懸掛于其,然后逐級切離皮膚表層,松弛有度,在皮筋協助下開展結扎后技術手術。
1.3 觀察指標
對兩組療效實施評比。顯效:肛周膿腫及體征消失,病灶清除徹底,對睡眠飲食均無影響;有效:肛周膿腫及體征與診治前比顯著緩解,病灶基本掃除,術后偶有疼痛;無效:癥狀及體征無好轉趨勢,術后疼痛更為劇烈,并伴有少量病灶[2]。治療總有效率=顯效率+有效率。
1.4 統計學方法
采用SPSS 23.0軟件對數據實施處理分析,計量資料用均數±標準差說明,以t進行驗證,臨床療效用率表示,以x2實施檢驗,兩組對比有無統計學意義可依照P<0.05。
2 結 果
對比兩組臨床療效,常規組40例患者中顯效17例、有效15例、無效8例,總有效80.00%;研究組40例患者中顯效21例、有效18例、無效1例,總有效97.50%。結果表明,研究組總臨床效率相比于常規組顯著升高,對比有差異,滿足統計學意義(x2=6.1346,P<0.05),見表1。
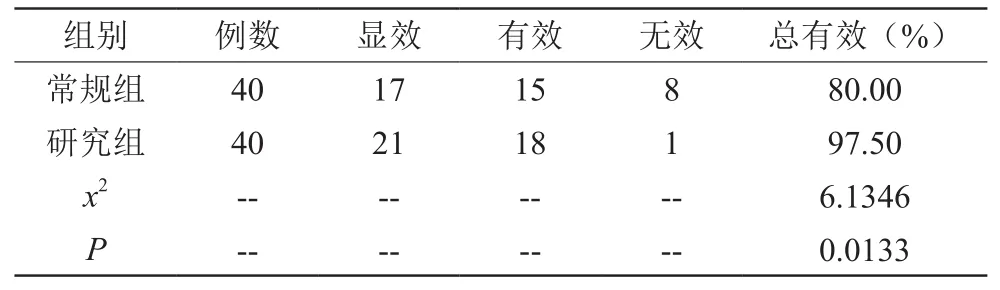
表1 對兩組臨床療效展開對比(n,%)
3 討 論
肛周膿腫發病率較高,是因致病菌侵襲使得直腸與肛管及鄰近組織發生急性化膿感染,進而誘發膿腫,致病菌包括金黃色葡萄球菌及大腸桿菌等[3-5]。肛周連續疼痛、坐立不安、行動受限是該病的主要臨床癥狀,限于此病在發病初期無代表性,故易耽誤最佳的診治時機[6]。一旦延誤時機或診治方式不當,可進一步使膿腫潰破或術后引發肛瘺,不利于患者康復[7]。
臨床多采用切開引流術及切開掛線術治療肛周膿腫,前者一般需要實施二次手術,也就是利用引流術將膿液排出后再行二次手術實現臨床治療目標,因手術流程過于繁瑣,對機體創傷性大,臨床推廣受阻。相比于切開引流術,切開掛線術可以做到合二為一,即將引流術及肛瘺修復術合并為一個手術,不但避免了機體再次受損的情況發生,改善臨床癥狀,而且亦能縮短術后恢復時間,降低對機體的創傷性,同時手術中掛線對肛門括約肌等組織進行緊縮刺激,防止括約肌出現急劇離斷的情況,從而減少出血風險[8-9]。膿腫一旦呈壞死狀態,隨著線可以自行脫落,大大提升了清除率,且術后難以復發,安全性較高[4]。本次研究中,研究組總治療效率與常規組比明顯提升,差異有統計學意義(P<0.05),提示切開掛線術效果更佳。
綜上所述,肛周膿腫采取切開掛線術效果較為理想,可減少復發率與并發癥,改善預后質量,臨床推廣價值高。

