時間結合容量型導尿對腦卒中后膀胱排空不全患者的影響
張慧穎,邵秀芹,鄒田子,李曉悅,全 爽,米同舟
南昌大學第一附屬醫院,江西 南昌330006
國際尿控協會將膀胱排空不全(incomplete bladder emptying,IBE)界定為患者自行排尿后主觀感覺仍未排盡[1],經測量連續2 d 膀胱內殘余尿量超過100 mL。有研究顯示腦卒中后膀胱排空不全發病率為32%~56%[2],且男性比女性更容易產生膀胱排空不全感[3],嚴重的膀胱排空不全,會延緩患者的康復進程,也是患者死亡和預后不良的重要預測指標[4-6]。 腦卒中患者留置導尿拔管后,目前臨床常采用時間型間歇導尿,每天導尿4~6 次,這種導尿方式雖使患者擺脫長期留置導尿管,降低尿路感染的發生率,但該方式未充分考慮患者膀胱內尿液情況,不必要的間歇導尿會增加尿路感染的發生率,或未及時導尿導致反復的膀胱過度膨脹易引起逼尿肌肌源性損害[7],致患者生活質量降低。本研究嘗試對腦卒中后IBE 患者采用“時間結合容量型”間歇導尿,有助于改善腦卒中后IBE 患者生活質量和臨床結局指標,可為臨床尋求最佳尿控管理提供依據,現報告如下。
1 臨床資料
1.1 病例選擇標準
1.1.1 診斷標準
1.1.1.1 腦卒中診斷標準 參照中華醫學會神經病學分會制定的《中國腦血管病一級預防指南2019》中有關腦出血或腦梗死的診斷標準[8],并經CT 或MRI 檢查確診。
1.1.1.2 腦卒中后IBE 診斷標準 參照中國老年醫學學會神經醫學分會制定的《卒中后神經源性膀胱診治專家共識》[9]和國際尿控協會報告中有關膀胱功能障礙伴排空不全的診斷標準[10]。
1.1.2 納入標準 ①患者能自行排尿,但經膀胱容量測定儀掃描后殘余尿量超過100 mL;② 病情穩定、生命體征平穩;③ 無需大量輸液(輸液量控制500 mL/d);④ 日均飲水量保持 1 500~2 000 mL;⑤患者及家屬自愿參加本研究且自愿簽署知情同意書。
1.1.3 排除標準 ①合并嚴重心、肝、腎功能異常,器官衰竭等疾病;②尿道解剖結構異常;③合并嚴重泌尿系統感染、結石、腫瘤、前列腺等疾病。
1.1.4 脫落和中止標準 ①研究過程中病情加重,不適合繼續觀察;② 因患者原因轉院/出院無法繼續觀察;③家屬及患者依從性不高,無法按要求完成膀胱監測和排尿日記記錄。
1.2 一般資料
選擇2017 年6 月—12 月于南昌大學第一附屬醫院康復醫學科住院治療的腦卒中139 例,經篩查后納入腦卒中后IBE 患者62 例。 根據就診順序依次編號,采用隨機數字表法分為對照組和觀察組,每組分別30 例和32 例。 本研究方案通過南昌大學第一附屬醫院醫學倫理委員會審批。 2 組性別、年齡、病程、疾病類型等一般資料比較,差異無統計學意義(P>0.05),具有可比性。 見表 1。
表 1 2 組一般資料比較()Table 1 Comparison of general data between two groups ()

表 1 2 組一般資料比較()Table 1 Comparison of general data between two groups ()
組別對照組觀察組n 30 32男21 24性別 疾病類型女9 8年齡/歲51.28±14.37 53.72±13.17病程/d 60.87±51.49 60.97±51.99腦出血24 22腦梗死6 10
2 方 法
2.1 干預方法
2 組均于患者入院當天,由醫護人員進行初步膀胱功能評估。 留置尿管患者根據拔管指征盡早安排拔除尿管,觀察拔管后患者自行排尿情況;無留置尿管患者,評估患者下尿路情況,對患者進行有針對性的尿控健康教育,并根據患者72 h 內膀胱容量掃描情況、尿流動力學監測、膀胱容量壓力測定等進一步確定排尿障礙類型,并制定個性化膀胱再訓練方案。 家屬協助醫護人員記錄72 h 排尿日記,內容主要包括:患者排尿意識、攝入量、自排量、導尿量、尿片等護理用品的浸濕狀況、膀胱容量、殘余尿量。
2.1.1 對照組 給予經皮神經電刺激、針灸、膀胱功能再訓練等常規康復治療。 當殘余尿量>400 mL,每 4 h 導尿 1 次;殘余尿量 300~400 mL,2 次導尿間歇期間自動排尿150 mL 以上,每5 h 導尿1 次;殘余尿量200~300 mL,2 次導尿間歇期間自動排尿100 mL 以上,每 6 h 導尿 1 次;殘余尿量<200 mL,2 次導尿間歇期間自動排尿200 mL 以上,每8 h 導尿1 次;連續3 次殘余尿量<100 mL,可終止導尿。
2.1.2 觀察組 在對照組常規康復治療基礎上,給予時間結合容量型導尿。 依據尿流動力學及膀胱容量壓力測定結果進行分型,由責任護士用膀胱容量測定儀(美國超聲診斷公司,BladderScar BVI 9400)及排尿日記床邊動態監測排尿前的膀胱容量及排尿后的殘余尿量。 有尿意者排尿前進行膀胱容量掃描,記錄患者膀胱容量值;無尿意者結合飲水計劃,2 h 后開始測量膀胱容量,依據測量結果每1 h 或30 min 測量1 次,記錄達到膀胱安全容量值的時間。患者排尿后立即掃描膀胱殘余尿量,評估患者的膀胱排空能力。 具體監測方法:患者取仰臥位,腹部肌肉放松,觸摸腹部尋找恥骨聯合,將膀胱容量測定儀探頭涂上耦合劑,貼近皮膚在恥骨上大約3 cm處朝膀胱位置瞄準,按壓位于手柄下方的掃描鍵進行掃描,若掃描方向正確無誤,則探頭背部屏幕上出現8 支閃爍的箭頭且膀胱完整地顯示在控制臺屏幕上。
若殘余尿量<安全容量的1/3,則每2 h 用膀胱容量測定儀掃描1 次;若殘余尿量在1/3~2/3時,每1 h 掃描1 次,確定尿量達到膀胱安全容量時,進行間歇導尿。 根據排尿量及膀胱恢復情況調整導尿次數,逐漸延長導尿間隔時間,借助患者自身條件反射及學習原理進行主、被動膀胱功能康復訓練,改善膀胱的儲尿和排尿功能。
2.2 觀察指標
2.2.1 排尿日記 主要觀察患者的排尿量、排尿次數、排尿間隔時間等情況。 成人每天飲水1 500~2 000 mL 時,正常情況下每天排尿3~5 次,每次間隔3~4 h,每次排尿量300~500 mL。若每天排尿次數、排尿間隔時間、每次排尿量高于或低于正常值均視為異常情況。
2.2.2 膀胱安全容量及殘余尿量評定 使用膀胱容量測定儀進行膀胱安全容量及殘余尿量評定。 成人正常膀胱容量為300~500 mL,女性殘余尿量不超過50 mL,男性殘余尿量不超過20 mL,若患者自行排尿后殘余尿量超過100 mL 則為膀胱排空不全。
茫崖興元一處鹵渠出現裂縫,所有在廠管理人員迅速拿著工具趕到現場搶修。公司海拔較高,紫外線照射強烈,裸露的皮膚經一下午暴曬就會灼傷。現場人員站在高出地面10米的鹵渠上,全身處于暴曬之中。站在這樣的環境下,即使不干活頭都會眩暈,更別說進行重體力活,但現場沒有一個人抱怨,一心只想盡快把鹵渠修好。晚上6點,大風驟起,在飛揚的塵土下,伸手不見五指。正在工作的挖機司機和員工不懼困難,繼續工作。細鹽土混合著汗水,一層一層地黏結在他們身上,臉上也被細鹽土覆蓋。
2.2.3 尿路感染發生率 采用實驗室尿培養評估尿路感染發生率。 ① 自行排尿患者,取清潔中段尿進行尿培養,尿培養菌落計數女性>105cfu/mL、男性>104cfu/mL,具有診斷價值;② 導尿患者,導尿留取的尿標本細菌菌落計數>104cfu/mL具有診斷價值。
2.2.4 再次置管率 觀察患者在拔除尿管后因病情需要再次置入留置導尿管的情況。
在干預前后分別進行以上觀察指標評價。 采用膀胱容量測定儀結合排尿日記連續監測3 d,之后每周隨機監測3 次,連續監測3 周,取平均值。
2.3 統計學方法
采用SPSS 22.0 統計軟件進行數據分析。 計量資料采用()表示,符合正態分布,組內比較采用配對t 檢驗,組間比較采用兩獨立樣本t 檢驗;不符合正態分布,組內比較采用兩配對樣本Wilcoxon 符號秩檢驗,組間比較采用兩獨立樣本Mann-Whitney U 檢驗。 計數資料采用構成比表示,采用χ2檢驗。P<0.05 為差異具有統計學意義。
3 結 果
3.1 2 組干預前后自排尿情況比較
見表2。
表2 2 組干預前后自排尿情況比較()Table 2 Comparison of self-urination between two groups before and after intervention ()

表2 2 組干預前后自排尿情況比較()Table 2 Comparison of self-urination between two groups before and after intervention ()
注:與干預前比較,1) P<0.05;與對照組比較,2) P<0.05。Note: Compared with before intervention, 1) P<0.05; Compared with the control group, 2) P<0.05。
組別對照組觀察組n 30 32排尿量/mL干預前234.83±121.08 228.13±88.24干預后259.67±67.72 298.09±77.741)2)排尿次數/次干預前6.80±3.38 6.22±2.39干預后6.97±1.85 5.97±1.202)排尿間隔時間/h干預前3.04±1.40 2.87±1.29干預后2.91±0.75 2.93±0.70
3.2 2 組干預前后膀胱容量、殘余尿量比較
見表3。
表3 2 組干預前后膀胱容量、殘余尿量比較() 毫升Table 3 Comparison of bladder capacity and residual urine volume between two groups before and after intervention ()mL
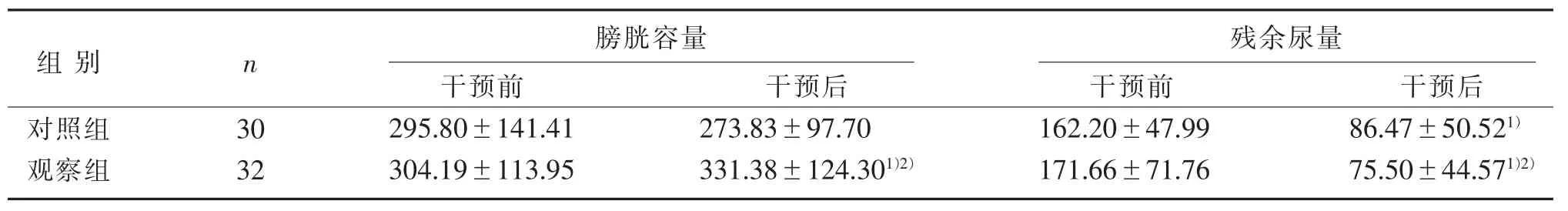
表3 2 組干預前后膀胱容量、殘余尿量比較() 毫升Table 3 Comparison of bladder capacity and residual urine volume between two groups before and after intervention ()mL
注:與干預前比較,1) P<0.05;與對照組比較,2) P<0.05。Note: Compared with before intervention, 1) P<0.05; Compared with the control group, 2) P<0.05。
組別對照組觀察組n 30 32干預前295.80±141.41 304.19±113.95膀胱容量干預后273.83±97.70 331.38±124.301)2)干預前162.20±47.99 171.66±71.76殘余尿量干預后86.47±50.521)75.50±44.571)2)
3.3 2 組干預前后尿路感染和再次置管情況比較
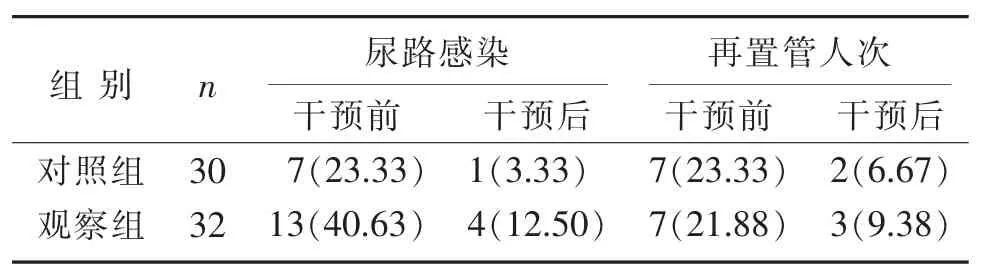
表4 2 組干預前后尿路感染、再次置管情況比較(n,%)Table 4 Comparison of urinary tract infections and recatheterization between two groups before and after intervention (n, %)
4 討 論
4.1 早期間歇導尿可減少腦卒中后IBE 患者殘余尿量和尿路感染風險
腦卒中患者由于植物神經功能受損常伴諸多后遺癥,膀胱功能障礙是常見的并發癥之一。 許多腦卒中患者在康復訓練過程中更多關注肢體功能的恢復,而對于膀胱功能的康復訓練則關注不夠。目前臨床上有關膀胱功能的研究也主要聚焦于儲尿及排尿問題,而對膀胱排空不全的研究較少[11],這樣容易導致與排尿相關的主訴及膀胱是否排空被忽略。 因此,部分腦卒中患者長期膀胱排空不全,容易出現泌尿系統感染、結石甚至腎臟損傷等問題[12]。YU 等[2]研究顯示腦卒中后 IBE 發病率較高,這對患者的康復進程和生活質量產生較大的影響。
充盈期膀胱內壓的波動性反映了儲尿期逼尿肌的收縮功能[13],逼尿肌收縮力下降或逼尿肌-外括約肌協同障礙則引起腦卒中患者膀胱排空不全[14],從而導致排尿障礙,這是腦卒中患者預后和生存質量的重要危險因素。 確保儲尿期和排尿期逼尿肌壓力均保持在低壓、安全范圍之內,是治療腦卒中后神經源性膀胱的金標準(A 級推薦)[9,15]。 本研究采用間歇導尿術干預腦卒中后IBE 患者,研究結果顯示,間歇導尿術干預后殘余尿量明顯減少,這提示早期采用間歇導尿術干預腦卒中IBE 患者,可有效促進患者反射性膀胱的形成,提高逼尿肌收縮力,從而減少患者膀胱內殘余尿量,降低尿路感染的發生率;同時減輕留置導尿給患者帶來的不便和形象受損等問題[16]。
4.2 “時間結合容量型”間歇導尿可有效改善腦卒中后IBE 患者膀胱功能
目前臨床上普遍采用時間型間歇導尿的方式干預腦卒中后IBE 患者,但患者尿液的形成受飲水量、輸液量、自身泌尿系統等綜合因素的影響,單純的時間型間歇導尿由于未充分考慮患者膀胱內尿液量,不必要的間歇導尿,可能提高尿路感染的發生率;此外,由于個體差異,間歇導尿的間隔時間無法做到個性化,容易出現患者膀胱充盈但未及時給予導尿的情況,這樣反復的膀胱過度膨脹易引起逼尿肌肌源性損害。 因此,如何科學選擇間歇時間和導尿次數,提高患者膀胱康復效果和降低尿路感染發生是臨床研究的重點和難點[17]。
有研究顯示,理想的間歇導尿應以安全容量和安全內壓為基準,預防輸尿管反流,保護上尿路[18]。本研究采用時間結合容量型間歇導尿的方式干預腦卒中后IBE 患者,結果顯示,與干預前比較,觀察組排尿量、膀胱容量均明顯增加,殘余尿量明顯降低;與對照組比較,觀察組排尿量、膀胱容量明顯更高,排尿次數、殘余尿量明顯更低,這提示,時間結合容量型間歇導尿方法通過容量刺激促發反射性排尿,自排尿量、膀胱容量增加,殘余尿量、日均排尿次數減少,有助于提高患者膀胱整體功能和降低尿路感染風險。 這與 OZLULERDEN Y 等[19]研究結果一致。 本研究嘗試采用膀胱容量測定儀于排尿前掃描測定膀胱容量,排尿后掃描測定殘余尿量,專科護士、患者及其家屬可全面清晰地知曉膀胱儲尿情況及排尿功能,可幫助患者重新建立排尿反射弧,促進自主排尿功能的恢復[20],同時為合理選擇導尿間歇時間和次數提供參考依據;該導尿方式對于腦卒中后認知功能障礙或植物神經損害較嚴重而無法表達尿意患者的膀胱功能訓練具有重要的意義。
5 小 結
時間結合容量型間歇導尿以患者需求為導向,在科學評估腦卒中后IBE 患者膀胱安全容量的基礎上,根據患者膀胱內尿液情況科學合理進行間歇導尿,可幫助患者重新建立排尿反射弧,促進自主排尿功能的恢復,促進及時排空尿液,有效避免患者膀胱充盈脹滿或膀胱內尿量過少時導尿造成的損傷,可提高患者的生活質量,為回歸家庭創造條件,值得在臨床中推廣應用。

