消腫方聯合康柏西普對糖尿病黃斑水腫患者視功能的影響
王建偉,接傳紅,陶永健
0引言
糖尿病黃斑水腫(diabetic macular edema,DME)是導致糖尿病患者視力喪失的主要原因之一。目前主要采用中心視力來評價DME患者的視功能損害程度,但其并不能反映視功能的所有方面。MAIA微視野計的應用使評價黃斑區視網膜敏感度及固視穩定性成為可能,提高了定量分析黃斑功能的深度。康柏西普治療DME的有效性及安全性已經得到臨床試驗的證實[1-2],中醫藥治療DME是將整體和眼局部辨證相結合,我們前期采用中藥消腫方聯合康柏西普治療DME對提高視功能,延緩黃斑水腫復發取得了較好療效。目前,定量評估中藥對DME患者視功能影響的研究尚未見報道,為研究中藥對視功能的可能作用環節,本研究利用光相干斷層掃描(OCT)及微視野計初步探討消腫方聯合康柏西普治療DME對患者視功能的影響。
1對象和方法
1.1對象選取2017-01/10在我院確診為DME的患者40例40眼,其中男14例,女26例;平均年齡59.95±11.08歲,平均糖尿病病程15.79±7.13a。隨機雙盲分為兩組,治療組患者20例20眼采用康柏西普聯合消腫方治療,對照組患者20例20眼采用康柏西普聯合安慰劑治療。兩組患者性別構成比、年齡、糖尿病病程、基線最佳矯正視力和黃斑中心視網膜厚度(CRT)等一般資料比較,差異無統計學意義(P>0.05,表1),具有可比性。本研究通過中國中醫科學院眼科醫院倫理委員會審查,入組患者均對本研究知情同意并自愿簽署知情同意書。

表1 兩組患者基線資料的比較
1.1.1納入標準(1)臨床診斷明確,糖尿病診斷符合世界衛生組織公布的糖尿病診斷標準(2014年),糖尿病視網膜病變分期標準符合中華醫學會眼科學分會眼底病學組制定的《我國糖尿病視網膜病變臨床診療指南(2014年)》,糖尿病黃斑水腫分級標準參照《糖尿病黃斑水腫(DME)國際分級標準(2003年)》;(2)OCT檢查存在黃斑水腫,CRT≥300μm;(3)ETDRS視力表檢查基線BCVA字母數為24~78(20/320~20/32);(4)中醫辨證標準參照“中醫虛證辨證參考標準”(中西醫結合虛證與老年病研究專業委員會)、《中醫臨床診療術語》(國家技術監督發布GB/T16751-1997),屬脾腎陽虛兼瘀阻目絡型;主癥:視物模糊,視物變形;次癥:手足涼麻,畏寒肢冷,腰膝酸軟,神疲乏力,五更泄瀉等(主次癥各1項);舌象:舌淡胖,苔白滑,或舌紫暗;脈象:脈沉細。
1.1.2排除標準(1)屈光間質欠清,難以進行眼底觀察者;(2)已行玻璃體腔注射抗血管內皮生長因子(VEGF)或激素類藥物、格柵光凝、局部光凝、全視網膜光凝治療中的任何一種或數種治療后3mo內者;(3)合并青光眼、視網膜靜脈阻塞、葡萄膜炎、視神經疾病等眼底病者;(4)合并嚴重心腦血管、肝臟、造血系統疾病和糖尿病腎病發生腎功能衰竭的患者,HbA1c≥10%,肝腎功能檢查結果超過正常1.5倍者;(5)合并嚴重危及生命的原發性疾病及精神疾病患者;(6)妊娠或哺乳期婦女;(7)正在參加其他藥物臨床試驗者。
1.2方法
1.2.1治療方法治療組患者采用玻璃體腔注射康柏西普聯合消腫方治療;對照組患者采用玻璃體腔注射康柏西普聯合安慰劑治療。兩組患者均行玻璃體腔注射康柏西普1次。治療組患者口服中藥顆粒消腫方3mo,組成成分包括生黃芪、桂枝、白術、茯苓、仙靈脾、丹參等,每袋6g,每次1袋,每日2次沖服。對照組患者口服與消腫方藥物外觀、氣味基本一致的安慰劑顆粒3mo,每袋6g,每次1袋,每日2次沖服。
1.2.2觀察指標隨訪3mo,觀察兩組患者BCVA(ETDRS視力表檢查)、CRT(OCT檢查)情況,并采用MAIA微視野計檢測視網膜敏感度(平均閾值AT)和固視穩定性(P1、P2)。
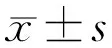
2結果
2.1兩組患者治療前后BCVA和CRT情況治療3mo時,治療組和對照組患者BCVA分別較基線提高4(-1,11.5)、0(-4,0.75)字母,差異有統計學意義(U=124,P=0.04),CRT分別較治療前下降123.5±42.61、18.1±12.84μm,差異有統計學意義(t=2.369,P=0.023)。
2.2兩組患者治療前后視網膜敏感度情況治療前后,兩組患者視網膜敏感度無組間差異性和組間與時間交互效應,但具有時間差異性(F組間=2.202,P組間=0.146;F時間=17.982,P時間<0.001;F組間×時間=2.922,P組間×時間=0.096)。治療后兩組患者視網膜敏感度均輕度增加,但對照組治療后各時間點視網膜敏感度與治療前差異均無統計學意義(P>0.05),治療組治療后各時間點視網膜敏感度與治療前差異均有統計學意義(P<0.05),且治療2mo時視網膜敏感度最高(表2)。

表2 兩組患者治療前后視網膜敏感度情況
2.3兩組患者治療前后固視穩定性的變化治療前后,兩組患者P1、P2均有時間差異性,但無組間及組間與時間交互效應(P1:F組間=0.635,P組間=0.431;F時間=5.914,P時間=0.02;F組間×時間=3.832,P組間×時間=0.058;P2:F組間=0.322,P組間=0.573;F時間=4.223,P時間=0.047,F組間×時間=0.050,P組間×時間=0.825),見表3。兩組患者治療后各時間點P1、P2較治療前變化見表4。治療1、3mo時,兩組患者P1較治療前變化值(△P1)差異無統計學意義(P>0.05);治療2mo時,治療組P1較治療前變化值(△P1)大于對照組,差異有統計學意義(P<0.05)。治療1、2、3mo時,兩組患者P2較治療前變化值(△P2)差異均無統計學意義(P>0.05)。

表3 兩組患者治療前后固視穩定性

表4 兩組患者治療前后P1和P2變化情況 [M(P25,P75),%]
3討論
DME患者黃斑區視功能大多通過Snellen或ETDRS等視力表測得的中心視力來評價,但無法對視功能進行定量的細致評價[3]。視網膜敏感度作為一個量化的黃斑中心凹視功能檢測值,相較視力而言,能夠更準確地提供黃斑中心凹視功能改變程度的具體信息。固視穩定性異常與影響患者視覺相關生活質量的閱讀速度減慢強相關[4],黃斑疾病患者固視穩定性受損,因此固視穩定性是評估黃斑疾病患者視功能的一個重要參數[5]。研究表明,微視野參數對評估黃斑疾病的視功能異常是敏感有效的[6]。
SAILING研究為一項康柏西普治療DME的多中心、隨機、雙盲、Ⅲ期臨床試驗,證實康柏西普1+PRN方案可顯著改善患者視力,且具有良好的耐受性。本研究通過玻璃體腔注射康柏西普1次,聯合中藥消腫方或安慰劑治療,利用微視野計定量分析消腫方聯合康柏西普治療DME隨訪中視網膜敏感度及固視穩定性(P1、P2)的變化,為評估中藥及康柏西普治療DME提供了新的更全面的視功能信息,探討了消腫方對視網膜敏感度及固視穩定性的影響。MAIA微視野計可提供特定位置精確定量的視網膜功能信息及與這一解剖位置相關的內容,已被成功應用于定量評估DME黃斑中心缺陷。本研究分別在治療前、治療1、2、3mo采集MAIA微視野參數,用以觀察視網膜敏感度及固視特征的改變。兩組患者治療后均有輕度視網膜敏感度提高,但治療后視網膜敏感度的改善僅在中藥聯合治療組有顯著性差異,而在對照組沒有顯著性差異。這一結果與既往多數研究結果不同,分析原因一方面可能是由于本研究樣本量較小,造成選擇性偏倚,另一方面可能是由于既往研究多應用MP-1微視野計,而本研究采用了MAIA微視野計,不同微視野計的原理及程序設計有所不同,測量的視網膜敏感度范圍也不同(0~20dB和0~36dB)[7]。
反應固視穩定性的P1、P2值對應閱讀視野4°×2°范圍,可以反映視覺品質的高低。本研究中,兩組治療對固視穩定性均有積極作用,消腫方聯合康柏西普治療對固視穩定性的影響優于安慰劑聯合康柏西普治療,維持固視穩定的時間更長,表明消腫方對黃斑功能有積極的影響。同時,我們觀察到兩組患者BCVA均提高,CRT均下降,與微視野計固視特征檢查結果一致,表明固視穩定性和自我感知的視覺功能表現一致,在治療后患者的自我感覺如閱讀、手工工作等更舒適,表明黃斑功能提高強烈影響患者自我感知的健康狀態。本研究結果間接表明固視穩定性可能是視功能的重要預測因素之一。MAIA微視野計對評估DME干預效果是有效的。國外學者已成功應用MP-1微視野計評估曲安奈德及雷珠單抗注射后,視網膜敏感度及固視穩定性的改變。Karacorlu等[8]發現在玻璃體腔注射曲安奈德后30d,MP-1微視野計檢測視網膜敏感度顯著提高,固視位置明顯改善,固視穩定性有所改善。Seidensticker等[9]評估了雷珠單抗治療DME后對固視穩定性與其它功能、形態的影響,發現治療后固視和固視穩定性明顯改善,而視網膜敏感度沒有明顯改變,進而推斷在DME治療期間,固視和固視穩定性可能是DME治療早期參數,在視網膜敏感度之前發生改變。我們的研究結果與Seidensticker 等[9]報道相似,兩組患者經治療后固視穩定性均改善,且消腫方有助于維持固視穩定性,但兩組患者視網膜敏感度均輕度提高,組間未表現出統計學差異。我們推測在微視野計檢測發現視網膜敏感度改變之前,固視穩定性可能是評估早期視功能改變的參數。
綜上所述,本研究結果表明,消腫方聯合玻璃體腔注射康柏西普治療DME,有助于維持固視穩定性。此外,微視野計提供了直接比較視網膜病變、心理生理測量和客觀評價固視穩定性的可能,可有效評估黃斑中心視功能,加強DME管理,提供重要的額外的有用信息[10]。臨床中對DME進行干預治療后,可以采用微視野計對視功能進行準確、有效的定量評估。

