熒光素血管造影與光學相干斷層掃描血管成像對比研究糖尿病視網膜病變
李小鳳,高 健,廖榮豐
糖尿病(diabetes mellitus,DM)是一種臨床常見的慢性內分泌疾病,近年來發病率有逐漸升高的趨勢,其并發癥會明顯影響生活質量甚至威脅生命健康,其中眼部并發癥中糖尿病性視網膜病變(diabetic retionopathy,DR)屬于較為常見的一種,作為嚴重的致盲性疾病,及早診斷和處理是治療的重要原則,眼底熒光素血管造影(fundus fluorescein angiography,FFA)作為DR診斷的金標準,能夠清楚地顯示DR的眼底各種表現,如微血管瘤、毛細血管無灌注區、視網膜新生血管及毛細血管滲漏。但FFA 因需要靜脈注射造影劑,屬于有創檢查,存在惡心嘔吐、過敏甚至休克等不良反應的風險。光學相干斷層掃描血管成像(optical coherence tomography angiography,OCTA)是一項無創血流成像技術,具有快速、便捷、高分辨率的特點,可運用于多種眼底疾病的診斷,為DR的診斷提供了新的途徑。該研究將DR的FFA與OCTA的影像學特征做出對比,分析兩者的圖像特征及診斷一致性。
1 材料與方法
1.1 一般資料本研究選取2017年12月~2020年1月于安徽醫科大學第一附屬醫院眼科就診的DM患者86例 (166眼),其中男51例(59.3%), 女35例(40.7%),年齡35~71(53.01±7.17)歲。患者DM病程:6個月~15.5(5.13±1.16)年,本研究進一步將FFA中未檢出眼底改變的DM患者26例(26只眼)納入實驗組,另選取年齡、性別相匹配的無眼底疾病者15例(25只眼)為對照組,男9例(15只眼,60.0%),女6例(10只眼,40%),年齡36~62(52.71±7.01)歲,兩組年齡、性別間差異無統計學意義 (P>0.05)。
1.2 納入標準和排除標準納入標準:① 于眼科就診的DM患者,能較好地配合所需檢查;② 均接受FFA和OCTA檢查。排除標準:① 眼部手術史和外傷史;② 萄膜炎癥、視網膜靜脈阻塞、老年黃斑變性、青光眼等眼部其他疾病;③ 其他全身疾病;屈光間質渾濁。本研究在患者和家屬知情同意后進行, 并經醫院倫理委員會批準。
1.3 方法
1.3.1FFA檢查 檢查前向患者及其家屬詳細講述檢查的目的、方法和可能出現的不良反應, 所有患者及其家屬均知情同意, 并簽署知情同意書。檢查前囑患者口服 4 mg馬來酸氯苯那敏、10 mg甲氧氯普胺,運用復方托吡卡胺滴眼液對患者進行散瞳,0.5~1 h后,雙眼瞳孔直徑為6~8 mm后,采用Topcon(日本拓普康公司)眼底照相機進行拍照檢查,Heidelberg HRA(德國海德堡公司)眼底造影機器進行自發熒光和無赤光拍攝,用5 ml稀釋熒光素鈉注射液靜脈注射,進行過敏試驗,若10 min后無異常,則開始檢查,5 s內靜脈注射3 ml熒光素鈉注射液,并按下計時,進行眼底拍攝,連續拍攝1 min,主照眼為病變較重的眼,拍攝后極部、上方、下方、顳側、顳上、顳下、鼻側、鼻上、鼻下9個方位,然后兩眼交替拍攝,拍攝時間為15 min。
1.3.2OCTA檢查 囑患者正坐于OCTA儀器前,采用內注視法檢查,運用Avanti RTVue XR(美國Optovue公司)OCTA機器中的Angio Vue Retina 6 mm×6 mm掃描模式,視盤4.5 mm×4.5 mm掃描模式對患者進行黃斑及視盤掃描, 所有FFA和OCTA檢查均由同1名操作熟練的眼科技師完成,所有影像資料結果送由同1名眼底病醫師進行閱片,以保證檢查以及讀片的一致性。
1.3.3診斷標準 參照《我國糖尿病視網膜病變臨床診療指南(2014年)》[1]中DR診斷標準,分為非增殖性糖尿病視網膜病變( non-proliferative DR,NPDR) 和增殖性糖尿病視網膜病變(proliferativeDR,PDR)。NPDR分為:Ⅰ期(輕度NPDR):僅有毛細血管瘤樣膨出改變;Ⅱ期(中度NPDR):介于輕度到重度之間的視網膜病變,可合并視網膜出血、硬滲和(或)棉絮斑;Ⅲ期(重度NPDR):每象限視網膜內出血≥20個出血點,或者至少2個象限已有明確的靜脈串珠樣改變,或者至少1個象限視網膜內微血管異常。PDR分為:Ⅳ期視網膜或視乳頭新生血管;Ⅴ期出現纖維增殖;Ⅵ期牽拉性視網膜脫離;Ⅳ、Ⅴ和Ⅵ期可合并或不合并玻璃體出血。
1.3.4觀察指標 ① 比較兩種檢查診斷DR的病例數;②比較FFA和OCTA檢出DR黃斑區拱環結構改變、黃斑水腫、視網膜微血管瘤、視網膜新生血管、無灌注區的病例數;③對比實驗組與對照組OCTA黃斑區FD-300,旁中心凹淺層、深層血流密度和視盤周圍區域血流密度。
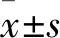
2 結果
2.1 FFA與OCTA關于DR診斷分析對比參照《我國糖尿病視網膜病變臨床診療指南(2014年)》[1]中DR診斷標準,86例(166只眼)DM患者在接受FFA檢查后,存在DR的有140只眼,余26只眼經FFA檢查無明顯眼底改變;在接受OCTA檢查后存在DR的有135只眼,余31例未見明顯眼底改變,FFA與OCTA診斷DR一致性一般(Kappa=0.514,P<0.001) 。見表1。

表1 FFA 和OCTA對DR的診斷結果分析 (只)
2.2 FFA和OCTA檢出5種DR眼底改變圖像和例數比較兩種檢查方式均能夠觀察到黃斑區拱環改變、黃斑水腫、微血管瘤、新生血管和無灌注區,見圖1。5種眼底改變檢出的例數比較,兩者差異無統計學意義(P>0.05) 。見表2。

表2 FFA與OCTA檢出DR眼底病變比較 (只)
2.3 兩組黃斑區和視盤周圍區域血流參數對比將FFA未檢查出眼底改變的26只眼納為實驗組,與對照組25眼無眼底疾病者OCTA做比較,OCTA檢查結果定量分析顯示,實驗組與對照組比較,FD-300、淺層旁中心凹血流密度、深層旁中心凹血流密度及視盤周圍區域血流密度均降低,差異有統計學意義(P<0.05),OCTA能夠檢測出FFA未能發現的黃斑區和視盤周圍區域血流密度改變。見表3。
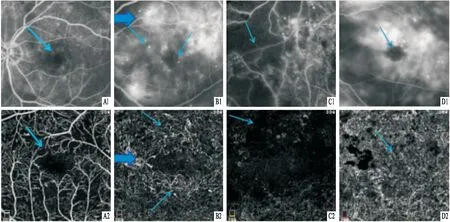
圖1 糖尿病視網膜病變的FFA和OCTA圖像

表3 兩組間FD-300、視網膜旁中心凹血流密度和視盤周圍區域血流密度
3 討論
目前DM在全球范圍內的患病率和發病率急劇攀升,根據國際糖尿病聯盟(IDF)2017年統計數據顯示:全球DM成人患者約有4.25億,預計到2045年,DM患者6.29億,DR作為DM常見并發癥,是一種嚴重的致盲性疾病,極大的影響到了患者的生活,盡早的為患者選擇合適的治療方案,對患者的預后及治療起到至關重要的作用[2-3],所以早期的發現和診斷尤為重要。
FFA作為診斷DR的金標準,它利用熒光素鈉做為造影劑,前臂靜脈快速注入,然后通過眼底照相儀器拍攝或錄像的一種手段,病變在檢查中以點狀熒光、毛細血管充盈缺損、毛細血管局限性擴張、熒光滲漏等為主要的表現形式[4]。同時,通過FFA檢查,能夠對患者眼底改變趨勢有一個全面的了解,能夠觀察到患者是否存在微血管瘤數目增多、毛細血管無灌注區有無增大、熒光素滲漏程度等諸多情況[5]。但由于FFA需要靜脈注射造影劑,屬于侵入性檢查,其存在過敏等風險,且FFA圖像相對于OCTA,分辨率較低,容易受熒光滲漏等影響,檢查時間通常需要10~30 min。而近年來興起的OCTA將這一問題得到了良好的解決,它利用弱相干光干涉儀的基本原理,檢測生物組織不同深度層面對入射弱相干光的背向反射或幾次散射信號,通過掃描,可得到生物組織二維或三維結構圖像。OCTA檢查快捷方便,分辨率高,還可進一步量化血流參數。但 OCTA觀察視網膜范圍有限,且掃描范圍越大,成像效果越差; 而且 OCTA 因為沒有造影劑滲漏,降低了其對視網膜血管屏障功能的觀察能力[6]。
本研究中,FFA與OCTA對于DR診斷一致性一般,對于眼底病變檢出具有一致性,這與相關研究[7-9]的結果相符。兩者檢查方式的圖像各有其特點,其中黃斑區拱環結構改變,FFA圖像顯示欠佳,易受熒光滲漏影響;對于黃斑水腫FFA與OCTA圖像形態較為相似,但由于熒光劑滲漏影響FFA圖像清晰度;視網膜微血管瘤則在FFA中顯示較為清楚,較為敏感[10],FFA顯示得部分微血管瘤在OCTA未能觀察到,OCTA確定的微動脈瘤比FFA少,這與Salz et al[11]的研究相符合;對于視網膜新生血管,FFA與OCTA則顯示范圍大體一致,但OCTA顯示較為清晰,能夠大致顯示出新生血管形態;無灌注區在OCTA顯示比較局限,范圍小,而FFA顯示范圍大,清晰,可以很好地指導利用視網膜光凝術對DR患者進行后續的治療。
本研究中,將FFA未發現黃斑區和視盤區眼底改變的DM患者納入實驗組,與對照組比較,黃斑區FD-300、淺層旁中心凹血流密度、深層旁中心凹血流密度和視盤周圍區域血流密度均減少,這表明實驗組與正常人比較,黃斑區和視盤區有缺血性改變,說明OCTA能夠檢測出FFA未發現黃斑區和視盤周圍區域血流改變。鄭丹 等[12]研究也佐證了這一說法。Gildea[13]的研究表明OCTA能夠定量評估糖尿病眼的微脈管系統。它已經顯示出在有或沒有臨床上明顯的DR的眼睛中檢測早期微血管變化的能力。還顯示它可以檢測到旁中心凹無血管區域的進行性變化和血流灌注密度。它提供了單個視網膜血管網絡的三維可視化,從而增強了我們對深層脈管系統在DR和黃斑病變發病機理中的作用的理解。所以運用OCTA可以為早期DM患者的眼底改變提供新的觀察指標。
綜上,OCTA與FFA在DR檢查和診斷中相輔相成,OCTA不能代替FFA,但對 FFA有較好的補充和完善作用,這為DR提供了新的觀察指標和診斷篩查方法,對醫生評估患者病情、制定治療方案及調整預后干預措施等均有重要意義。

