fMRI 評價加味芍藥甘草湯改善急性共同性內斜視1 例
呂小利,陳義磊,陶津華,邵毓,繆晚虹
隨著電子產品的普及,持續近距離工作可引起眼內直肌張力增加,以及調節和輻輳功能障礙,從而引發雙眼視功能異常[1]。如果雙眼融合范圍低于正常水平[2],則容易誘發急性共同性內斜視(acute acquired concomitant esotropia,AACE),造成復視。急性獲得性共同性內斜視是兒童和成年人群均可發生的一種臨床少見斜視,特征為突然出現的共同性內斜視,伴有同側水平復視,各個方向斜視度一致,眼球運動正常,具有一定的雙眼視功能[3-5]。其病因可能與融合機能破壞、近視、調節、過度用眼、隱斜視、身體狀態或精神因素等有關[6]。發病率和患病率至今尚無人群統計,文獻主要集中于病例系列研究[7]。目前,針對AACE 有手術、肉毒素局部注射、佩戴三棱鏡等治療措施[8]。而一些輕度的AACE 患者希望通過改善自身功能來緩解癥狀,面對這類患者,需要仔細分析病史、結合臨床雙眼視功能數據及影像學資料,發揮中醫藥優勢,給予正確的診斷和治療。現報道運用加味芍藥甘草湯改善AACE 1 例。
1 臨床資料
鄭某,女性,44 歲,會計。因“雙眼視遠復視1 年余” 于2019 年3 月12 日至上海中醫藥大學附屬曙光醫院眼科門診就診。患者急性發病,外院查頭顱MRI 正常(2018 年3 月21 日)。于上海多家醫院眼科就診,三棱鏡+馬氏桿檢查示:33 cm 檢查,右眼注視+5 PD,左眼注視+5 PD;5 m 檢查,右眼注視+2 PD,左眼注視+2 PD(2018 年4 月16 日)。診斷:雙眼外展神經不全麻痹;干眼;復視。給予活血化瘀、營養神經藥物和緩解眼部干澀的眼藥水,癥狀無緩解。
后就診于上海中醫藥大學附屬曙光醫院,眼科檢查:雙眼矯正視力-5.25 DS→1.0;眼壓正常。第一眼位正,遮蓋試驗顯示內隱斜,眼部未發現器質性病變。眼軸(IOL master):右眼25.36 mm,左眼25.17 mm;角膜曲率:右眼44.64/44.94 D,左眼44.64/45.18 D;worth 四點提示,視遠時無雙眼單視;雙眼視功能:遠眼位和近眼位均為+19 PD,雙眼遠眼位外融合功能減退(表1)。既往無頭部外傷史,無糖尿病、高血壓病史,有焦慮病史(未服藥)。患者全身癥狀主要表現為焦慮,入睡困難,舌質淡紅,苔薄白,脈略沉細。西醫診斷(修正診斷):雙眼復視,急性共同性內斜視;中醫診斷:雙眼通睛(肝郁血虛,經絡攣滯證)。治療:(1)托吡卡胺滴眼液,每晚睡前3 滴,間隔5 min;(2)降低視近眼鏡度數為-3.75 DS(雙眼);(3)中醫藥治療,予加味芍藥甘草湯(柴胡10 g、炙甘草20 g、芍藥20 g、五味子6 g),14 劑,每日1 劑,分早晚2 次口服;3 d 后隨訪患者,訴睡眠狀況較前明顯好轉,復視癥狀上午有好轉。
二診(2019 年4 月16 日):訴睡眠改善,復視明顯好轉,下午仍有癥狀。查體:遮蓋試驗(-),綜合驗光結果,右眼-4.75 DS/-0.50 DC×65°→1.0;左眼-4.75 DS/-0.50 DC×140°→1.0。舌紅苔薄黃,脈細。考慮氣郁化火,酌加郁金行氣解郁,清心涼血;服用中藥后患者睡眠改善,考慮和芍藥甘草湯柔肝解痙,調和肝脾,臟腑陰陽氣血調和,心神得以濡養有關。因此調整處方:柴胡10 g、炙甘草10 g、芍藥10 g、郁金10 g,14 劑,用法同前。余治療同前。
三診(2019 年5 月7 日):訴睡眠正常,復視癥狀下午用眼多時偶爾出現。查體:驗光度數同二診。眼位正,遮蓋試驗(-)。舌脈無特殊。效不更方,繼續原方14 劑,用法同前。余治療同前。
四診(2019 年5 月21 日):訴下午偶有復視。查體同前,視功能檢查:患者看遠斜視度較前減少3 PD,看遠外融合功能好轉明顯,AC/A 明顯降低,調節反應正常,調節幅度略有提高(表2)。舌脈無特殊。繼原方14 劑,用法同前。余治療同前。繼續隨訪觀察。
五診(2019 年7 月9 日):患者自行停中藥1 個月后復視癥狀再次出現來診。查體:遮蓋試驗(+)。綜合驗光結果,右眼-5.25 DS/-0.50 DC×65°→1.0,左眼-5.50 DS/-0.50 DC×140°→1.0。舌紅苔薄,脈細。正值小暑,患者脈仍較細,乃氣血鼓動不足,予原方加黃芪30 g 補中益氣,14 劑,用法同前。余治療同前。
隨訪(9 個月后):患者僅偶有復視癥狀,不影響日常生活和工作。
為了解加味芍藥甘草湯作用于本病的關鍵環節,在患者知情同意的條件下,分別在治療開始后3 d(2019 年3 月15 日)和治療后2 個月(2019 年5 月14 日)于上海中醫藥大學附屬曙光醫院放射科行功能核磁共振檢查 (functional magnetic resonance imaging,fMRI),獲得的任務態(主視眼-3.00 D 調節刺激下觀看“E”視標)影像數據經spm12 軟件預處理和一階分析,并經過偽發現率 (false discovery rate,FDR)團塊水平矯正后結果示:雙側楔前葉、右側枕中回、右側楔葉、右側矩狀裂及其周圍皮層激活(表3、圖1)。左眼為主視眼,球鏡度數與本例大致相同的正常人-3.00 D 調節刺激下大腦激活圖示:雙側矩狀裂及其周圍皮層、左側枕中回、雙側丘腦激活(表5、圖3)。與正常人的腦區激活圖對比得知,患者腦區激活的范圍和強度均減少,其機制可能與調節集合功能的神經性反饋抑制有關。本例患者治療后激活腦區為雙側小腦8 區、右側矩狀裂及其周圍皮層、右側枕中回、右側島蓋部額下回、頂下緣角回、左側中央旁小葉、右側額中回(表4、圖2)。與治療前對比,腦區激活范圍和激活強度均有增加,激活模式接近正常人。

表1 治療前患者鄭某雙眼視功能資料
表2 治療后患者鄭某雙眼視功能數據
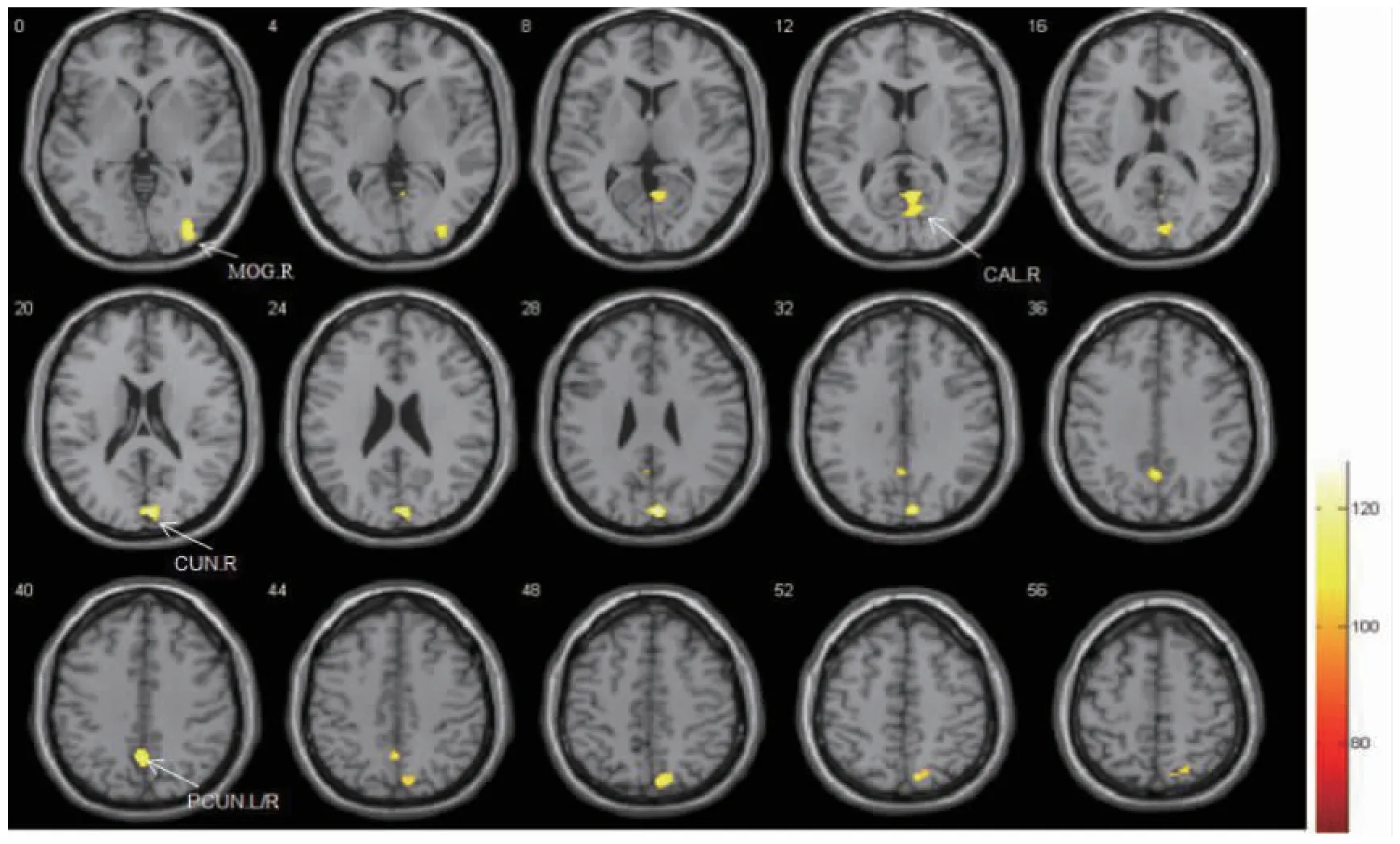
圖1 鄭某治療前視近動用-3.00 D 調節時大腦激活區域各團塊激活的體素范圍圖像。MOG.R 右側枕中回(白色箭頭);CAL.R 右側矩狀裂及其周圍皮層(白色箭頭),CUN.R 右側楔葉(白色箭頭),PCUN.L/R 雙側楔前葉(白色箭頭)
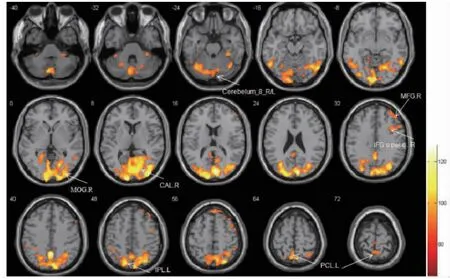
圖2 鄭某治療后視近動用-3.00 D 調節時大腦激活區域各團塊激活的體素范圍圖像。Cerebelum_8_R/L 右/左側小腦8 區 (白色箭頭);MOG.R 右側枕中回(白色箭頭);CAL.R 右側矩狀裂及其周圍皮層(白色箭頭);MFG.R 右側額中回(白色箭頭);IFGoperc.R 右側島蓋部額下回(白色箭頭);IPL.L 頂下緣角回(白色箭頭);PCL.L 左側中央旁小葉(白色箭頭)
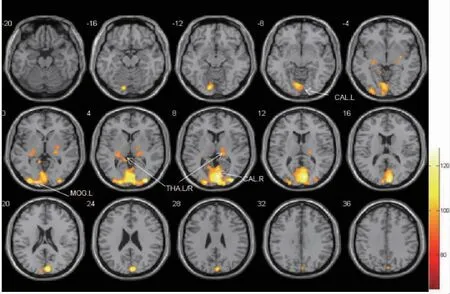
圖3 正常人視近動用-3.00 D 調節時大腦激活區域(左眼為主視眼)各團塊激活的體素范圍圖像。CAL.L 左側矩狀裂及其周圍皮層(白色箭頭);MOG.L 左側枕中回(白色箭頭);THA.L/R 雙側丘腦(白色箭頭);CAL.R 右側矩狀裂及其周圍皮層(白色箭頭)
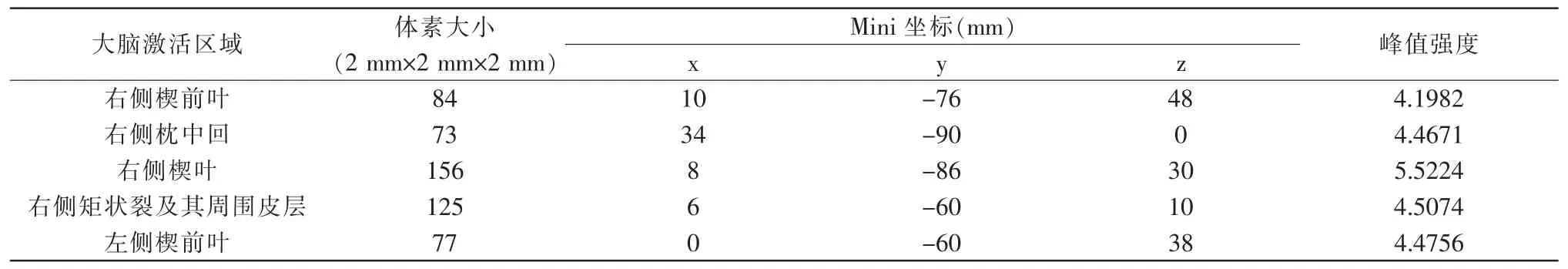
表3 患者治療前視近動用-3.00 D 調節時大腦激活區域
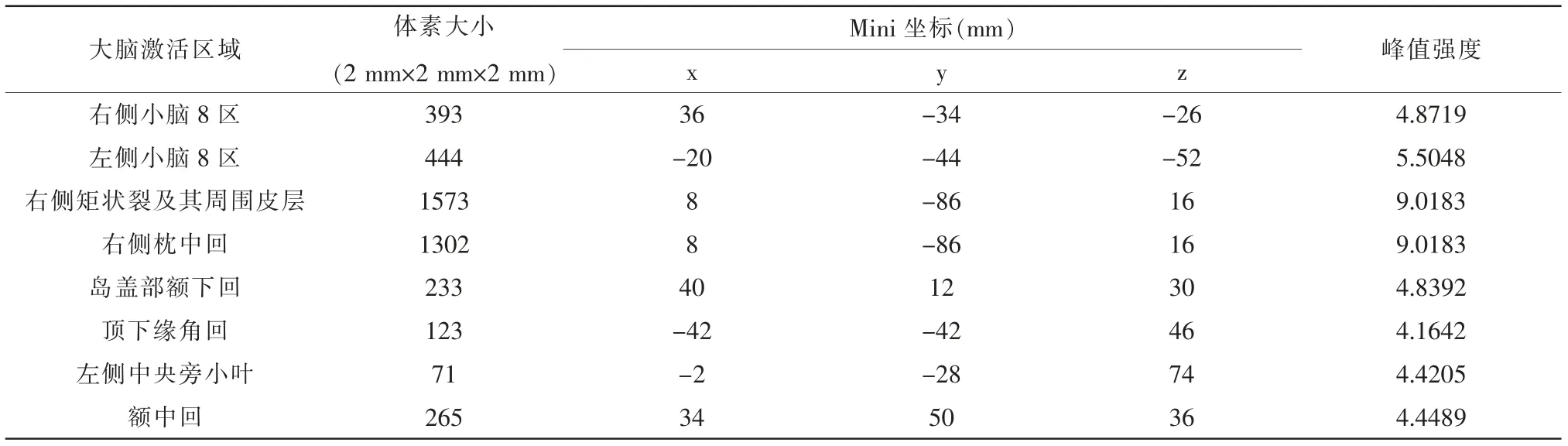
表4 患者治療后視近動用-3.00 D 調節時大腦激活區域
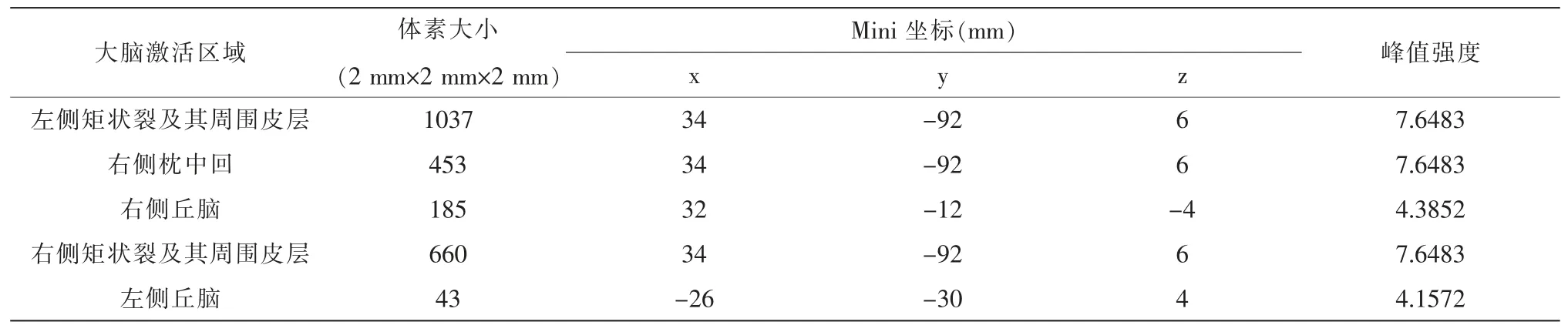
表5 正常人視近動用-3.00 D 調節時大腦激活區域
2 討論
Burian 等[4]于1958 年結合病因和臨床表現將AACE 分為3 種類型:I 型Swan 型,發病原因為雙眼融合功能破壞,如單眼遮蓋或各種原因導致的單眼視力下降,主要累及兒童及年輕人;II 型Franceschtti型,其特點是突然發生的大角度內斜,多伴有輕度遠視,但不存在調節因素,一般認為與身心受到打擊有關;III 型Bielschowsky 型,多發生在≤-5.00 D 的近視患者中,看遠內斜,看近正位或內斜度數較小,不伴外直肌麻痹。也有研究[9]顯示,III 型AACE 遠眼位和近眼位斜視度大小相近。
Bielschowsky 型AACE 的主要原因被認為是未矯正的近視眼,在過度近距離用眼后,誘發調節性輻輳過度,導致眼的集合與分開失衡,外展融合儲備力不足以克服內直肌的張力而引起的內斜視。需與原發性分開不足型內斜視[10]相鑒別,后者內斜視度遠眼位大于近眼位,在健康成人中,有可能由于年齡相關的調節能力下降、AC/A 增加導致相對發散不足。Bruce[11]認為原發性分開不足型內斜視的發生和外展中樞功能不足有關。
本例患者為會計,每天近距離用眼約8 h,平時戴鏡,先出現看遠復視,斜視度較小(+5 PD),隨時間延長斜視度逐漸增大(+19 PD)。患者遠近斜視眼位相等,眼位偏斜程度具有慢性進展過程;復視為水平同側,各個方向物像間距相等;眼球運動正常,無眼外肌麻痹體征;AC/A 為9 PD,遠距離負融像性聚散低于正常范圍,符合Bielschowsky 型[4]的診斷,不同的是本例為近視戴鏡,且遠近斜視眼位相等。
AACE[8]的治療方法根據患者的斜視度,可選擇保守治療或者手術治療,治療措施包括:(1)≤20 PD可選擇保守治療,可選擇三棱鏡矯正、內直肌部位注射肉毒桿菌毒素A、單眼遮蓋;(2)≥20 PD 可選擇手術治療,手術方式可選擇內直肌后徙術、外直肌截短術。但三棱鏡和手術均不能改善患者的融合功能。
AACE,中醫稱“通睛”,出自《世醫得效方》,又名“斗雞眼”“斗睛”。本例患者因長期逼近視物勞心傷神,肝血虧耗;勞瞻竭視致筋脈攣滯,筋經張而不弛,發為本病。結合舌脈,辨證為肝郁血虛,經絡攣滯證。治宜疏肝解郁,柔肝解痙。予加味芍藥甘草湯隨證加減治療,方中芍藥甘草湯出自張仲景《傷寒雜病論》,芍藥、炙甘草柔肝解痙為君,配伍五味子益氣寧心,柴胡疏肝解郁。二診患者復視癥狀已明顯好轉,僅在下午出現,遮蓋試驗陰性,驗光結果左右眼較首診球鏡各減少-0.50 D。可能有以下兩種原因:(1)代償內隱斜的外融合能力有所提高;(2) 假性近視(-0.50 D)部分調節帶動的集合減少,原有的外融合能力尚可代償內隱斜,但仍不能滿足長期用眼需求,因此下午用眼時才出現復視癥狀。治療2 個月后遠外融像性功能較首診時提高,AC/A 降低,患者復視癥狀消失。
推測中藥作用的關鍵環節在于改善了患者的調節功能,因為本例中調節因素在發病過程中起到關鍵作用。分析如下:(1)AC/A 治療前為9 PD,治療后降至1.3 PD,調節反應治療后正常。(2)患者右眼眼軸25.36 mm,曲率44.41D;左眼眼軸25.17 mm,曲率44.58D;根據經驗算法[12]計算雙眼屈光度右眼-3.22 D,左眼-3.20 D,因此雙眼的屈光度約為-3.00D。目前患者視近佩戴-5.00D 的近視鏡片,視近需付出4.50D 的調節,長時間過度調節可導致調節性輻輳增加引起AACE[13-14]。
根據查閱相關文獻的結果,目前尚缺少中藥干預AACE 的相關臨床研究及功能磁共振機理研究。應用功能核磁共振成像技術,獲得主視眼動用-3.00 D調節時大腦的激活區域。通過治療前后對比,發現治療后大腦的激活區域明顯增多,可能是臨床癥狀好轉的原因。因此認為過度的近距離用眼需求,可能導致“視皮層→額葉眼→腦橋旁正中網狀結構→中腦網狀結構動眼神經核→E-W 核”環路[15]神經沖動釋放異常,進而引起外周肌肉收縮異常導致復視癥狀。加味芍藥甘草湯疏肝解郁,養血健脾,柔肝解痙,其中樞機制可能與增加大腦支配調節和融合的功能有關。

