后三角入路在膽囊結石合并急性膽囊炎患者腹腔鏡下膽囊切除術中應用效果觀察
張園園
河南省郟縣第二人民醫院普外科 467199
膽囊結石是引起急性膽囊炎常見病因,多采用手術進行治療[1]。由于膽囊結石合并急性膽囊炎患者膽囊常伴有高度腫脹,與周圍組織粘連,甚至存在結石嵌頓,解剖時易造成出血及膽管損傷,被認為是腹腔鏡膽囊切除術相對禁忌證[2-3]。如何在保證安全前提下,取盡結石一直是膽道外科研究熱點與難點。本文選取76例膽囊結石合并急性膽囊炎患者,觀察后三角入路腹腔鏡下膽囊切除術中應用效果,報道如下。
1 資料和方法
1.1 一般資料 選取2016年3月—2019年1月我院收治的76例膽囊結石合并急性膽囊炎患者,根據入路方法不同分為兩組,各38例。其中后三角組女18例,男20例,年齡26~58歲,平均年齡(37.92±5.91)歲,發病至就診時間1~3d,平均時間(1.21±0.09)d,美國麻醉師協會分級(ASA)Ⅰ級32例,Ⅱ級6例;膽囊三角組女21例,男17例,年齡27~60歲,平均年齡(37.58±5.21)歲,發病至就診時間1~3d,平均時間(1.23±0.10)d,ASA分級Ⅰ級29例,Ⅱ級9例。兩組資料(性別、ASA分級、年齡、發病至就診時間)等均衡可比(P>0.05)。
1.2 納入及排除標準 (1)納入標準:均依據體征、CT等檢查確診;非妊娠期患者;入組前6個月無腹部手術史;認知功能正常。(2)排除標準:心、肺功能嚴重異常者;膽管外結石患者;合并急性胰腺炎患者;不能耐受手術者;橫膈疝;彌漫性腹膜炎伴腸梗阻;腹部疝。
1.3 方法
1.3.1 麻醉與戳孔:兩組均采用氣管插管全身麻醉,常規消毒皮膚,鋪無菌巾。臍下切開1cm,仔細放置氣腹針,應用氣腹機以恒定速度充入二氧化碳,建立氣腹,維持11~14mmHg(1mmHg=0.133kPa)腹內壓,拔針,置入10mm Troacr,觀察術野,經鎖骨中線右肋下、劍突做5、10mm切口,內鏡監視下置入對應Troacr,送入相應器械。
1.3.2 后三角組:經膽囊后三角入路。觀察腹腔膽囊局部粘連、腫大情況,若膽囊腫大影響三角區暴露,先實施膽囊底部穿刺減壓,或膽囊頸部、膽囊管結石嵌頓操作困難,亦先穿刺減壓膽囊底部,以利于鉗夾;若膽囊與大網膜、腸管粘連,先應用電鉤分離粘連。左手抓鉗提起膽囊壺腹,以顯露肝門、膽囊三角,仔細觀察辨別肝外膽道,適當左上旋轉膽囊壺腹,由粗變細為膽囊管位置,以該位置作為分離起點,此時可見清晰的膽囊后三角。緊貼分離點,應用電鉤謹慎打開膽囊漿膜、后三角漿膜、哈氏袋,吸引器鈍性同步實施推剝、刮耙、滲液吸除操作,沖洗術野,膽囊后三角刮吸分離至膽囊管、壺腹后壁清晰可辨,膽囊動脈后支注意處理。刮吸分離膽囊前三角至壺腹前后匯合,壺腹間隙至后三角用分離鉗頭端通過,可見膽囊三角前后開窗。窗口邊緣重復刮吸分離,以顯露膽囊管匯入膽總管位置、膽囊動脈,壺腹前后各角度確認“象鼻征”、無大管道進入肝臟、壺腹后空虛,夾閉離斷處理膽囊動脈、膽囊管,剝離切除病灶。若患者三角致密粘連,直接辨認存在難度,切除膽囊時可結合順、逆行實施,直至辨認清晰后再離斷膽囊管。膽囊床充分止血后,置管引流,關閉切口,術中酌情實施膽總管探查術。
1.3.3 膽囊三角組:經膽囊三角入路。先分離膽囊三角內組織結構,處理膽囊動靜脈,再處理膽囊管、膽囊。膽囊床充分止血后,置管引流,關閉切口,術中酌情實施膽總管探查術。
1.4 觀察指標 (1)比較兩組手術一般情況:手術時間、術中出血量、術后住院時間。(2)比較兩組術前、術后12h、術后24h、術后48h血清C反應蛋白(CRP)、腫瘤壞死因子-α(TNF-α)水平:采集外周3ml血標本,以免疫比濁法測定CRP水平,以酶聯免疫吸附法測定TNF-α水平。(3)統計并發癥發生率。

2 結果
2.1 手術一般情況 兩組均成功手術。后三角組手術時間短于膽囊三角組(P<0.05);兩組術中出血量、術后住院時間比較差異無統計學意義(P>0.05)。見表1。
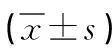
表1 兩組手術一般情況比較
2.2 CRP、TNF-α 兩組術前CRP、TNF-α比較差異無統計學意義(P>0.05);與術前相比,兩組術后12h CRP、TNF-α水平呈現出上升趨勢,術后24h、術后48h CRP、TNF-α水平呈現出降低趨勢,且后三角組術后12h、術后24h、術后48h CRP、TNF-α水平低于膽囊三角組(P<0.05)。見表2。
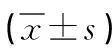
表2 兩組不同時間點CRP、TNF-α比較
2.3 并發癥 膽囊三角組術后3例出血,2例急性胰腺炎,1例膽管炎,后三角組未發生并發癥。后三角組并發癥發生率低于膽囊三角組(15.79%,6/38)(χ2=4.524,P=0.033)。
3 討論
膽囊三角構成包括膽囊管、肝臟面、肝總管,故膽囊三角入路術中需處理膽囊三角內組織結構,操作煩瑣復雜,且炎癥粘連時辨別困難,易誤傷導致并發癥[4-5]。膽囊后三角是相對于前三角而言的,指位于肝十二指腸韌帶內三角形結構,由膽囊后壁壺腹下緣、膽囊管、肝臟面構成,在膽囊切除腹腔鏡手術中具有重要地位,近年來受到人們關注,其漿膜下無膽囊動脈及其分支,間隙填充疏松組織,膽囊動脈后支多位于膽囊床下緣,因此自后三角入路時可避開三角內各種結構,操作難度降低,且從臍孔位置近似水平方向向頭側觀察時,后三角相對膽囊三角寬大,可減少膽囊管對術野遮擋,同時膽囊后壁壺腹部為頂部向下弧形結構,順弧形部位進行深層面解剖時,膽囊壺腹變細位置易于識別,以該位置作為分離起點,解剖位置明確,不易導致并發癥[6-7]。本文結果顯示,兩組術中出血量、術后住院時間比較差異無統計學意義(P>0.05),但后三角組手術時間短于膽囊三角組(P<0.05),與徐華明等[8]報道相符,提示后三角入路腹腔鏡下膽囊切除術能縮短手術時間,這與其無須處理三角內結構、視野相對寬大有關。
急性膽囊炎患者機體存在炎癥,膽囊切除術為一種強烈應激源,亦可誘發炎癥反應,不利于患者術后恢復。本文結果顯示,后三角組術后12h、術后24h、術后48h CRP、TNF-α水平低于膽囊三角組(P<0.05),提示后三角入路腹腔鏡下膽囊切除術能改善患者機體炎癥反應。分析原因發現,三角入路需分離解剖三角內多種組織結構,后三角入路能避免此類操作步驟,對機體刺激減小,炎癥反應較輕。此外本文還發現,后三角組未發生并發癥,并發癥發生率低于膽囊三角組(15.79%)(P<0.05),提示后三角入路腹腔鏡下膽囊切除術能提高手術安全性。
綜上所述,膽囊結石合并急性膽囊炎應用后三角入路腹腔鏡下膽囊切除術,操作相對簡單,視野相對寬大,能縮短手術時間,減輕炎癥反應,提高手術安全性。

