肝硬化患者血清脂聯素、脂多糖、基質金屬蛋白酶-2水平及其診斷價值
(滄州市中心醫院 消化內二科,河北 滄州 061000)
肝硬化是由一種或多種病因長期反復作用導致的肝病終末期[1]。其主要臨床表現為腹脹、消瘦、下肢水腫、貧血等,隨著病情進展,可出現腹水、肝性腦病、消化道出血等嚴重并發癥導致多臟器功能衰竭,甚至死亡[2-3]。我國肝硬化發病原因主要是病毒性肝炎,其中以乙型肝炎和丙型肝炎最為常見。我國每年肝硬化發病率約1.7‰,大多為20~50歲男性,50~60歲男性患者的病死率約1.12‰。全球每年因肝硬化死亡的人數高達120萬,嚴重危害患者的生命健康[4]。因此,肝硬化患者進行早期診斷及治療對延緩患者病情發展、提高患者生活質量具有重要意義。脂聯素(Adiponectin,APN)是由脂肪細胞分泌的細胞因子,具有調節糖脂代謝、增加胰島素敏感性、抗炎、抗氧化等作用[5]。脂多糖(Lipopolysaccharides,LPS)是革蘭陰性菌胞壁內毒素的主要成分,可促進肝纖維化的發生并導致肝損傷[6]。基質金屬蛋白酶-2(matrix metalloproteinase-2,MMP-2)是降解膠原類的特異性蛋白因子,可對肝纖維化程度造成直接影響,是參與降解細胞外基質成分的重要因子[7]。然而,APN、LPS及MMP-2 能否用于診斷肝硬化的研究較少見。本研究旨在探討肝硬化患者血清APN、LPS及MMP-2水平及三者聯合檢測對肝硬化的診斷價值。
1 資料與方法
1.1 一般資料
選取2017年6月—2019年6月滄州市中心醫院消化內科診斷為肝硬化的患者90例作為觀察組。其中,男性53例,女性37例;平均年齡(51.79±6.46)歲;乙型肝炎肝硬化39例,丙型肝炎肝硬化20例,酒精性肝硬化15例,膽源性肝硬化12例,其他肝硬化4例;Child-Pugh分級分為A級31例,B級32例,C級27例。患者均符合肝硬化診斷標準[8]。排除標準:①嚴重凝血功能障礙者;②惡性腫瘤者。選取同期本院健康體檢者30例作為對照組。其中,男性20例,女性10例;平均年齡(52.42±7.65)歲。兩組年齡及性別比較,差異無統計學意義(P>0.05),具有可比性。本研究通過醫院倫理委員會批準,研究對象或家屬均簽署知情同意書。
1.2 方法
清晨抽取研究對象空腹靜脈血5 ml,3 500 r/min離心10 min,取上清液于-70℃保存待測。經DL-ET 32 微生物動態檢測系統采用定量動態濁度法檢測血清LPS水平。測定時,解凍樣品30 min,置于75℃水浴10 min,預熱內毒素定量測定儀,于樣品中加入鱟試劑后進行測定。采用酶聯免疫吸附法檢測血清APN和MMP-2水平。試劑盒購于美國R&D公司,測定時,在室溫中解凍樣品20 min,ELISA試劑盒在室溫中放置30 min。嚴格按照試劑盒說明書進行操作。
1.3 統計學方法
數據分析采用SPSS 22.0 統計軟件。計量資料以均數±標準差 (±s)表示,比較用t檢驗或方差分析,進一步兩兩比較用SNK-q法,繪制ROC曲線,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者血清APN、LPS及MMP-2比較
兩組患者血清APN、LPS及MMP-2比較,經t檢驗,差異有統計學意義(P<0.05),觀察組較對照組高。見表1。
表1 兩組血清APN、LPS及MMP-2比較 (±s)
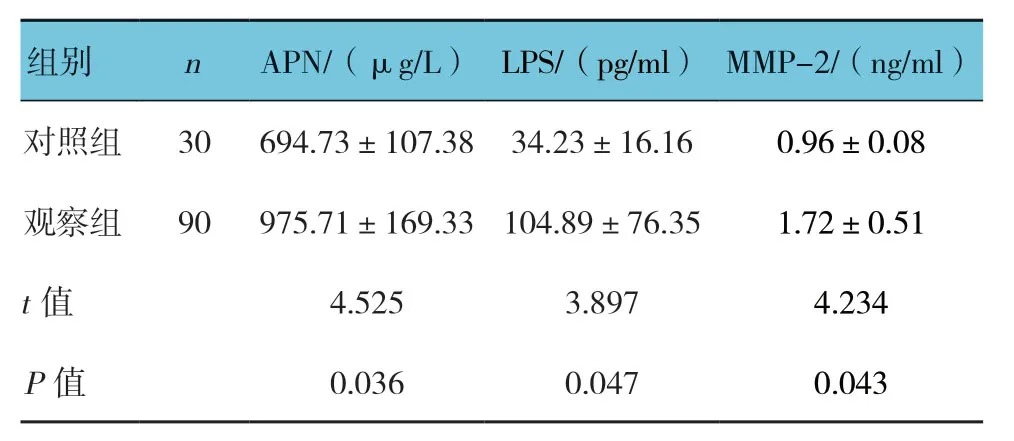
表1 兩組血清APN、LPS及MMP-2比較 (±s)
組別 n APN/(μg/L)LPS/(pg/ml)MMP-2/(ng/ml)對照組 30 694.73±107.38 34.23±16.16 0.96±0.08觀察組 90 975.71±169.33104.89±76.35 1.72±0.51 t值 4.525 3.897 4.234 P值 0.036 0.047 0.043
2.2 不同Child-Pugh分級患者血清APN、LPS及MMP-2水平比較
不同Child-Pugh分級患者血清APN 水平比較,差異無統計學意義(P>0.05)。不同Child-Pugh分級患者血清LPS、MMP-2水平比較,差異有統計學意義(P<0.05),B、C級較A級高,C級較B級高。見表2。
2.3 血清APN、LPS及MMP-2 對肝硬化的診斷價值
繪制血清APN、LPS、MMP-2 單獨或三者聯合診斷肝硬化的ROC曲線,結果顯示:血清APN 診斷肝硬化的最佳截斷值為0.228時,敏感性和特異性分別為75.0%(95%CI:0.687,0.816)和47.8%(95%CI:0.416,0.533);血清LPS診斷肝硬化的最佳截斷值為0.249時,敏感性和特異性分別為79.2%(95%CI:0.728,0.875)和45.7%(95%CI:0.409,0.517);血清MMP-2 診斷肝硬化的最佳截斷值為0.363時,敏感性和特異性分別為66.7%(95%CI:0.594,0.734)和69.6%(95%CI:0.651,0.750);3項指標聯合診斷肝硬化的最佳截斷值為0.645時,敏感性和特異性分別為66.7%(95%CI:0.603,0.742)和97.8%(95%CI:0.951,0.985)。見表3和圖1。
表2 不同Child-Pugh分級患者血清APN、LPS及MMP-2水平比較 (±s)
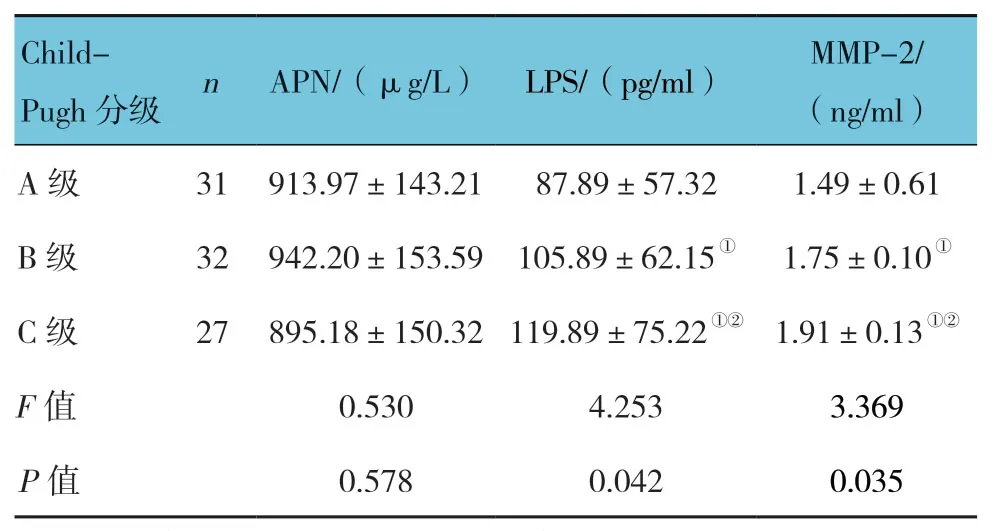
表2 不同Child-Pugh分級患者血清APN、LPS及MMP-2水平比較 (±s)
注:①與A級比較,P<0.05;②與B級比較,P<0.05。
Child-Pugh分級 n APN/(μg/L)LPS/(pg/ml)MMP-2/(ng/ml)A級 31 913.97±143.21 87.89±57.32 1.49±0.61 B級 32 942.20±153.59 105.89±62.15① 1.75±0.10①C級 27 895.18±150.32 119.89±75.22①② 1.91±0.13①②F值 0.530 4.253 3.369 P值 0.578 0.042 0.035
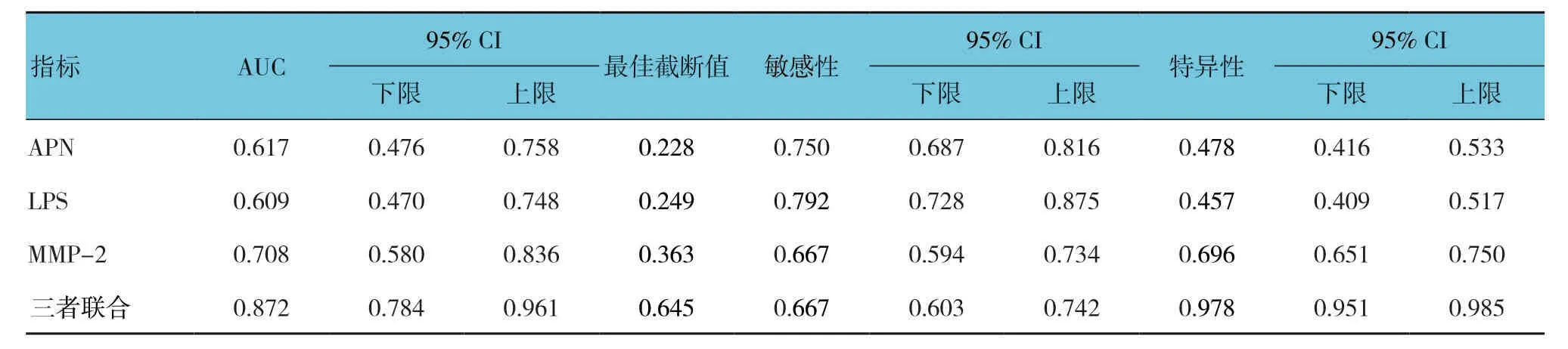
表3 血清APN、LPS及MMP-2 診斷肝硬化的ROC曲線參數
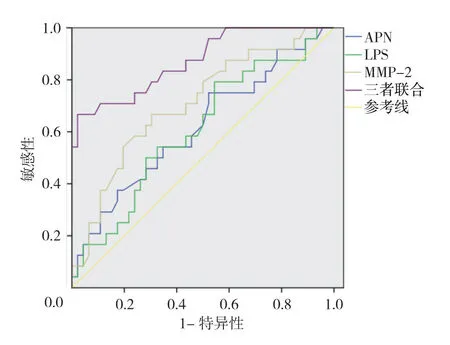
圖1 血清APN、LPS及MMP-2 單獨或聯合診斷肝硬化的ROC曲線
3 討論
肝硬化是各種肝病的終末期臨床表現,大多由慢性肝炎引起[9]。由于感染、消化道出血、肝功能異常等原因,疾病反復發作,病情逐漸惡化或加重,從而出現肝衰竭、門靜脈高壓等嚴重并發癥,可進展為原發性肝癌,對患者生命造成威脅[10-13]。因此,積極尋找準確有效的臨床標志物,早期對肝硬化進行診斷、治療及評估預后具有重要的意義。
APN是由成熟脂肪細胞分泌的一種特有的細胞因子,可改善胰島素抵抗,并發揮抗炎、抗動脈粥樣硬化等作用,在調節糖脂代謝中扮演關鍵角色[14-16]。本研究中,肝硬化患者血清APN 水平高于健康人群,但未隨著Child-Pugh分級加重而升高。其原因可能為肝硬化患者肝臟對APN的代謝清除減少,且受損肝細胞APN 基因及蛋白表達升高,從而升高血清APN水平[17]。因此,血清APN表達升高與肝硬化的發生密切關系。此外,由革蘭陰性菌產生的LPS是具有生物活性的熱穩定物質[18]。健康人群血清中的LPS 主要來自于腸道,經肝臟代謝,而肝硬化患者的腸道菌群紊亂,腸道細菌過度生長,可導致腸道陷入淤血狀態,從而造成LPS 增加[19]。腸道菌群的改變及其產生的LPS 在肝硬化的發生、發展中具有重要作用。同時,MMP-2是MMPs 酶系家族中參與降解細胞外基質成分的重要成員,活化后能降解變性膠原和纖維連接蛋白,而肝硬化是細胞外基質成分過多而肝纖維化持續增生引起的。因此,血清MMP-2水平隨著患者病情嚴重程度的增加而升高[20-21]。本研究結果顯示,肝硬化患者血清LPS、MMP-2水平明顯增高,且隨Child-Pugh分級加重而升高。結果表明,血清LPS、MMP-2水平與肝細胞損害程度關系密切,可作為肝硬化患者病情嚴重程度的診斷指標。臨床上應盡早對肝硬化患者進行診斷治療,防止病情進一步加重,有效控制并發癥的發生。
ROC曲線結果顯示,血清APN、LPS、MMP-2診斷肝硬化的AUC分別為0.617、0.609和0.708,三者聯合診斷肝硬化的AUC為0.872。結果表明,血清APN、LPS及MMP-2 對肝硬化診斷、治療及預后有一定價值,三者聯合診斷較單一指標檢測效果更好,具有更高的臨床價值。
綜上所述,肝硬化患者血清APN、LPS及MMP-2水平顯著升高,且APN、LPS及MMP-2 對肝硬化診斷、治療和預后有一定價值,三者聯合診斷肝硬化具有更高的臨床價值。

