血清胱抑素、降鈣素原及N末端前體腦鈉肽水平評估老年膿毒血癥病情嚴重程度的臨床應用價值
符漢光 李詩陽 呂有凱 馮奇桃
(海南醫學院第二附屬醫院急診科,海南 海口 570311)
在歐美發達國家膿毒血癥(SIRS)的死亡率高達28%〔1〕,尤其在老年人群中,死亡率更高。膿毒血癥涉及炎癥、免疫、凝血等多系統病理改變,一直為重癥醫學領域的研究熱點。重度膿毒血癥指合并器官低灌注壓及功能不全,在膿毒血癥中發生率約為9%〔2〕,膿毒血癥休克指合并收縮壓<90 mmHg或平均動脈壓<65 mmHg或比基礎血壓下降40 mmHg以上,發生率約占3%〔3〕,膿毒血癥向重度膿毒血癥及膿毒血癥休克轉變包含了很多的復雜機制,目前臨床研究尚未完全明確。早期診斷、早期干預為預防及糾正器官衰竭、休克降低膿毒血癥死亡率的關鍵所在。胱抑素(Cys)C為半胱氨酸蛋白酶抑制劑,小分子堿性非糖化蛋白質,為一種反映腎小球濾過率變化的理想內源性標志物。降鈣素原(PCT)是降鈣素的前肽物質,為臨床應用廣泛的感染性指標。N末端前體腦鈉肽(NT-proBNP)為心室分泌的多肽類心臟激素,由32個氨基酸構成,與心力衰竭關系密切。在重度膿毒血癥及感染性休克中對心肌損傷尤為敏感。本研究旨在探討CysC、PCT及BNP血清水平在評估老年膿毒血癥患者病情嚴重程度的臨床應用價值。
1 對象與方法
1.1一般資料 128例臨床確診的老年膿毒血癥患者來源于2017年1月至2019年1月海南醫學院第二附屬醫院重癥監護室住院患者,根據病情嚴重程度分為膿毒血癥組67例,其中男49例,女18例,年齡62~77歲,平均(70.3±5.4)歲;重度膿毒血癥組32例,其中男23例,女9例,年齡63~75歲,平均(71.9±5.8)歲;膿毒血癥休克組29例,其中男19例,女10例,年齡61~78歲,平均(71.5±5.2)歲。3組年齡、性別構成無統計學差異,具有可比性(P>0.05)。排除惡性腫瘤、原發性腎功能不全、心肌梗死患者。研究對象簽署知情同意書享有知情權。
1.2診斷及分組標準 膿毒血癥診斷標準參考重癥醫學會(SCCM)及歐洲重癥醫學會(ESICM)發布的3.0版相關診斷標準〔4〕,分組標準:重度膿毒癥指合并器官低灌注或器官功能不全,低氧血癥,代謝性酸中毒,格拉斯哥昏迷量表(GCS)評分下降≥3個點;膿毒性休克指膿毒癥合并收縮壓<90 mmHg或平均動脈壓<65 mmHg或比基礎血壓下降40 mmHg以上。
1.3研究方法 詳細記錄研究對象體溫、血壓、心率、呼吸等生命體征資料及基礎疾病,并于患者入院24 h內取血檢測血清CysC、PCT及NT-proBNP濃度及血常規、血氣分析、常規生化等,對患者行急性生理與慢性健康評估(APACHEⅡ),并根據28 d內疾病預后分為存活組(86例)及死亡組(42例),比較兩組入院時、治療3 d及5 d后血清CysC、PCT及NT-proBNP濃度。
1.4實驗室檢查 CysC檢測方法為酶法,全自動生化分析儀為HITACH7600,試劑盒由寧波美康生物有限公司提供,PCT及NT-proBNP檢測方法均為電化學發光法,全自動電化學發光儀為羅氏Elscsys2010,當日室內質量控制監測結果的有效性。
1.5統計學處理 采用統計學軟件SPSS22.0進行方差分析和組間兩兩比較SNK法。
2 結 果
2.13組血清CysC、PCT及NT-proBNP濃度及APACHEⅡ評分比較 3組血清CysC、PCT及NT-proBNP濃度及APACHEⅡ評分均有統計學差異(P<0.001),膿毒血癥、重度膿毒血癥、膿毒血癥休克組血清CysC、PCT及NT-proBNP濃度及APACHEⅡ評分依次升高,任意組間均有統計學差異(P<0.05)。見表1。
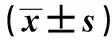
表1 3組血清CysC、PCT及NT-proBNP濃度及APACHEⅡ評分比較
2.2不同預后膿毒血癥患者各時段CysC、PCT及NT-proBNP濃度比較 存活組入院前、治療3 d、5 d后CysC、PCT及NT-proBNP濃度依次降低,差異均有統計學意義(P<0.001);死亡組入院前、治療3 d、5 d后CysC、PCT及NT-proBNP濃度均無統計學差異(P>0.05)。見表2。
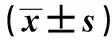
表2 不同預后膿毒血癥患者各時段CysC、PCT及NT-proBNP濃度比較
3 討 論
膿毒血癥系感染引起的全身炎癥反應綜合征,為重癥醫學常見危重癥。患者病情進展迅速,易誘發多器官衰竭及膿毒性休克,死亡率可高達25%~63%〔5〕,尤其在老年患者中,多基礎疾病,免疫力低下,死亡率更高。膿毒血癥發病機制復雜,涉及炎癥的瀑布級聯反應、免疫功能障礙、凝血功能損傷等多系統病理改變〔6〕,預判患者病情嚴重程度,早期對癥干預為降低膿毒血癥死亡率的關鍵所在。APACHEⅡ評分主要收集患者癥狀、體征及一些生化指標對膿毒血癥病情進行評估,設計合理、準確,但其涉及指標相對較多,對快速評價膿毒血癥患者病情的嚴重程度有一定的局限性〔7〕,尋找快速、簡單、敏感、準確的膿毒血癥病情評估指標一直為重癥醫學研究的熱點。
本研究表明,監測血清CysC、PCT及NT-proBNP濃度能較好地反映膿毒血癥疾病的嚴重程度。急性腎功能損傷為老年膿毒血癥尤其重癥膿毒血癥最為常見的并發癥〔8〕,大量的炎癥介質促使腎血管微血栓形成,引起腎小球灌注壓及濾過率的大幅降低,預后極差。CysC對于腎小球濾過功能的變化兼具敏感性及特異性〔9〕,患者早期腎損傷可導致膿毒血癥患者血清CysC顯著升高。PCT由甲狀腺C細胞合成分泌,無激素活性,由116個氨基酸組成,正常生理狀態下PCT濃度極低,病理狀態下多器官可合成分泌PCT,細菌脂多糖可誘導PCT釋放,6~24 h可達峰值。PCT為非甾體類抗炎物質,在細胞因子網絡調控中發揮重要作用。研究顯示〔10,11〕:在炎性反應中,PCT為繼發性介質,具有放大效應,PCT升高的程度與感染損傷的嚴重程度存在關聯。且PCT穩定性好,受機體抗生素、激素及免疫抑制劑的影響較少〔12〕。NT-proBNP為BNP蛋白酶作用底物,在臨床常作為左室心功能的評估指標,與心室體積及壓力負荷關系密切〔13〕。BNP為心臟神經激素,具有利尿、擴張血管、排鈉及抑制腎素緊張素-醛固酮系統作用。NT-proBNP對于老年膿毒血癥誘發的心力衰竭有較高的特異性〔14〕。相對于APACHEⅡ評分,血清學指標簡便、準確、敏感、快速,對臨床膿毒血癥病情評估有重要的臨床應用價值。
在老年膿毒血癥患者治療過程中,血清CysC、PCT及NT-proBNP濃度變化對膿毒血癥患者預后有一定評估作用,治療過程中血清CysC、PCT及NT-proBNP濃度下降不明顯多預示預后不良。對三個指標進行動態監測有利于及時評估患者病情,積極干預治療的有效性,降低膿毒血癥致死率。

