MRI與螺旋CT診斷強直性脊柱炎患者骶髂關節病變對比分析
王曉鵬
(河北省保定市高陽縣醫院放射科,河北 高陽 071500)
強直性脊柱炎的主要特征為脊柱及骶髂關節附著點炎癥,是一種臨床常見疾病,其發病原因復雜,且具有病程長、致殘率高等特效。脊柱是強直性脊柱炎的主要病變部位,隨著病情不斷進展可引發骶髂關節病變,給患者生活質量造成極大影響[1]。及早診斷和治療強直性脊柱炎患者的骶髂關節病變是降低患者致殘率,改善患者生活質量的關鍵。為了解MRI與螺旋CT在該類疾病中的診斷價值,本文對其展開了如下研究。
1 資料與方法
1.1 一般資料
收集病例50例,均來源于河北省保定市高陽縣醫院2017年1月至2019年1月期間收治的強直性脊柱炎骶髂關節病變患者,所有患者均存在不同程度的髓痛、髓關節活動障礙,均經檢查確診為強直性脊柱炎骶髂關節病變,均知曉本研究并同意配合,排除精神疾病、嚴重風濕疾病及妊娠哺乳期患者。其中男性患者28例,女性患者22例,年齡為23~54歲,中位年齡(39.8±4.2)歲;病程為 1~8 年,平均(4.6±1.5)年。
1.2 方法
所有患者均給予MRI與螺旋CT檢查,螺旋CT檢查所使用儀器為美國GE公司的64排螺旋CT掃描儀,設置掃描矩陣為512×512,指導患者取仰臥位,自髂嵴上緣緩慢掃描至恥骨聯合下緣部位,存儲掃描所得信息并進行圖像后處理,觀察患者的骶髂關節病變情況。MRI檢查應用德國西門子公司生產的1.5T磁共振掃描機儀,設置掃描矩陣為256×256,層厚為4mm,層間距設置為0.5~1.0mm。患者取仰臥位,常規對其 SE、T1WI、T2WI、PSE 序列進行掃描,對于可疑活動性病變患者可實施增強掃描。由經驗豐富的影像科醫生對患者的CT與MRI檢查結果進行分析,比較CT與MRI對強直性脊柱炎骶髂關節病變的診斷準確率。
1.3 診斷標準
MRI診斷:無異常為0級;有軟骨下硬化,骨髓部位有脂肪堆積,2處以下出現無融合侵蝕Ⅰ級;有軟骨下硬化,脂肪堆積在骨髓部位,2處以上發生無融合侵蝕為Ⅱ級;嚴重軟骨下硬化,骨髓部位脂肪堆積,腰椎活動受限,且部分關節強直為Ⅲ級;有完全性關節強直和骨髓部位脂肪堆積,嚴重軟骨下硬化,腰椎活動受限為Ⅳ級[2]。CT診斷:無異常為0級;有輕度骶髂關節炎,骶骨或髂骨關節面有小囊變區為Ⅰ級;骶髂有局限性硬化、侵蝕、明顯小囊變區為Ⅱ級;腰椎活動受限,關節間隙狹窄或增寬,骶髂有局限性硬化及侵蝕為Ⅲ級;關節完全性強直,骶髂有明顯小囊變區和局限性硬化及侵蝕為Ⅳ級。
1.4 統計學方法
2 結果
2.1 病變等級比較
MRI檢查的強直性脊柱炎骶髂關節0級病變的準確率為71.4%、Ⅰ級與Ⅱ級病變診斷準確率分別為80.0%和84.6%,與螺旋CT的0級、Ⅰ級、Ⅱ級病變診斷準確率比較,均具有統計學差異(P<0.05)。見表1。
2.2 影像學征象比較
通過比較兩種檢查方法的影像學征象,結果顯示在關節面下骨質囊變、腰5骶1關節突病變、軟組織腫脹等病變方面MRI的檢出率均顯著高于螺旋CT,對比差異顯著(P<0.05)。 見表 2。
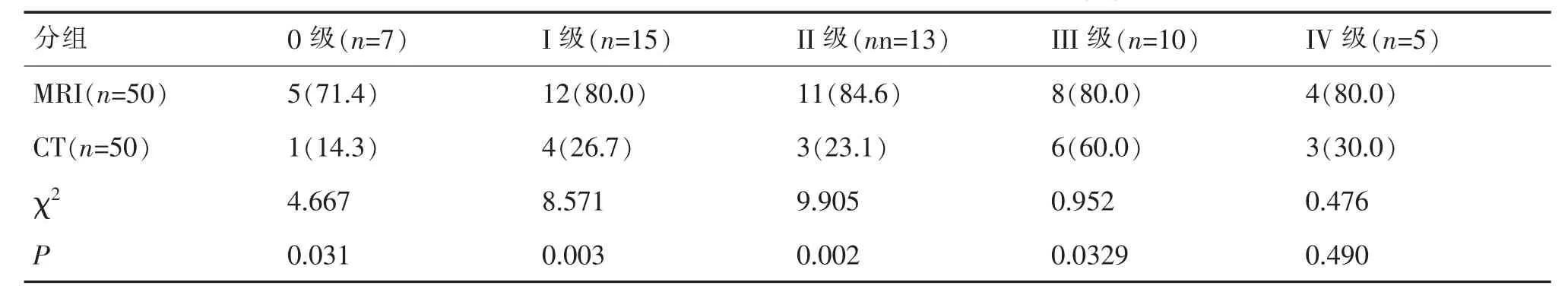
表1 MRI與螺旋CT的病變等級診斷準確率比較[n(%)]
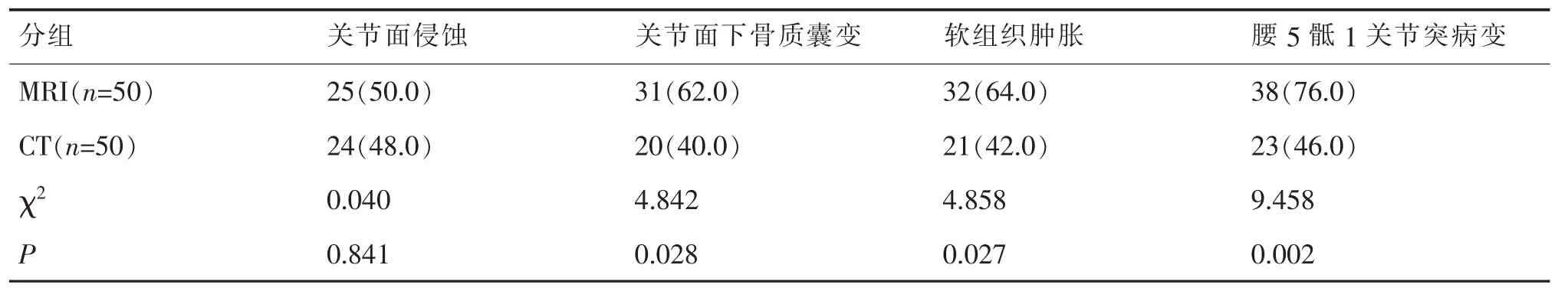
表2 MRI與CT影像學征象比較[n(%)]
3 討論
強直性脊柱炎是一種風濕免疫疾病,由于該疾病早期癥狀不明顯,很容易導致患者錯失最佳治療時機。隨著病情不斷進展,患者的強直性脊柱炎可逐漸進展為骶髂關節病變,并出現臀部、脊柱或下肢不適感,給患者正常工作和生活造成極大影響[3]。臨床主要通過影像學檢查來判斷患者的病變情況,傳統采用X線檢查,雖然操作簡便,但是具有較高的漏診和誤診率,很容易延誤患者治療[4]。
螺旋CT檢查具有較高分辨率,可清晰顯示患者病變骶髂關節,且結果不會受層面檢查影響,但是CT檢查只能反映靜態的骨性結構,難以較為準確地顯示患者軟骨異常等非骨性改變[5]。MRI在強直性脊柱炎患者骶髂關節病變診斷方面具有較大優勢,通過影像學分析不僅能夠較好地反映患者骶髂關節病變程度,而且可以反映患者的軟骨異常、骨髓水腫等改變,能夠有效彌補螺旋CT檢查存在的不足[6]。本研究中,通過對50例強直性脊柱炎骶髂關節病變患者分別實施MRI與螺旋CT檢查,結果顯示,MRI的強直性脊柱炎骶髂關節0級、Ⅰ級與Ⅱ級病變診斷中的準確率均高于螺旋CT,在關節面下骨質囊變、軟組織腫脹、腰5骶1關節突病變等病變中,MRI檢出率均高于螺旋CT,差異均有統計學意義,說明與螺旋CT相比,MRI能夠更為準確地檢出強直性脊柱炎患者的骶髂關節病變情況,能夠為臨床診治提供更有價值的參考信息。
總而言之,在強直性脊柱炎骶髂關節病變診斷中,MRI檢查與螺旋CT相比更具有優勢,其病變分級和影像學征象更有助于臨床診斷。

