中國卒中報告2019(中文版)(1)
王擁軍,李子孝,谷鴻秋,翟屹,姜勇,趙性泉,3,王伊龍,3,楊昕,2,王春娟,2,孟霞,李昊,劉麗萍,3,荊京,吳靜,徐安定,董強,David Wang,趙繼宗,《中國卒中報告209》編寫委員會(*第一作者)
2018年,腦血管病是我國居民的第三位死亡原因,造成157萬人死亡[1]。據2016年全球疾病負擔(global burden of disease,GBD)研究估計,中國是全球卒中終生風險最高的國家,從25歲起,卒中的終生風險高達39.3%[2]。卒中給中國的衛生系統帶來了巨大負擔。對卒中患者危險因素、臨床特征、管理方式和醫療結局等信息的定期追蹤將有助于衛生系統資源分配和優化配置。在一般人群和卒中患者中,卒中主要危險因素的患病率很高,并呈逐年增長趨勢。國家疾病監測系統,如死因監測、營養與慢性病監測、煙草監測等,可以定期評估一般人群中危險因素的變化情況。在過去幾十年中,還開展了多項疾病登記研究,如中國卒中登記研究(China National Stroke Registry,CNSR)Ⅰ、Ⅱ、Ⅲ期[3-5]。這些登記研究為臨床實踐和科學研究提供了及時的證據。
在本報告中,我們將綜合利用國家疾病監測系統、流行病學調查、行政數據庫、登記研究和科研項目數據庫[6],評估基于社區的人群危險因素流行情況及變化趨勢,以及基于醫院的卒中住院患者的臨床特征、管理和結局情況。同時,為中國衛生醫療系統的資源分配、規劃和優化提供最新證據。
1 方法
本研究基于多個數據庫,對最新數據進行回顧性分析:卒中相關危險因素的數據來源于已發表的文獻和監測報告;患者的人口統計學特征、并發癥、手術操作和院內結局的數據來源于醫院質量監測系統(Hospital Quality Monitoring System,HQMS);院內關鍵績效指標的數據來源于中國卒中中心聯盟(Chinese Stroke Center Alliance,CSCA)。本報告內容已通過國家神經系統疾病醫療質量控制中心的內、外部審查并獲得批準。
1.1 數據來源
全國死因監測系統具有良好的國家和省級代表性,可以產出按年度更新的全國和分省的全因死亡和按死因分類的死亡數據。該系統根據多階段分層整群隨機抽樣的原則在全國31個省(自治區、直轄市)選擇了605個有代表性的疾病監測點,大約覆蓋全國人口的24%[1]。本報告中,采用“省”一詞作為省、自治區和直轄市的簡稱。
中國腦卒中流行病學調查(Nationa l Epidemiological Survey of Stroke in China,NESS-China)在我國157個疾病監測點(64個城市點和93個農村點)中開展。采用多階段分層抽樣方法和入戶調查方法。調查對象為以家庭戶為單位的常住人口,即過去12個月內在該縣(區)累計居住至少6個月的人口。以2013年8月31日定為患病時間點。以2012年9月1日至2013年8月31日間首次發生卒中者,作為發病率統計。共計480 687人完成調查,總體應答率為81%[7]。
中國卒中登記研究(China National Stroke Registry,CNSR)是針對急性腦血管事件住院患者的全國性前瞻性登記研究。2007年9月-2008年8月開展了CNSR-Ⅰ研究,共入選132家研究醫院,包括中國27個省和4個直轄市的100家三級醫院和32家城市二級醫院。21 902例≥18歲符合入組標準的患者完成了基線調查,其中66.4%為缺血性卒中[5]。2012年6月-2013年1月開展了CNSR-Ⅱ研究,共入選219家醫院,其中72家醫院曾參與CNSR-Ⅰ研究。CNSR-Ⅱ招募了19 604例≥18歲的急性缺血性卒中住院患者[4]。2015年8月-2018年3月開展了CNSR-Ⅲ研究,從中國22個省和4個直轄市的201家醫院招募了15 166例缺血性卒中或TIA患者,其中93.3%為缺血性卒中[3]。
全球成人煙草調查(Glob a l Adu lt Tobacco Survey,GATS)使用全球統一的標準方案。2018年中國成人煙草調查(GATS中國2018)由中國疾病預防控制中心組織實施,目標人群是≥15歲的中國居民。本次調查共抽取24 370個住戶,每戶隨機抽取一人進行個人調查。調查信息通過使用平板電腦進行收集。共19 376人完成了個人調查,總體應答率為91.5%[8]。
中國居民營養與健康狀況監測是由中國疾病預防控制中心組織實施的、具有全國代表性的橫斷面調查,每10年開展一次,用以評估我國居民的營養與健康狀況。采用多階段分層整群隨機抽樣方法。2002年調查包括了31個省的132個調查點,71 280戶家庭和252 912名調查對象[9]。
2010-2012年,實施了中國居民營養與健康狀況監測(2010-2013年)的第一部分調查工作,包括全國31個省隨機抽取的150個監測點和66 438戶家庭。第二部分調查工作于2013年實施,在55個監測點完成了對6歲以下兒童和哺乳期母親的調查。最終樣本情況為:0~5歲兒童36 878名,6~17歲兒童青少年44 306名,≥18歲成人(不含孕婦)157 850名和孕婦4315名[10]。
中國成人營養與慢性病監測(2015年)是由中國疾病預防控制中心組織實施的、具有全國代表性和省級代表性的監測項目。在全國死因監測系統的監測縣(區)基礎上,采用多階段整群隨機抽樣方法獲得覆蓋31個省的302個監測點。其中179 728名研究對象的數據用于本報告中血脂數據分析[11]。
中國以患者為中心的心臟事件百萬人評估篩查項目于2014年9月15日-2017年6月20日實施,項目以人群為基礎,采用便利抽樣策略選取了中國31個省的141個調查點(88個農村縣和53個城市區)。招募年齡在35~75歲之間,過去12個月中至少有6個月居住在調查點的居民。研究對象共計1 738 886名,平均年齡為55.6歲,59.5%是女性[12]。
中國慢性病及其危險因素監測是一項全國性橫斷面研究,每3年開展一次。該研究通過對具有全國代表性的一般人群樣本進行調查以獲得我國人群慢性病和相關危險因素的流行病學數據。2010年調查包括了31個省的298個監測點和97 200名≥18歲的成人。2013年調查包括了179 347名成人,總體應答率為93.4%[13]。
中國腦卒中篩查和干預項目是由國家衛生健康委腦卒中防治工程委員會辦公室組織實施的一項正在進行的以社區人群為基礎的研究。項目采用了兩階段分層整群抽樣方法。每個初級抽樣單位均采用整群抽樣方法,在初篩過程中所有≥40歲的居民均納入調查。2014年10月至2015年11月,共調查726 451名居民(386 975名女性和339 476名男性)[14]。
卒中流行病學及危險因素相關數據來源詳見表1。
醫院質量監測系統(Hospital Quality Monitoring System,HQMS)是國家衛生健康委員會搭建的強制性數據上報系統,要求全國三級公立醫院上傳所有住院患者病案首頁數據。HQMS包含住院患者的人口統計學信息、臨床診斷編碼[國際疾病分類(International Classification of Diseases,ICD)]、手術操作信息、費用及醫院所屬信息等642個變量。HQMS數據報告系統每日對提交的數據自動進行質量控制,以確保數據的完整性、一致性和準確性。如果監測系統檢測到信息不一致,系統將會拒絕整個數據包,并要求該醫院對上報內容進行審核并重新提交此部分數據包[15]。
中國卒中中心聯盟(Ch inese Stroke Center Alliance,CSCA)是全國范圍基于醫院的,自愿參與的、綜合干預和持續醫療質量改進項目,旨在為發展卒中中心、改善卒中醫療服務質量和臨床結局提供一個專用平臺。在國家神經系統疾病醫療質量控制中心指導下,中國卒中學會的志愿者團隊設計、開發并管理CSCA數據庫[6]。數據通過基于互聯網的患者數據采集和管理系統,提取病例記錄、編碼、去標識并進行安全傳輸,以保護患者隱私,符合國家隱私規范。CSCA卒中患者住院數據包括:人口統計學資料、疾病史和既往用藥、住院期間情況、發病時神經系統功能、住院期間用藥和干預措施、再灌注策略、院內結局以及并發癥等[6]。
1.2 卒中的診斷、并發癥和手術的定義
HQMS數據庫中的卒中與并發癥通過主要診斷字段,依據ICD國家臨床V2.0版疾病編碼(第10次修訂,疾病代碼),進行識別提取。CSCA數據庫中,卒中是由出院診斷確定。手術或者干預措施依據ICD第9版(臨床修訂版,第3卷)進行識別和提取(表2)。
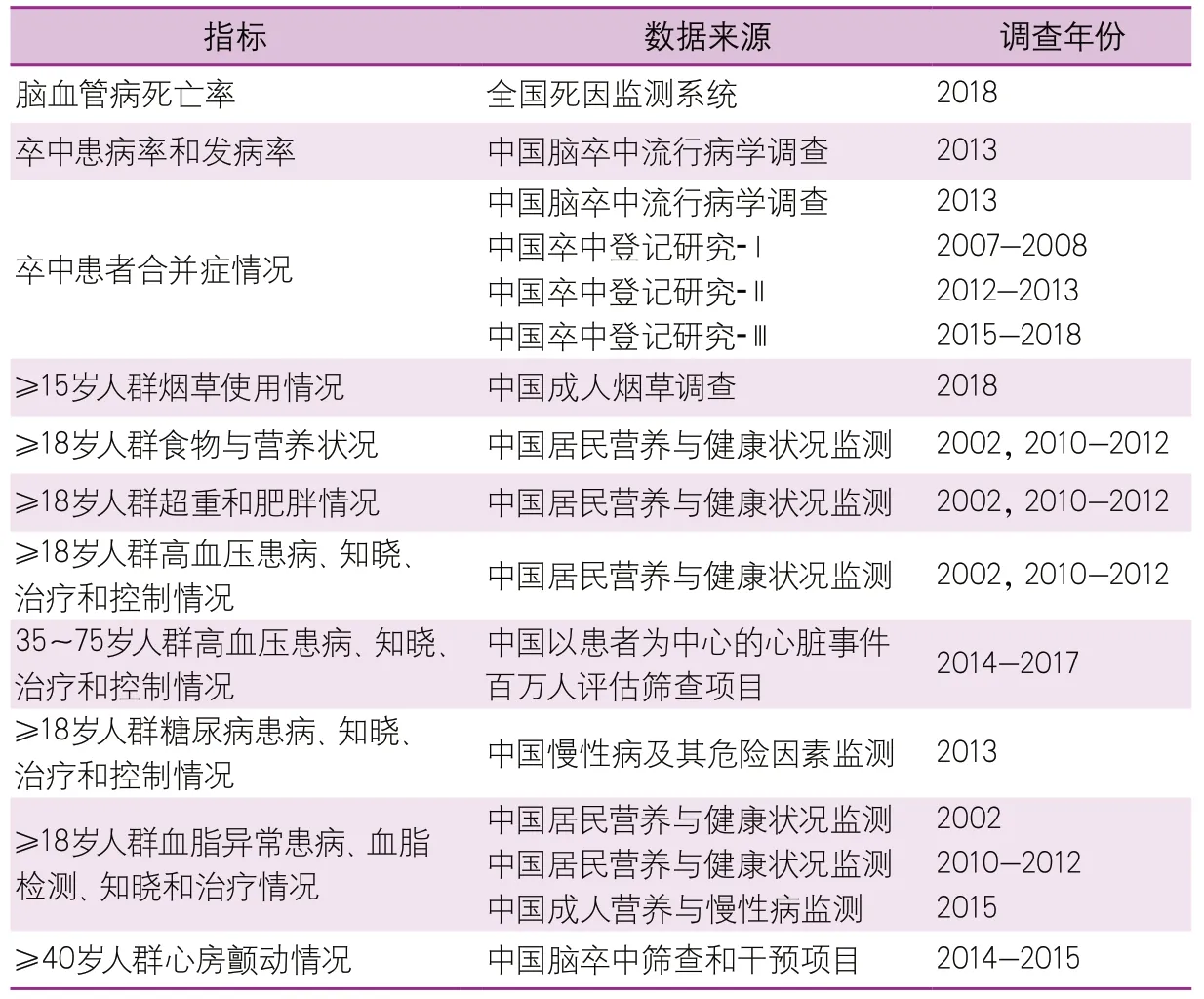
表1 卒中流行病學、危險因素及相關數據來源
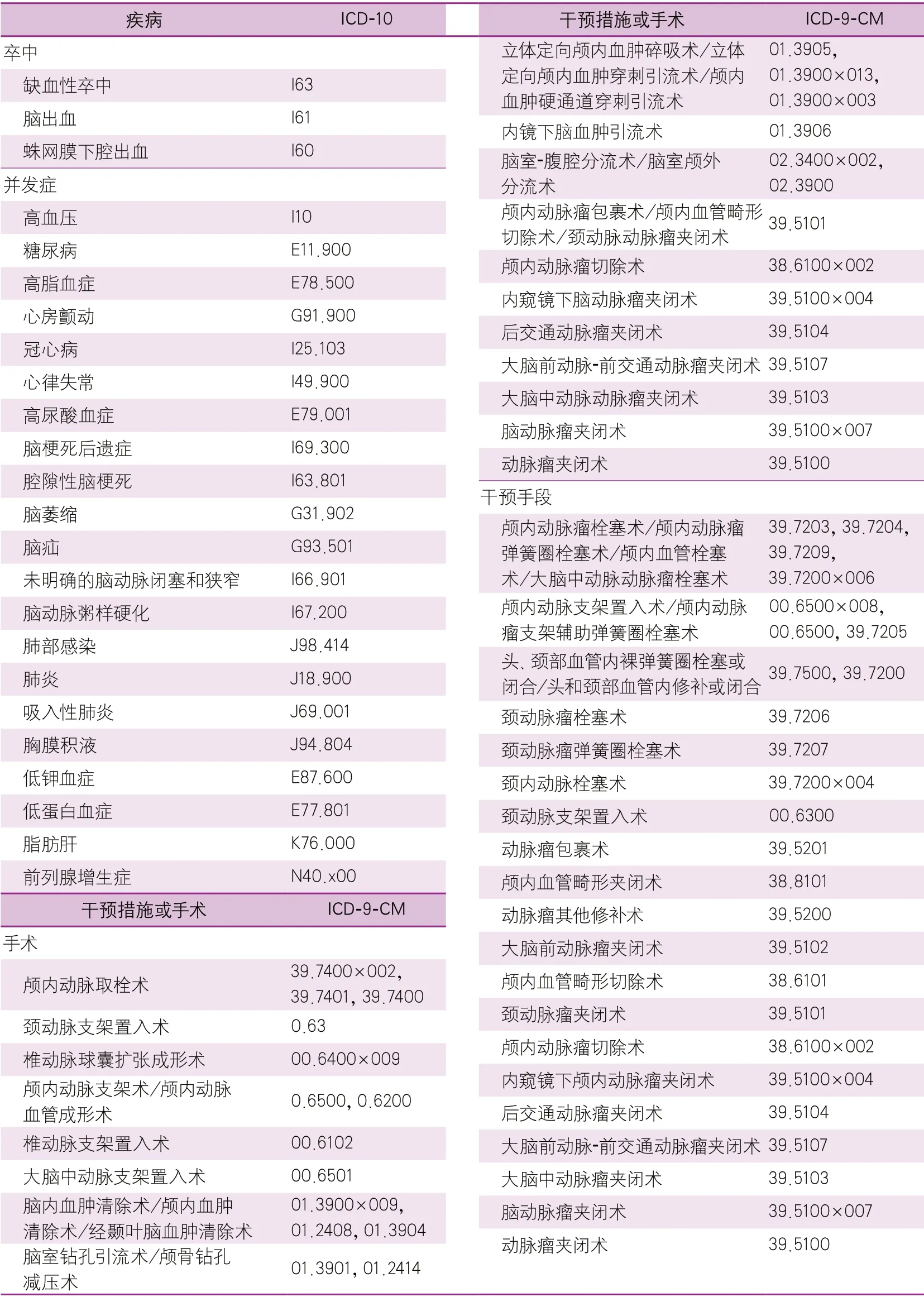
表2 用于識別患者卒中和并發癥的ICD-10疾病編碼與用于識別干預措施或手術的ICD-9-CM編碼
1.3 關鍵績效指標
根據中國指南和美國“跟著指南走-卒中標準”,預先為本研究制定了11條指南推薦的藥物使用績效指標。詳細定義見表3。
1.4 統計學方法
2 結果
2.1 卒中(腦血管病)
2.1.1 死亡率
2018年,中國居民腦血管病死亡率為149.49/10萬(死亡人數約157萬),占總死亡人數的22.33%。在所有死亡原因中,腦血管病位列惡性腫瘤(160.17/10萬)和心臟病(156.73/10萬)之后,位列死因第3位。男性腦血管病死亡率為164.31/10萬,為男性的第2位死因,僅次于惡性腫瘤(203.59/10萬)。女性腦血管病死亡率為134.15/10萬,為女性的第2位死因,僅次于心臟病(152.74/10萬)。
城市和農村居民的腦血管病死亡率分別為128.88/10萬和160.19/10萬,為城市居民的第3位死因和農村居民的第2位死因(圖1)。城鄉居民腦血管病死亡率隨年齡的增加呈現增長趨勢,男性各年齡組的腦血管病死亡率均高于女性(圖2~圖3)。
2005-2018年,農村居民腦血管病各年度的死亡率均高于城市居民。2006-2009年,城市居民腦血管病死亡率增長1.41倍,農村增長1.44倍。2009-2012年,腦血管病死亡率呈逐年下降趨勢,但在2013-2018年間又略有上升,且農村地區相對顯著(圖4)。
2.1.2 患病率和發病率
根據NESS-China 2013調查結果,在480 687名受試者中有7672例卒中患者。卒中患者的平均年齡為66.4歲(男性為66.2歲,女性為66.6歲)。卒中的患病率為1596.0/10萬。年齡標化后的卒中患病率為1114.8/10萬。男性卒中患病率和年齡標化患病率分別為1768.7/10萬和1222.2/10萬,女性分別為1426.2/10萬和1005.7/10萬。年齡標化的卒中患病率在男性和女性間無顯著差異。除20~39歲年齡組外,其余各年齡段男性的卒中患病率均明顯高于女性。無論男女,卒中的年齡別患病率均隨年齡的增加而增長,尤其在≥50歲人群卒中增長得尤為明顯[7](圖5)。
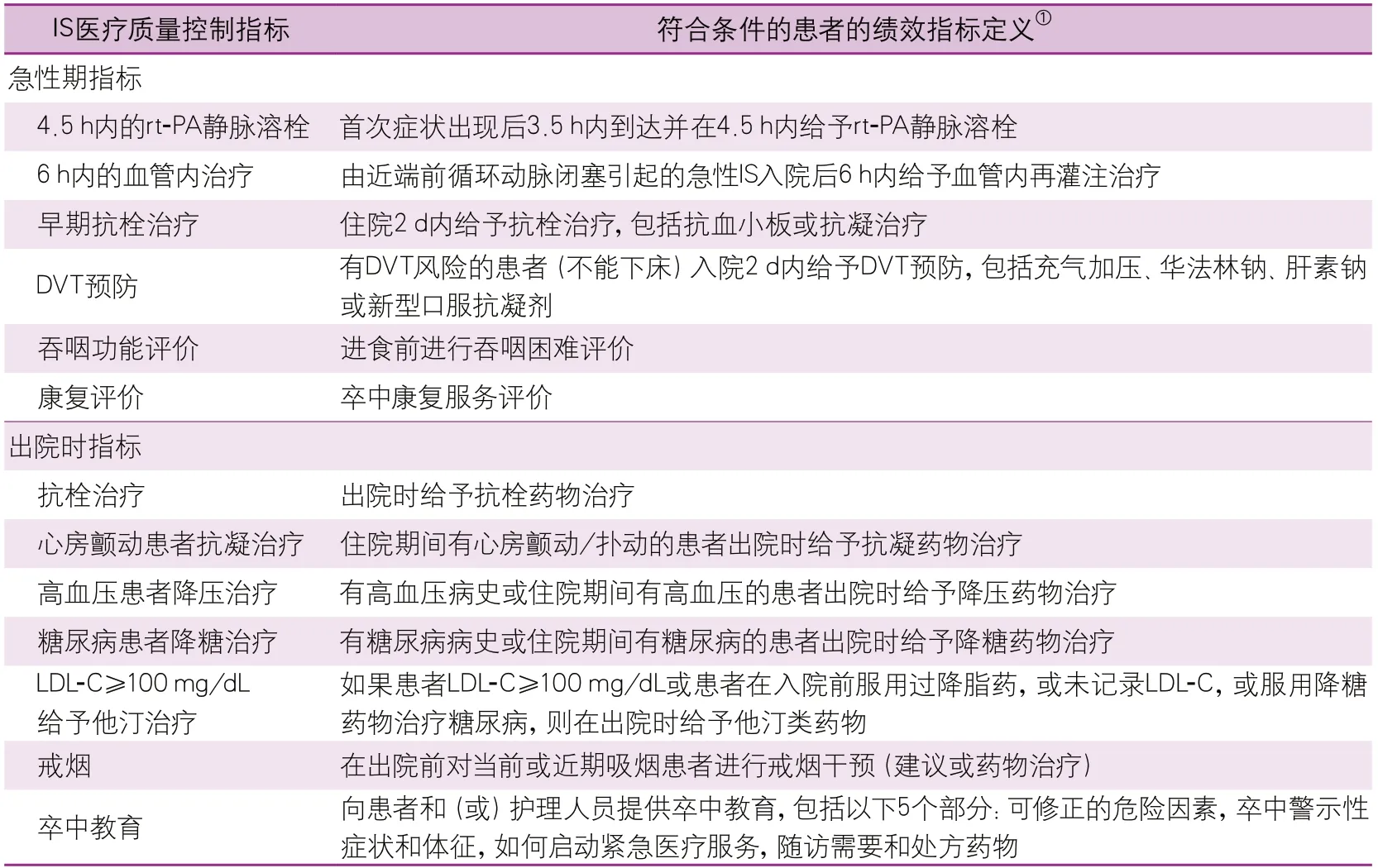
表3 指南推薦的缺血性卒中績效指標的規范說明
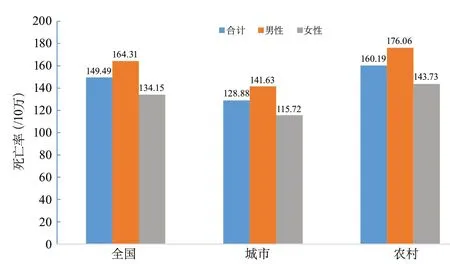
圖1 中國城鄉不同性別人群的腦血管病死亡率(全國死因監測系統2018)
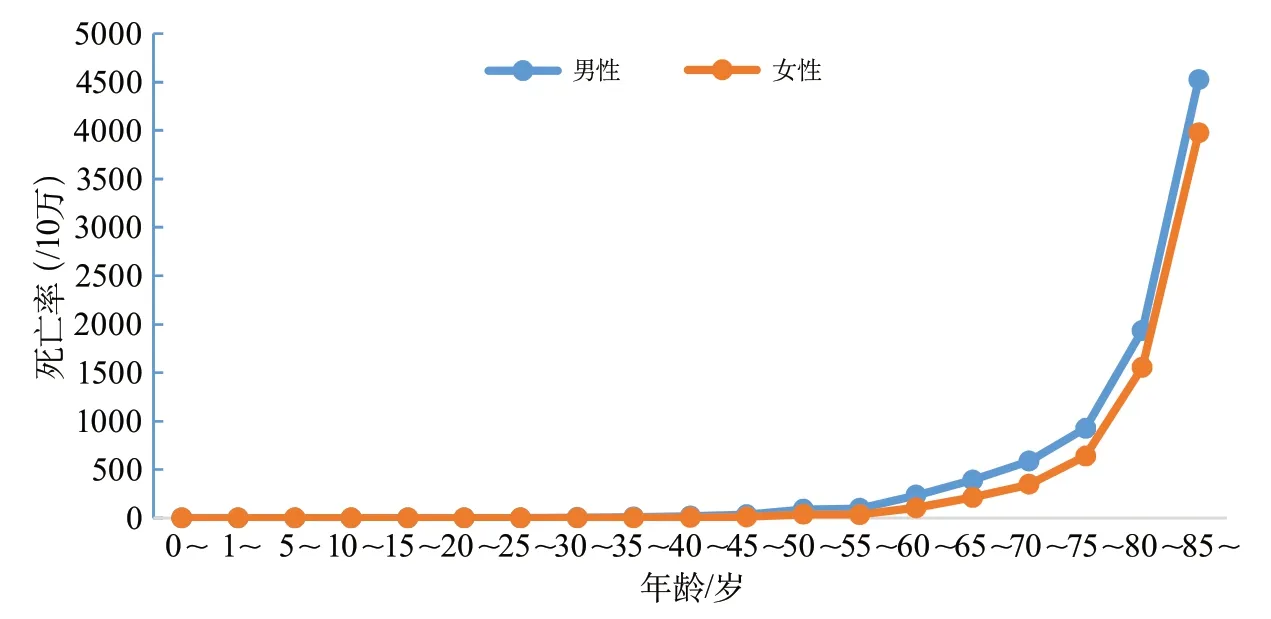
圖2 中國城市地區不同性別和年齡段人群的腦血管病死亡率(全國死因監測系統2018)
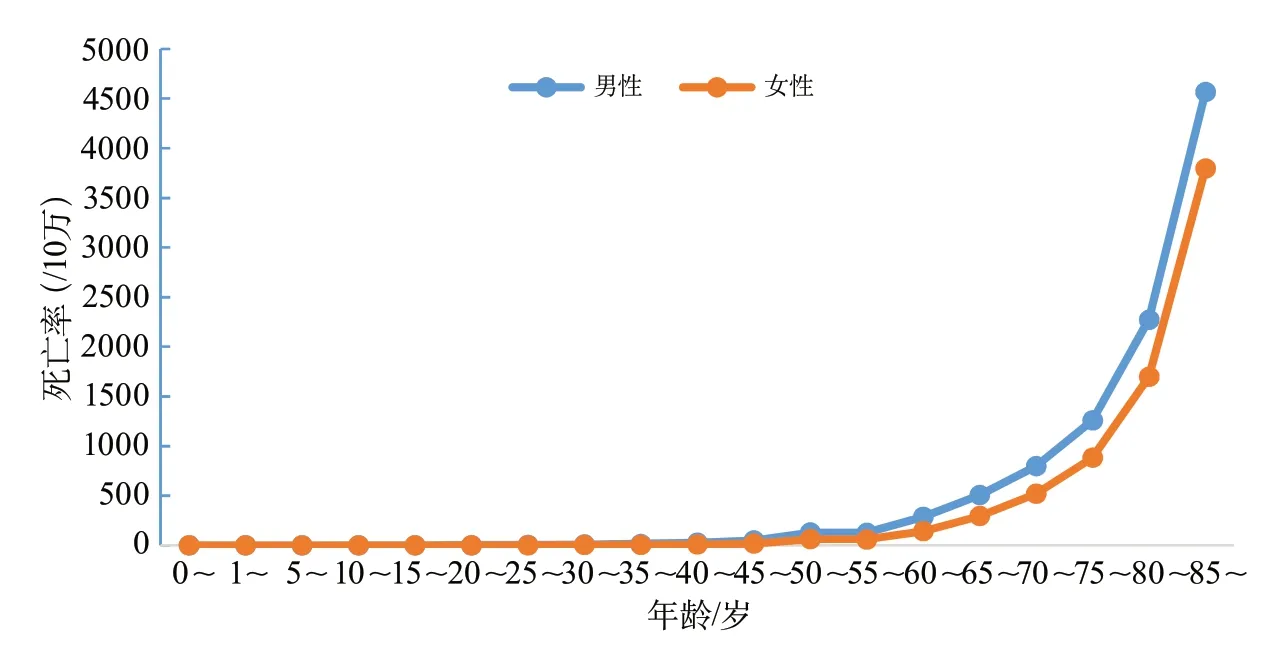
圖3 中國農村地區不同性別和年齡段人群的腦血管病死亡率(全國死因監測系統2018)
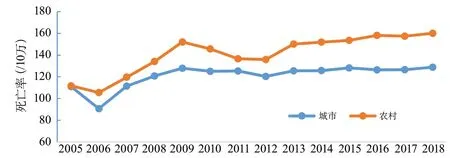
圖4 中國城鄉居民腦血管病死亡率變化趨勢(全國死因監測系統2005-2018)
2012年9月1日-2013年8月31日,共1643人首次發生卒中(男性占55.0%)。首發卒中患者的平均年齡為66.4歲,男性為65.5歲,女性為67.6歲。卒中的發病率為345.1/10萬人年,年齡標化發病率為246.8/10萬人年。男性卒中發病率和年齡標化發病率分別為382.2/10萬人年和266.4/10萬人年,女性分別為308.5/10萬人年和226.9/10萬人年。年齡標化發病率在性別間無統計學差異。農村居民的卒中標化發病率(298.2/10萬人年)明顯高于城市居民(203.6/10萬人年)[7](圖6)。
2.1.3 疾病負擔
根據NESS-China 2013調查結果,卒中造成的過早死亡損失壽命年(year of life lost,YLL)為1748/10萬人;殘疾導致的健康生命損失年(year lived with disability,YLD)為262/10萬人;傷殘調整壽命年(disabilityadjusted life year,DALY)為2010/10萬人。男性和女性的卒中DALY分別為2171/10萬人和1848/10萬人。農村地區卒中的YLL,YLD和DALY分別為1964/10萬人、294/10萬人和2258/10萬人。城市地區卒中的YLL,YLD和DALY分別為1533/10萬人、229/10萬人和1762/10萬人[17]。
根據全球疾病負擔研究2017年結果,我國居民卒中的YLL從1990年的2298/10萬人增加到2017年的2633/10萬人,增長了14.6%。年齡標化的YLL下降了38.8%,但卒中仍由1990年導致YLL的第三位原因躍升為2017年的首位原因。1990-2017年,全年齡組卒中DALY的每10萬人口絕對數和百分率均明顯增長(DALY數增加了46.8%,DALY百分率增加了24.4%),但同期,年齡標化DALY(/10萬人)減少了33.1%。2017年,卒中取代了1990年全年齡組DALY首位原因的下呼吸道感染和新生兒疾病,成為中國全年齡組DALY的首位原因[18]。
2.1.4 卒中存活者的危險因素流行情況
根據NESS-China 2013調查結果,卒中存活者最普遍存在的危險因素是高血壓(84.2%),吸煙(47.6%)和飲酒(43.9%)。患病率最低的危險因素是心房顫動(2.7%)。在女性患者,糖尿病、血脂異常、心房顫動和冠心病的患病率明顯高于男性,但在男性患者,飲酒和吸煙的比例則高于女性。雖然高血壓、飲酒和吸煙的比例在城鄉卒中患者間沒有顯著差異,但糖尿病、血脂異常、心房顫動和冠心病的比例在城市卒中患者中更高[7](表4)。
我們利用CNSR數據進一步分析了缺血性卒中患者的危險因素流行情況。分析中納入的缺血性卒中患者12 173例來自CNSR-Ⅰ,19 604例來自CNSR-Ⅱ,13 982例來自CNSR-Ⅲ。各類危險因素中高血壓和現在吸煙的比例最高,而心房顫動的比例最低(表5)。
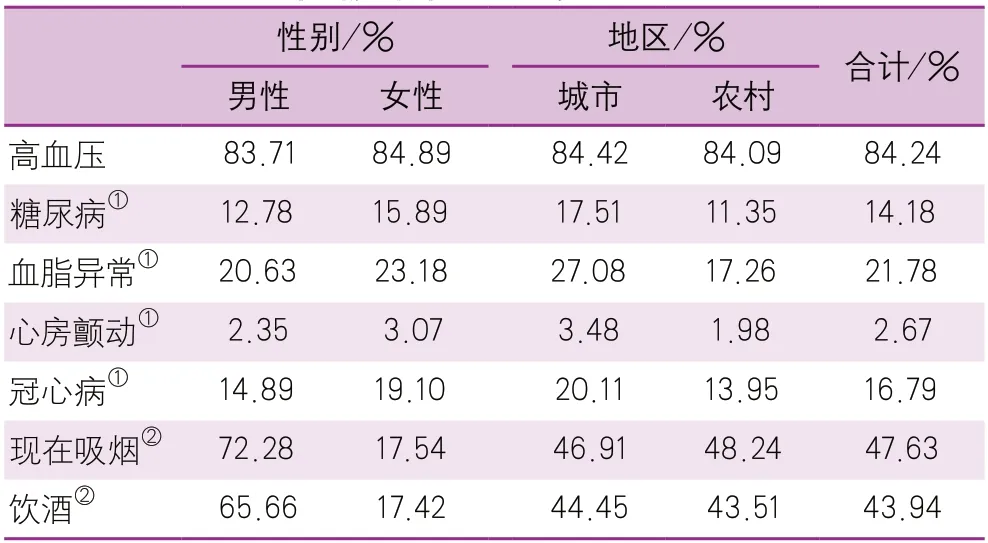
表4 卒中存活者不同性別和地區的危險因素流行情況(中國腦卒中流行病學調查2013)
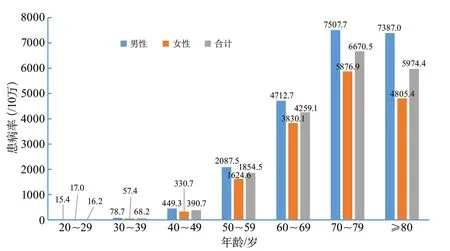
圖5 中國成人(≥20歲)不同性別和年齡段的卒中患病率(中國腦卒中流行病學調查2013)
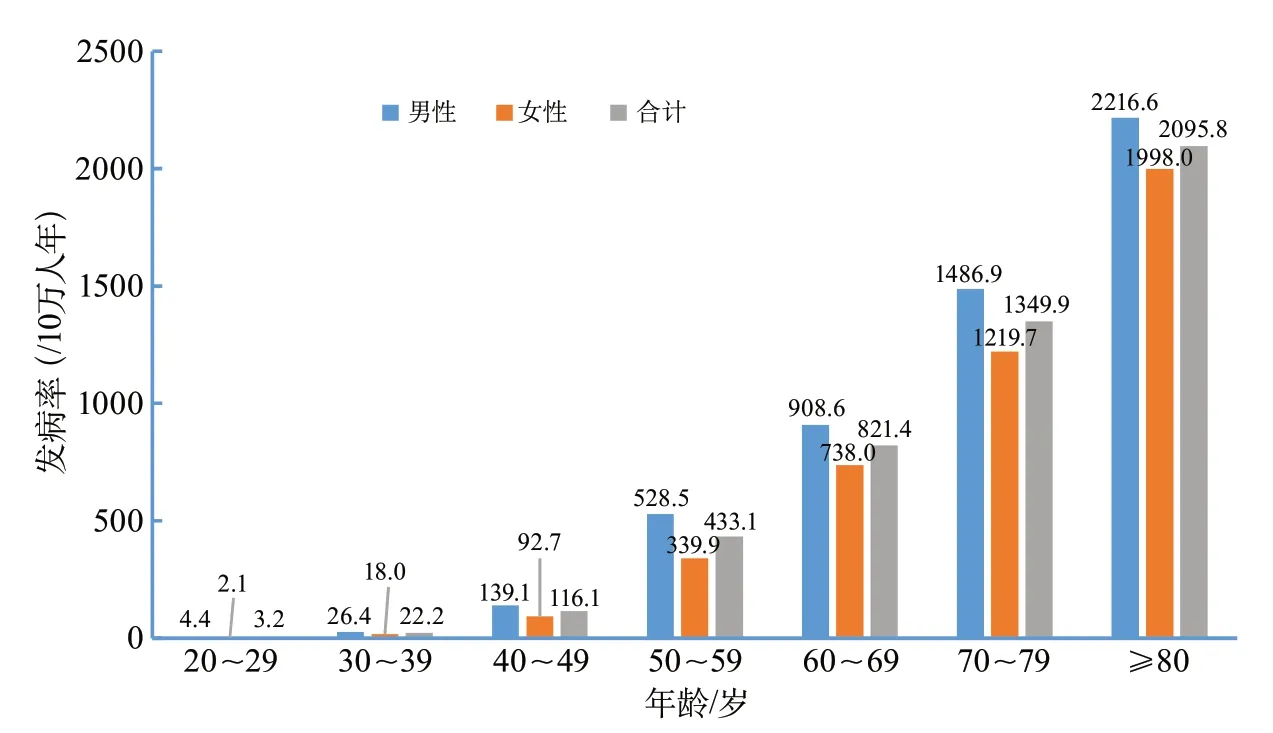
圖6 中國成人(≥20歲)不同性別和年齡段的卒中發病率(中國腦卒中流行病學調查2013)
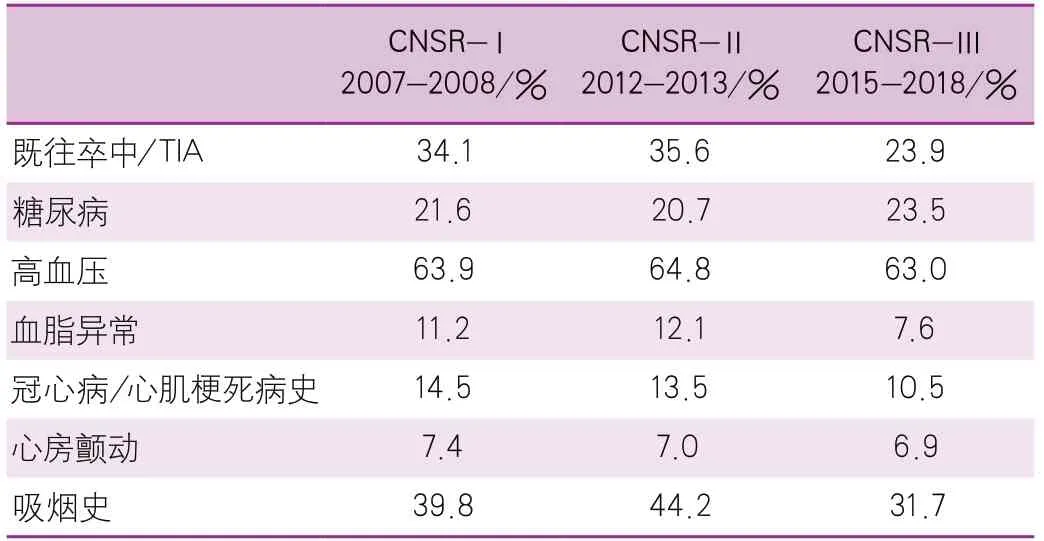
表5 缺血性卒中患者中危險因素流行情況(CNSRⅠ~Ⅲ)
(未完待續)
——基于1998-2013年的縱向調查數據

