縱隔型肺癌MRI、CT影像學特征及診斷價值對比研究*
何建春,李煜華
1.西部戰區總醫院放射診斷科(成都 610083);2.西部戰區空軍醫院特診科(成都 610041)
縱隔型肺癌屬特殊生長類型肺癌,肺部為原發部位,病灶集中于縱隔區,靠近縱隔胸膜,常與縱隔腫大淋巴結融合,臨床表現與縱隔腫瘤類似,易混淆及誤診,不利于臨床治療,影響患者預后[1]。CT為目前影像學無創性診斷肺癌的最常用方法,尤其螺旋CT,成像清晰、掃描速度快、偽影少,廣泛用于肺癌篩查中[2]。隨影像學技術的發展,MRI逐漸應用于肺腫瘤篩查,在周圍型肺癌篩查中的價值已得到臨床認可[3]。但對兩者用于縱隔型肺癌中的診斷價值尚未明確。故本研究對2018年2月至2020年1月收治且采用MRI、CT檢查的54例縱隔型肺癌患者的臨床資料展開了回顧性分析,旨在明確縱隔型肺癌CT、MRI影像學特點及其診斷效能,為縱隔型肺癌診斷提供臨床依據。
資料與方法
1 一般資料 收集2018年2月至2020年1月我院收治的經病理證實為縱隔型肺癌患者54例。病例納入標準:病理確診為縱隔型肺癌;術前接受CT、MRI檢查,影像學資料完善;主訴咳痰、咳嗽、聲嘶、痰中帶血、胸悶;臨床資料完善。排除標準:CT、MRI圖像質量不滿意;嚴重精神疾病;嚴重腦血管疾病;心肝腎器質性功能障礙;合并肺部其他病變;影像學或臨床資料不全。其中男32例,女22例,年齡41~77歲,平均(57.8±5.1)歲;其中吞咽困難2例,上腔靜脈阻塞綜合征4例,肢體肥大2例。
2 檢查方法 入院后均接受CT、MRI掃描。
2.1 CT檢查:德國Siemens公司SOMATOM Definition Emotion 16排螺旋CT掃描儀,仰臥位,雙手抱頭,深吸氣后屏息,先行CT平掃,自肺尖掃描至上腹部,管電壓140 kV,電流200 mA,層厚5~10 mm,螺距1。增強掃描經肘靜脈團注非離子型對比劑100 ml,速率2~3 ml/s,延遲1 ~1 min 30 s后行增強掃描。
2.2 MRI檢查:采用美國GE公司Signa HD1.5T型MRI掃描儀,體表線圈,呼吸門控、心電門控技術,行自旋回波(Spin-echo,SE)T1WI(TR:300~700 ms,TE:12~18 ms)、T2WI掃描(TR:3000~4000 ms,TE:100~120 ms),作矢狀位T1WI、T2WI及橫軸位T1WI序列掃描,矩陣256×256,橫軸位層厚8~10 mm,層間距0.5~1.2 mm,增強掃描經肘靜脈高壓注射釓噴替酸葡甲胺(Gadolinium-diethylenetetramine pentaacetic acid,Gd-DTPA),0.1 mmol/kg,速率2 ml/s。
3 圖像分析 選擇2名影像科醫師對所獲取圖像進行雙盲回顧性閱片,觀察并分析CT及MRI影像學特點,并作出診斷,兩人意見不統一時協商并取一致意見。
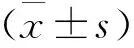
結 果
1 病理結果 54例患者病理證實為中央型肺癌23例,周圍型肺癌31例;類型:鱗癌33例,腺癌18例,小細胞癌3例;部位:于右肺上葉18例,右肺下葉15例,左肺上葉12例,左肺下葉9例。
2 縱隔型肺癌影像學表現
2.1 CT表現:①中央型肺癌:CT平掃肺門呈結節狀,表現為區域腫塊,邊緣不規則,可見分葉。本組呈分葉狀5例,毛刺狀10例,不規則8例;其中伴支氣管狹窄或閉塞7例,病灶遠端點片狀阻塞性肺炎5例,不張肺葉緊貼縱隔10例;14例腫塊內部見脂肪線;19例增強掃描后病灶呈明顯不均勻強化。②周圍型肺癌:CT見腫塊緊貼縱膈,與縱膈胸膜粘連,分界不清晰,病灶內部見鈣化或空氣支氣管征。CT平掃見病灶邊緣呈分葉狀16例,毛刺狀10例,棘狀突起7例;腫塊與正常組織界面毛糙,局部肺紋理侵入,腫塊內緣緊貼中縱隔10例、前縱隔7例、后縱隔14例;病灶遠端阻塞性肺炎、肺不張各5例;增強掃描見均勻強化2例、外圍強化8例及不均勻強化21例;病灶內部鈣化23例,管腔狹窄、支氣管管壁增厚12例,支氣管阻塞5例。
2.2 MRI表現:①中央型肺癌:MRI平掃23例見肺門區腫塊,形態不規則,T1WI序列正信號,T2WI高信號,腫塊中央壞死區明顯高信號,邊緣毛刺征11例,分葉征7例,邊緣不規則5例;冠狀及矢狀位掃描10例支氣管狹窄、堵塞,肺不張3例,堵塞性肺炎7例;腫塊侵犯胸膜、胸椎15例;增強掃描病灶呈明顯強化,伴中央壞死區低信號改變。②周圍型肺癌:MRI平掃20例見胸膜、胸痹侵犯,12例侵犯胸椎;腫塊邊緣見毛刺征13例,分葉征12例,棘狀突起6例;胸膜凹陷征21例。增強掃描顯示內部壞死、液化。
3 CT及MRI診斷縱隔型肺癌價值 CT診斷周圍型肺癌30例,漏診1例;診斷中央型肺癌20例,漏診3例;診斷準確率92.59%。MRI診斷周圍型肺癌30例,漏診1例;診斷中央型肺癌21例,漏診2例;診斷準確率94.44%。兩者診斷準確率比較差異無統計學意義(P>0.05),見表1。ROC曲線分析:CT診斷縱隔肺癌曲線下面積(Area under the curve,AUC)為0.929(SE=0.039,95%CI:0.812~0.976),MRI診斷縱隔肺癌AUC=0.940(SE=0.034,95%CI:0.841~0.987),MRI、CT兩者曲線相交,MRI AUC高于CT,但兩者比較差異無統計學意義(Z=0.398,P>0.05,圖1)。

表1 CT、MRI診斷縱隔型肺癌情況[例(%)]

圖1 CT與MRI診斷縱隔型肺癌ROC曲線
4 典型病例
4.1 病例1:男,62歲,因無誘因胸悶、氣喘就診,CT平掃上中縱隔見不規則軟組織密度腫塊,形態不規則,邊界不清晰,與縱隔界限模糊(圖2);增強掃描病灶見不均勻、延遲強化,病灶內部見片狀低強化灶,外緣見壓迫胸膜組織,腔靜脈受壓移位(圖3)。術后病理為縱隔型小細胞肺癌。

圖2 縱隔型小細胞肺癌 CT平掃表現 圖3 縱隔型小細胞肺癌CT增強掃描表現
4.2 病例2:男,66歲,因咳嗽、疲乏、納差、消瘦就診,胸片懷疑肺癌,進一步CT檢查,見右上胸廓變窄,右肺門及右上肺見團狀陰影,密度不均(圖4);增強掃描見不均勻強化,右肺上葉見支氣管截斷征,右主支氣管及右肺葉、下葉支氣管局部關閉增厚,管腔內見斑片狀陰影,右上肺有散在條索狀影,縱隔影自右側移位,縱隔及肺門見縱隔淋巴結,考慮縱隔型肺癌,右肺門淋巴結轉移可能性大(圖5)。MRI掃描肺門區腫塊T1WI序列呈等信號,與肌肉相仿,T2WI序列呈高信號(圖6),與脂肪組織信號接近,肺門縱隔淋巴結轉移呈軟組織信號影(圖7)。

圖4 右肺中央型肺癌并肺不張CT平掃表現 圖5 右肺中央型肺癌并肺不張CT增強掃描表現

圖6 右肺中央型肺癌并肺不張MRI T1WI序列 圖7 右肺中央型肺癌并肺不張MRI T2WI序列
討 論
縱隔型肺癌系發生于主支氣管,與縱隔相鄰生長的特殊性肺癌,好發于中老年人[4],男性多見[5],腫瘤大部分位于縱隔區,表現為腫瘤引起咳嗽、聲嘶、干咳、痰中帶血等癥狀,與縱隔腫瘤類似,癥狀不典型,早期通常無呼吸道癥狀,僅腫塊明顯增大時出現壓迫癥狀,伴吞咽困難,容易誤診,術前確診尤為重要[6]。根據縱隔型形成機制可分為周圍型、中央型及隱匿性,早期文獻報道,縱隔型肺癌隱匿性少見,中央型、周圍型較常見[7]。本研究54例患者,中央型23例,周圍型31例,無隱匿性病例,與以上報道結果基本一致。X線、CT、MRI均為目前篩查縱隔型肺癌的常用手段,其中X線篩查價格低廉,多用于普查,組織分辨率率低,受呼吸偽影影響大,誤診及漏診率高[8]。
CT因具備無創、掃描速度快、組織分辨率高、可重復性好等優勢目前已廣泛用于肺部腫瘤篩查,可直觀顯示支氣管受累情況,明確腫塊形態、邊緣、密度、輪廓及內部狀態,有助于肺部結節鑒別及診斷。且增強CT掃描可明確腫塊面積、血供及淋巴結轉移,為術前分期及指導手術治療提供依據[9]。劉士遠等[10]統計發現,CT可檢出超過90%的縱隔型肺癌。本研究中CT診斷縱隔型肺癌準確率高達92.59%,與上述統計結果接近,表明CT對縱隔型肺癌有較高的診斷價值。考慮原因如下:①借助CT可明確縱隔型肺癌位置,一般肺結節病灶與縱隔呈銳角相交,兩者邊界存在脂肪線影,多呈透亮狀,有助于縱隔型肺癌檢出[11]。②CT可顯示縱隔型肺癌病灶具體形態特點,大部分縱隔型肺癌肺部外緣常呈分葉征,而縱隔腫瘤肺外緣基本無分葉征表現,邊緣光滑,可與之鑒別[12]。③大多數縱隔型肺癌病例邊緣相對清晰,但存在一定的毛糙區,影像學呈現為毛刺征,部分可見棘狀突起,內部見壞死液化區,一般縱隔型肺癌出現肺不張、支氣管阻塞時通常會累及支氣管附近組織,CT需警惕不張肺葉是否包繞腫塊及淋巴結、腫塊阻塞支氣管或是否存在代償性肺氣腫;而縱隔腫瘤一般不會累及支氣管,僅表現支氣管受壓,兩者可加以鑒別。
MRI診斷可實現多參數、多方面成像,準確評估縱隔型肺癌與血管位置關系,增強掃描可明確是否出現淋巴結轉移,有助于肺癌定性診斷及具體診療方案的確立[13]。但目前對CT與MRI兩者診斷縱隔型肺癌的效能尚未明確。部分認為,對腫塊及腫大淋巴結診斷MRI優于CT掃描,但MRI空間分辨率不及CT,表現為腫塊與氣管、支氣管解剖關系顯示不佳[14-15]。也有觀點表示,MRI多參數掃描配合后處理可明顯提高肺癌檢出率[16]。本研究顯示,MRI診斷準確率高達94.44%,僅僅略高于CT掃描。ROC分析顯示,MRI診斷縱隔型肺癌AUC 0.940,略高于CT 0.929,相比較無統計學差異,提示兩者對縱隔型肺癌均有較高的診斷效能,皆可作為縱隔型肺癌診斷的有效依據。但需注意縱隔型肺癌易與淋巴瘤、惡性胸腺瘤、惡性生殖細胞類腫瘤混淆,淋巴瘤一般分布于中上縱隔區,病灶質地軟,對周圍組織擠壓程度不及縱隔型肺癌,影像學可見腫塊包繞血管生長,但不會侵犯血管,可作為兩者鑒別依據[17]。而惡性胸腺瘤常發生于前縱隔或與前縱隔相連區,形態多不規則,有1/3病例常伴發重癥肌無力[18],可與縱隔型肺癌鑒別。惡性生殖細胞類腫瘤發病年齡可作為兩者鑒別依據[19-20],且其病灶常伴不同程度囊變表現,可作為其與縱隔型肺癌鑒別診斷的重要依據。
綜上,縱隔型肺癌以周圍型及中央型多見,中央型肺癌常合并肺不張,緊貼縱隔,包裹肺門腫塊或增大淋巴結;周圍型縱隔型肺癌常由縱隔胸膜下向肺癌生長,以縱隔浸潤為特點。CT、MRI均對縱隔型肺癌有較高的診斷價值;CT可清晰呈現縱隔型肺癌病灶形態、邊緣特點、支氣管解剖關系、內部液化情況及病灶強化特點,空間分辨率較高,較好區分中央型肺癌與周圍型肺癌;MRI配合后處理技術,可清晰顯示縱隔淋巴結腫大情況,彌補CT對縱隔淋巴結顯示不佳的缺陷,有助于縱隔型肺癌與淋巴瘤的鑒別,對CT無法確診縱隔型肺癌可配合MRI進行進一步篩查,以提高縱隔型肺癌檢出率,指導縱隔型肺癌臨床治療。

