利多卡因聯合硫酸鎂靜脈泵注治療頑固性三叉神經痛20例臨床研究*
喬國艷,林顯文,葉源才,梁 鵬△
1.成都市成飛醫院內科(成都610091);2.四川大學華西醫院麻醉手術中心(成都610041)
三叉神經痛是在三叉神經分布區內的一種反復發作性短暫的電擊樣、燒灼樣劇痛[1]。大部分患者可以從治療神經病理性疼痛的常用藥物如卡馬西平、加巴噴丁、普瑞巴林中獲益[2]。三叉神經痛的外科治療包括微血管減壓、伽馬刀等,部分患者可明顯改善[3-4]。然而大部分患者仍選擇保守治療。初始治療后,疼痛癥狀可以控制好幾年,而且復合抗癲癇藥物是治療三叉神經痛最有效的方法[5]。但是,仍有一些頑固性三叉神經痛的患者治療效果不理想,疼痛反復且嚴重,或者藥物治療副作用大被迫停藥。對于這些患者,需使用多模式的方法來控制疼痛,如復合非抗癲癇藥物、伽馬刀或者微血管減壓手術[2,6-8]。
有報道靜脈單獨使用利多卡因或者復合硫酸鎂控制三叉神經痛,取的一定的治療效果[9-11]。有時候,我們使用該方法效果也不盡人意。個別患者使用1個療程后,自認為效果不明顯,拒絕再次使用該方案。現在,我們對抗癲癇藥物治療失敗后使用靜脈硫酸鎂復合利多卡因成功控制癥狀的20例患者進行觀察,報告如下。
資料與方法
1 一般資料 20例患者系我院2016年3月至2018年12月,因為頑固性三叉神經痛就診神經內科。三叉神經痛的診斷缺乏輔助檢查,一般根據患者的臨床癥狀、面部疼痛特點、用藥史以及神經科查體后進行診斷[1,6]。病例納入標準:診斷為原發性三叉神經痛,簽署治療同意書;并無局麻藥過敏病史;心電圖無傳導阻滯。20例患者中男6例,女14例;年齡(中位數)66歲;體重(56±14) kg;病程>1年14例;三叉神經累計分支Ⅰ2例,Ⅱ15例,Ⅲ3例。這些患者均使用抗癲癇藥物半年以上,最常使用4年,部分患者同時使用抗抑郁藥,但是對疼痛緩解并不滿意,多數存在藥物副作用的困擾。多數是三叉神經第Ⅱ支(上頜支)受累。其中,5例患者合并高血壓、6例患者合并2型糖尿病、2例患者同時合并高血壓及2型糖尿病、2例患者合并冠心病。
2 研究方法
2.1 疼痛評估: 采用視覺模擬評分量表(VAS),使用疼痛數字評分(NRS)對患者治療前后的疼痛進行評估。0分表示完全不痛,10分表示最痛,難以忍受。3分以下表示輕度疼痛,3~6分表示中度疼痛,第7分以上為重度疼痛,夜間痛醒則表示疼痛達7分以上,為重度。分別在治療后當天、第7天、14天及28天對患者進行VAS疼痛評分,出院后進行電話隨訪。
2.2 抑郁自評量表(Self-Rating Depression Scale,SDS)和焦慮自評量表(Zung Self-Rating Axiety Scale,SAS):該表不受年齡、性別、經濟狀況等因素的影響。SDS標準分≥53分即存在抑郁,SAS標準分≥50分即存在焦慮。首次治療前及3個療程治療后對患者進行SDS、SAS自評量表評估。
2.3 硫酸鎂復合利多卡因的治療方案:靜脈泵注5%硫酸鎂1.25 g(25%硫酸鎂5 ml生理鹽水稀釋至25 ml)和0.5%利多卡因100 mg(2%利多卡因5 ml用生理鹽水稀釋至20 ml),1 h內泵完,1次/周,共治療3次。靜脈輸注利多卡因及硫酸鎂期間心電監護,警惕局麻藥中毒表現,并準備好局麻藥中毒搶救措施:包括①吸氧裝置;②鎮靜劑咪達唑侖;③20%脂肪乳。20%脂肪乳治療局麻藥中毒方案:單次快速1 min靜脈推注1.5 ml/kg(凈體重),持續靜脈輸注0.25 ml/(kg·min),持續性心血管虛脫,可重復單次推注1~2次,1.5 ml/kg;持續性低血壓,調高輸注速率0.5 ml/(kg·min);環穩定后繼續輸注10 min以上,推薦脂肪乳劑量上限:開始30 min內10 ml/kg脂肪乳。
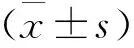
結 果
1 20例治療前后疼痛評分 20例患者中絕大多數治療前處于重度疼痛階段,VAS評分>7分,夜間影響睡眠;第1次治療后VAS評分與治療前比較明顯緩解,差異有統計學意義(P<0.05);其中,中度疼痛以上患者比例從100%降至50%,治療前后比較差異有統計學意義(P<0.05)。第1次治療后部分患者疼痛評分有所反彈,但對第2次治療反應尚可,第2次治療后與治療前相比較,疼痛評分也明顯降低,且差異有統計學意義(P<0.05),所有患者治療后評分均小于3分。第3次治療前大部分患者處于輕度疼痛,其中20%患者疼痛評分>3分,治療后評分有所降低,所有患者疼痛評分均<3分,但與第3次治療前比較差異無統計學意義(P>0.05)。見表1。

表1 20例治療期間不同時間患者疼痛評分變化
2 20例治療期間并發癥 靜脈輸注利多卡因及硫酸鎂期間,有少數患者表述有頭昏無力,無惡心嘔吐、耳鳴、抽搐、心律失常等局麻藥中毒及鎂離子中毒等表現。見表2。

表2 20例治療期間并發癥發生情況(例)
3 20例治療前后焦慮抑郁評分 治療前焦慮及抑郁評分均值高于全國常模,比較差異有統計學意義(P<0.05);經過3次治療后,患者焦慮及抑郁評分均有所下降,但與治療前相比較差異無統計學意義(P>0.05),仍然高于全國常模,其差異有統計學意義(P<0.05)。其中治療前,抑郁評分>53分處于抑郁狀態患者比例占35%,治療后抑郁狀態患者比例仍然為35%;治療前焦慮評分>51分處于焦慮狀態患者比例占30%,治療后處于焦慮患者占比為25%。見表3。

表3 20例治療前后焦慮抑郁評分(分)
4 預后隨訪 所有接受該治療方案的患者治療后疼痛均得到不同程度的緩解,雖然第一次治療后疼痛有所反復,但是經過后兩次治療后,幾乎所有患者的疼痛均得到有效的控制,個別患者治療后疼痛評分為2分,不影響日常生活。其中2例患者治療后半年癥狀復發,再次相同方法治療后,疼痛緩解,目前未復發。
討 論
三叉神經痛雖然持續時間短暫,1 s至2 min,但疼痛劇烈[2]。發作間隙,一般患者無任何不適,但部分患者存在持續性鈍痛[2-5]。雖然卡馬西平作為治療三叉神經痛的一線用藥,復合一些抗抑郁藥物治療后,癥狀有所緩解,但是多數患者會存在明顯的副作用,包括肝損害、皮疹、頭昏等。一些患者甚至因為不能耐受期副作用而被迫停藥。近年來治療神經病理性疼痛的藥物加巴噴丁、普瑞巴林等新型藥物使許多患者受益[12-13],但是相對卡馬西平而言,新型藥物價格昂貴,造成許多患者不愿換藥或者不愿加用加巴噴丁或普瑞巴林。所以,對于原發性三叉神經痛的治療需要多模式的治療[2-4]。
利多卡因和硫酸鎂是臨床廣泛使用的藥物,利多卡因對鈉通道的阻滯作用,使其成為麻醉科、心內科的一線用藥,主要用于局部麻醉和室性心律失常的治療。合適的濃度局部浸潤后,利多卡因可起到良好的局部麻醉作用。靜脈注射適合濃度的利多卡因,并不會引起局麻藥中毒,反而有一定的鎮痛及麻醉作用,90年代之前,當全世界在使用鹵族吸入麻醉藥(氟烷)進行全身麻醉時,由于60年代以來的學術封鎖,持續近30年中,國內麻醉界則使用普魯卡因靜滴完成全身麻醉。雖然合適劑量的局麻藥全身使用發揮的鎮痛麻醉作用機制不明,但是其確切的效果還是給我們帶來許多思考,目前臨床麻醉中仍有許多醫生廣泛使用利多卡因靜脈泵注,以減少其他全身麻醉藥的用量,維持血流動力學的穩定。同時由于作用于心臟的鈉通道,利多卡因具有抗心律失常的作用,是臨床治療室性律失常的經典用藥。近年來,人們發現,利多卡因由于阻滯鈉通道,在神經病理性疼痛中,對受損組織具有潛在的作用,同時對中樞的高反應性具有一定的作用從而阻滯神經病理性疼痛[14]。
NMDA受體(N-methyl-D-aspartic acid receptor,NMDA)即為N-甲基-D-天冬氨酸受體,是離子型谷氨酸受體的一個亞型,在中樞以及外周神經敏化的發生及維持中起到關鍵的機制作用[15]。所以,臨床上常常使用NMDA受體拮抗劑,如氯胺酮等,小劑量使用氯胺酮,可預防和治療中樞及外周敏化,提高痛閾,減輕疼痛,可用來治療阿片藥物誘發的痛覺超敏。但是,氯胺酮系麻醉藥品,管理嚴格,同時存在致幻、成癮等副作用,所以一般臨床科室難以獲取。硫酸鎂屬于NMDA受體拮抗劑,可作用于NMDA受體,使NR2B亞基重構[15]。事實上,諸多研究均顯示,硫酸鎂可用于急性或者慢性疼痛的治療。當然,也有少部分研究顯示,利多卡因復合硫酸鎂對神經病理性疼痛治療效果不明顯。在我科治療的20例患者中疼痛均得到良好的緩解。眾所周知,利多卡因與硫酸鎂的作用機制不同,兩者聯合應用時估計有協同作用,所以取得較好的臨床效果。同時,二者聯合反復使用,對降低三叉神經痛患者的痛覺敏感性也有一定的作用。
本文的局限性主要體現在系臨床病例觀察,樣本量較少,同時,無法區別利多卡因和硫酸鎂的單獨作用。因為三叉神經痛的發病率大約為4/100000每年[2],而頑固性三叉神經痛的患者則更少,所以無法進行大樣本的隨機對照研究。既往研究使用20~70 mg/kg硫酸鎂和(或)2~7 mg/kg利多卡因進行三叉神經痛的治療,所以本研究則選擇了更低更安全的劑量,同時證明亦有效。
綜上所述,我們臨床使用了利多卡因100 mg復合硫酸鎂1.25 g治療頑固性三叉神經痛10例患者,取得良好的治療效果,對于臨床上頑固性三叉神經痛患者,可嘗試使用該方法進行治療。

